Nozioni di base di parodontologia chirurgica
Traduzione automatica
L'articolo originale è scritto in lingua RU (link per leggerlo) .
Le malattie parodontali di origine infiammatoria rappresentano il problema più importante e difficile da risolvere per i dentisti di tutto il mondo. Secondo la ricerca, la prevalenza delle malattie del tessuto parodontale tra la popolazione adulta di età compresa tra 35 e 44 anni è di circa il 95% e la disfunzione del sistema dentale associata all'estrazione del dente dovuta a forme gravi di malattia parodontale si osserva circa cinque volte più spesso che con complicazioni del processo carioso.
Protocolli dettagliati per il trattamento chirurgico delle malattie parodontali da esperti mondiali nel corso online Parodontologia Chirurgica .
I metodi di trattamento chirurgico sono ampiamente utilizzati nella complessa terapia delle malattie parodontali. In molte situazioni cliniche, solo l’intervento chirurgico può eliminare completamente il focolaio infiammatorio nei tessuti parodontali e prevenire l’ulteriore distruzione del tessuto osseo.
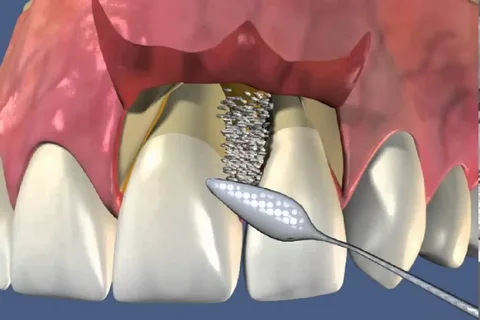
Figura 1. Chirurgia gengivale.
I farmaci generali e locali, le strutture ortopediche e le procedure fisioterapeutiche sono solo componenti aggiuntivi del complesso trattamento delle malattie parodontali, che consentono di consolidare l'effetto positivo ottenuto a seguito dell'intervento chirurgico.
Gli interventi chirurgici sui tessuti parodontali sono molto diversi. Non ultimi tra loro ci sono le operazioni preventive, la cui attuazione aiuta a prevenire lo sviluppo di malattie parodontali: chirurgia plastica del vestibolo, operazioni con lembo, curettage.
Ad oggi, i principali sviluppi nel campo dei protocolli di trattamento chirurgico dei tessuti parodontali sono mirati alla sanificazione delle tasche parodontali, all’inibizione efficace della microflora batterica e all’aumento dell’attività del processo di osteogenesi. La parodontologia chirurgica mira a migliorare la struttura e il funzionamento del parodonto.
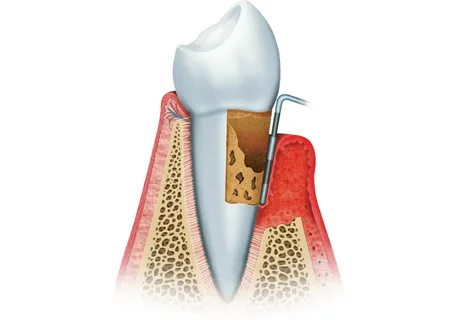
Figura 2. Malattia parodontale.
Fondamenti di chirurgia parodontale:
escissione delicata dei tessuti molli per proteggere l'innesto e il processo alveolare;
conservazione dei frammenti ossei dei processi alveolari danneggiati a causa dell'osteoporosi;
eliminazione completa delle granulazioni e dell'epitelio proliferato;
manipolazione delicata del cemento della radice del dente;
emostasi affidabile, controllo sulla conservazione dell'afflusso di sangue ai lembi, prevenzione della tensione sui lembi;
eliminazione dei fattori aggravanti locali.
Cos’è la chirurgia gengivale
La chirurgia gengivale è un insieme di manipolazioni chirurgiche sui tessuti parodontali che possono essere eseguite sia sulle gengive libere che su quelle aderenti, tra cui figurano le seguenti:
raschiamento;
interventi che correggono il bordo gengivale;
gengivotomia;
gengivectomia;
operazioni che utilizzano criodistruzione, piezochirurgia, elettrocoagulazione, coagulazione laser;
operazioni patchwork;
gengivoplastica;
interventi chirurgici di attecchimento secondario;
osteogengivoplastica con l'uso di farmaci che hanno un effetto stimolante sulla riparazione del tessuto osseo;
chirurgia mucogengivale, che comprende interventi come frenulotomia, frenulectomia, approfondimento del vestibolo;
mucogengivosteoplastica, che è una combinazione di gengivoplastica, osteoplastica e chirurgia plastica del vestibolo orale;
odontoplastica.
Figura 3. Igienizzazione del cavo orale.
Attività di preparazione preoperatoria
Nella prima fase è importante insegnare al paziente l'igiene orale individuale. Si consiglia di organizzare esami di controllo, durante i quali il medico valuterà la qualità dell’igiene del paziente; la loro durata è di un mese prima dell’intervento e di sei mesi dopo. Una scarsa igiene spesso causa la recidiva della malattia o un intervento chirurgico inefficace. Durante l'intero periodo di osservazione dinamica, si consiglia al paziente di lavarsi i denti 3 volte al giorno e la durata di ciascuna spazzolatura dovrebbe essere di almeno tre minuti. Orario di pulizia: prima di colazione e dopo, prima di andare a letto. È importante che il paziente presti attenzione durante lo spazzolamento ai denti che si trovano nella zona dei dotti escretori delle ghiandole salivari (superfici linguali degli incisivi inferiori, superfici buccali dei molari superiori); gli spazi interdentali vengono puliti con filo interdentale; gli stuzzicadenti sono ammessi nei luoghi difficili da raggiungere. Durante questo periodo è meglio prendere una spazzola con setole dure, solo dopo l'operazione viene cambiata in morbida per un periodo non superiore a sette giorni. Il palato duro e la lingua sono contaminati da microflora patogena, la loro pulizia è obbligatoria non solo per le malattie parodontali.
Nella seconda fase, la placca dentale sopra e sottogengivale viene rimossa con un trattamento antimicrobico locale obbligatorio. Un ablatore ad ultrasuoni è indispensabile per rimuovere i depositi sottogengivali e pulire le tasche parodontali dalle granulazioni. L’esecuzione di questa procedura è della massima importanza poiché durante la formazione di una tasca parodontale l’attacco parodontale viene interrotto. La microflora patogena e i prodotti del suo metabolismo hanno un effetto distruttivo sull'apparato legamentoso e sul tessuto osseo del processo alveolare. E i depositi sottogengivali in via di sviluppo aggravano la distruzione. È necessario monitorare la qualità dell'igiene e, se necessario, ripetere la procedura di pulizia professionale durante l'intero periodo di trattamento e osservazione.
Nella terza fase, la cavità orale viene disinfettata. Consiste nel trattare i denti affetti da carie, sostituire i restauri falliti, rimuovere i denti con il terzo e quarto grado di mobilità ed eliminare le protesi di bassa qualità in presenza di galvanismo. Nel processo di riempimento delle cavità situate nell'area del margine gengivale, è importante ripristinare qualitativamente i punti di contatto per prevenire lesioni alla papilla gengivale, prevenire l'accumulo di batteri e la formazione di tartaro.
Nella quarta fase i denti mobili vengono fissati e viene ripristinato l'equilibrio funzionale perduto, cosa possibile grazie alla realizzazione di strutture splintate. L'apparato di supporto del dente è notevolmente indebolito a causa della distruzione del tessuto osseo. I denti diventano sensibili anche a piccoli carichi, che diventano un fattore traumatico e aggravano l'ulteriore distruzione. L'immobilizzazione deve essere eseguita prima dell'intervento chirurgico, poiché i denti allentati causeranno lesioni al coagulo di sangue e rallenteranno la rigenerazione riparativa.
Nella quinta fase, i denti vengono molati selettivamente per livellare il piano occlusale ed eliminare l'occlusione traumatica. I sopracontatti contribuiscono alla formazione di focolai verticali di distruzione parodontale. In un terzo dei pazienti si osserva la formazione di nodi traumatici se le protuberanze dello smalto non vengono cancellate. L'influenza di questo fattore aumenta soprattutto nei pazienti di età superiore ai 25 anni, poiché a questa età diminuiscono i parametri tampone del parodonto. Il più popolare tra i dentisti praticanti è il digrignamento selettivo dei denti utilizzando il metodo Jenkelson.
In caso di precedenti estrazioni multiple è necessaria la preparazione di protesi immediate in fase preparatoria.
Se si sospetta l'esposizione del fascio neurovascolare nei tessuti parodontali o l'eccitabilità elettrica della polpa diminuisce, ciò indica la necessità di depulpazione dei denti.
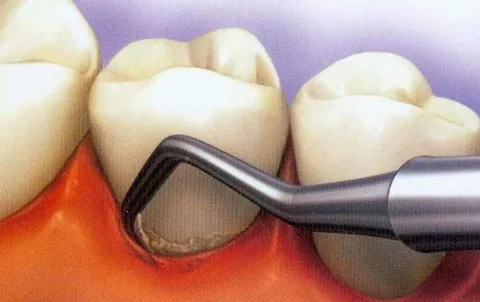
Figura 4. Igiene orale professionale.
Anestesia in parodontologia chirurgica
Un adeguato sollievo dal dolore è la fase più importante di qualsiasi intervento chirurgico. L'anestesia è indicata anche per semplici manipolazioni, poiché anche un lieve dolore durante l'intervento chirurgico influisce negativamente sulla guarigione della ferita e sui risultati a lungo termine. La scelta del tipo di anestesia è determinata dal volume di intervento e dalle condizioni generali del paziente.
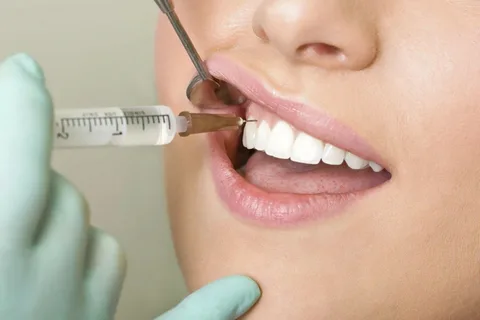
Figura 5. Somministrazione dell'anestesia.
L'anestesia deve essere considerata come la prevenzione di possibili complicazioni durante l'intervento. Gli anestetici della carpula sono i più efficaci. Il piccolo diametro dell'ago previene la formazione di un difetto della mucosa durante l'anestesia da infiltrazione. Gli anestetici altamente efficaci (mepivacaina, articaina) sono efficaci in quantità minime, il che riduce la quantità di idropreparazione e trauma alla mucosa. La durata d'azione degli anestetici consente di eseguire un'anestesia, che sarà sufficiente fino alla fine dell'intervento. L'uso di anestetici con vasocostrittore garantisce l'emostasi del campo chirurgico e, al termine della loro azione, si osserva il riempimento di sangue della ferita.
Se sei interessato a questo articolo, presta attenzione al corso dettagliato sul trattamento chirurgico delle malattie parodontali Parodontologia chirurgica: preparazione alla protesi .