Parodontite sintomatica come manifestazione di malattie sistemiche
La parodontite sintomatica è un termine collettivo che unisce un gruppo di malattie del tessuto parodontale caratterizzate da disturbi patologici nei tessuti che circondano il dente e sono un sintomo di varie malattie generali.
La causa dello sviluppo delle malattie parodontali, secondo il concetto moderno, comprende condizioni ereditarie e acquisite, che includono tutti i tipi di malattie generali del corpo. Grazie a studi clinici ed epidemiologici condotti da diversi gruppi di scienziati in tempi diversi, è stato possibile dimostrare l'influenza reciproca della patologia sistemica e delle malattie parodontali.
Maggiori informazioni nella sezione Corsi, lezioni e webinar online di Parodontologia .
Fare una diagnosi, elaborare un piano di trattamento e pianificare le necessarie procedure terapeutiche per le malattie parodontali sullo sfondo della patologia generale è impossibile senza le adeguate competenze professionali e la collaborazione con gli specialisti.
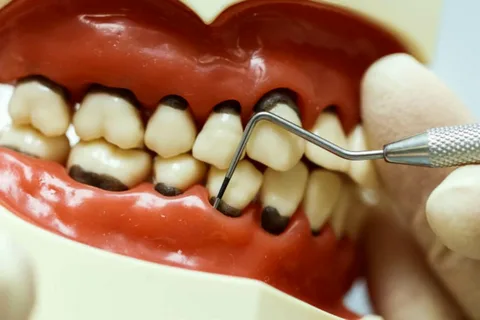
Riso. 1. Parodontite generalizzata.
Malattie sistemiche contro le quali si sviluppa più spesso la parodontite sintomatica:
- disturbi endocrini,
- patologia del sistema cardiovascolare,
- malattie dell’apparato respiratorio e circolatorio,
- osteoporosi,
- malattie geneticamente determinate.
Parodontite sintomatica nel diabete mellito
La prevalenza del diabete mellito tra la popolazione non ha fatto che aumentare nel corso degli anni. Questa patologia è la terza causa di morte più comune nei pazienti dopo il cancro e le malattie cardiache.
La gravità della parodontite sintomatica è in gran parte determinata dal tipo di diabete mellito del paziente.
- Il diabete di tipo 1, noto anche come diabete insulino-dipendente, è caratterizzato da un rapido aumento dei sintomi; viene diagnosticato il più delle volte in giovane età, più della metà dei pazienti sono bambini.
- Il diabete di tipo 2, non insulino-dipendente, è caratterizzato da un lento aumento dei sintomi e viene diagnosticato per la prima volta in pazienti di età pari o superiore a 45-50 anni.
La stragrande maggioranza dei pazienti con diabete di qualsiasi tipo mostra segni di parodontite sintomatica e, se questa malattia è accompagnata da un fattore di rischio come il fumo, il rischio di sviluppare una parodontite grave, accompagnata dalla distruzione dei tessuti che circondano il dente, aumenta di dieci volte. .
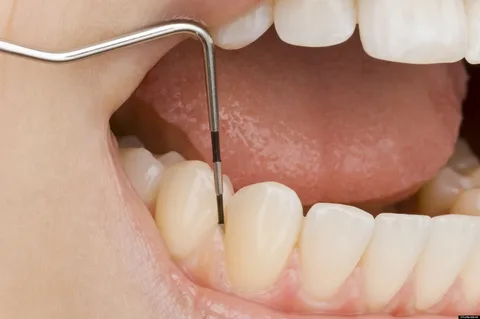
Riso. 2. Sondaggio di tasche dento-gengivali patologiche.
Le manifestazioni più comuni della parodontite sintomatica nel diabete mellito sono le seguenti:
- edenti,
- malattie della mucosa orale,
- gengivite,
- parodontite,
- iperplasia gengivale,
- tendenza alla formazione di ascessi,
- tipo verticale di riassorbimento osseo.
I meccanismi patogenetici caratteristici della parodontite sintomatica nel diabete mellito sono i seguenti:
- Ridotta resistenza dei tessuti parodontali ai microrganismi patogeni a causa della distruzione del sistema dei leucociti polimorfonucleati.
- Distruzione del collagene e interruzione dei suoi processi di rinnovamento.
- I tessuti parodontali perdono la capacità di rigenerarsi a causa di lesioni microvascolari che causano disturbi metabolici.
- La composizione della microflora del solco gengivale cambia sullo sfondo dell'ispessimento della saliva, dell'aumento della concentrazione di glucosio in essa contenuta, del cambiamento del pH verso un ambiente acido e della diminuzione del contenuto di lisozima.
- Il rischio di osteopenia aumenta notevolmente: un aumento dei processi di riassorbimento osseo sullo sfondo di elevate concentrazioni di glucosio, un rallentamento del metabolismo del tessuto osseo dovuto al degrado dell'afflusso di sangue.
Secondo studi biochimici, tutti i sintomi e i meccanismi patogenetici precedentemente descritti dipendono direttamente dalla concentrazione di glucosio nel sangue del paziente e dalla qualità del controllo del glucosio. Se il paziente monitora la propria salute e controlla i livelli di glucosio, il rischio di parodontite sintomatica e di aumento delle complicanze si riduce significativamente.
Principi ottimali per la prevenzione delle complicanze parodontali nel diabete mellito:
- controllo della glicemia,
- adeguata igiene orale,
- visite preventive dal dentista.
Parodontite sintomatica nella sindrome di Papillon-Lefevre
Questa sindrome è una malattia ereditaria ed è accompagnata dallo sviluppo di una parodontite giovanile generalizzata.
Sintomi
- cambiamenti della pelle ipercheratosica,
- forma grave di parodontite,
- cambiamenti neuroendocrini e metabolici.
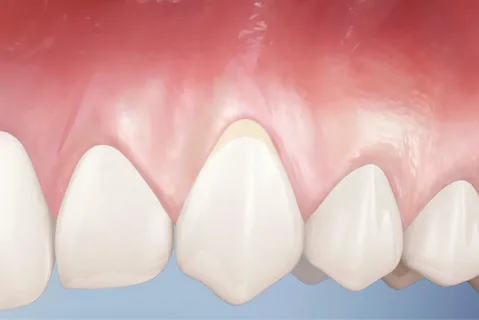
Riso. 3. Recessione gengivale.
Caratteristiche generali dello sviluppo della patologia
- I primi sintomi di disturbi cutanei e parodontali vengono rilevati all'età di 3-4 anni.
- Nella prima fase compaiono ipercheratosi e ittiosi dei piedi, delle ginocchia, dei palmi delle mani e dei gomiti.
- Subito dopo l'eruzione dei primi denti temporanei si osserva una gengivite grave; questi diventano rapidamente mobili, si formano tasche parodontali e si nota essudazione.
- Le immagini a raggi X rivelano il tipo verticale di distruzione del tessuto osseo.
- All’età di 6 anni i denti decidui cadono. Sullo sfondo dell'assenza di denti scompaiono i fenomeni infiammatori nei tessuti parodontali.
- Quando i denti permanenti iniziano a spuntare, il processo si ripete; all’età di 15 anni, il paziente perde tutti i denti.
- I disturbi distrofici-infiammatori nei tessuti parodontali cessano solo dopo la perdita definitiva dell'osso alveolare, la progressione della malattia si arresta e l'osso mascellare non è soggetto a distruzione.
Parodontite sintomatica nella sindrome di Down
Questa sindrome è una malattia genetica, accompagnata da parodontite giovanile generalizzata, ritardo della crescita e ritardo mentale.
I seguenti sintomi sono caratteristici della cavità orale:
- macroglossia,
- microdonzia,
- lingua piegata.
Manifestazioni di parodontite sintomatica
- tasche profonde,
- gengivite moderata o grave,
- una quantità significativa di placca dentale,
- il processo è generalizzato, con predominanza nella zona frontale della mascella inferiore,
- recessione gengivale,
- rapida progressione
- frequenti lesioni necrotiche.
Se il paziente segue le raccomandazioni del medico e inizia tempestivamente un trattamento complesso ben scelto, è possibile la stabilizzazione del processo.
Parodontite sintomatica nella sindrome da immunodeficienza acquisita
Più della metà dei pazienti affetti da HIV presenta malattie del tessuto parodontale correlate alla parodontite sintomatica. È importante notare che molto spesso i primi segni di infezione da HIV si osservano nella cavità orale.
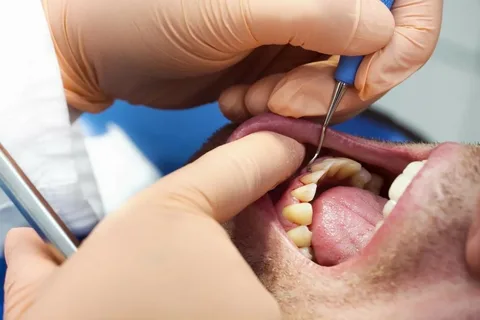
Riso. 4. Esame di un paziente con segni di parodontite.
Le manifestazioni più comuni dell'infezione da HIV nella cavità orale:
- leucoplachia pelosa,
- Sarcoma di Kaposi,
- candidosi,
- parodontite atipica,
- infezione virale.
La sequenza del danno ai tessuti parodontali:
- gengivite ulcerativa-necrotizzante,
- iperemia e gengive sanguinanti,
- parodontite rapidamente progressiva,
- riassorbimento osseo generalizzato e irregolare,
- necrosi e sequestro osseo.
Parodontite sintomatica con osteoporosi
Nella struttura della morbilità, l’osteoporosi è al quarto posto dopo l’oncologia, le malattie cardiache e le malattie del sistema endocrino. La stragrande maggioranza dei pazienti sono donne di età pari o superiore a 50 anni.
L'osteoporosi è un disturbo metabolico dello scheletro, che è accompagnato da una diminuzione della massa ossea e da un'alterazione della struttura ossea, che provoca un aumento della fragilità ossea e il rischio di fratture.

Riso. 5. Gengive sanguinanti.
Fattori di rischio per l'osteoporosi
- pavimento,
- età,
- mancanza di ormoni sessuali,
- assumere glucocorticoidi per lungo tempo e ad alte dosi,
- eredità,
- inattività fisica.
Sintomi
- Sviluppo lento.
- Debolezza generale.
- Affaticabilità rapida.
- Dolore doloroso alle articolazioni e lungo la colonna vertebrale.
- Quando il calcio viene “lavato via” dalle ossa, aumentano i cambiamenti nel sistema nervoso autonomo.
- Le fratture da compressione della colonna vertebrale causano cambiamenti nella postura: diminuzione dell'altezza, cifosi, scoliosi.
La prevenzione dell’osteoporosi prevede le seguenti misure:
- corretta alimentazione, presenza obbligatoria nella dieta di alimenti contenenti molto calcio, fosforo, altri oligoelementi e vitamine;
- fare sport;
- irradiazione ultravioletta in piccole quantità durante tutto l'anno per mantenere la produzione di vitamina D3;
- riducendo il ruolo dei fattori di rischio.
Spesso la perdita ossea parodontale è la prima manifestazione di disturbi osteoporotici nel corpo umano. Molti ricercatori suggeriscono che l'osso con segni di osteoporosi è più suscettibile alla lisi sotto l'influenza di un'infezione tipica della parodontite. Questa ipotesi è stata confermata in condizioni di laboratorio durante lo studio dell'osteoporosi negli animali. Si è scoperto che l'osteoporosi, pur non essendo la causa del riassorbimento parodontale, può aggravare la progressione della distruzione delle strutture ossee e della lisi del tessuto osseo. Gli studi hanno dimostrato che i pazienti affetti da osteoporosi hanno maggiori probabilità di manifestare forme gravi di malattia parodontale e perdita precoce dei denti.
