Il posizionamento protesicamente guidato dell’impianto: tecniche di rigenerazione ossea individualizzate con griglie in titanio custom-made Yxoss CBR
Introduzione
Il posizionamento dell’impianto dentale è un trattamento efficace per la sostituzione dei denti persi, con alti tassi di sopravvivenza implantare nel lungo termine(1-4). Puoi trovare ulteriori informazioni sull'impianto dentale sul nostro sito web nella sezione Implantologia.
Il fattore fondamentale per il successo dell’implantologia è la disponibilità di un’adeguata struttura ossea. Affinché gli impianti dentali abbiano successo, l’osso deve essere sufficiente sia quantitativamente (per quanto riguarda l’altezza e/o la larghezza) che qualitativamente (ampia vascolarizzazione)(5).
La mancanza di un adeguato volume osseo è un deterrente comune al posizionamento di impianti dentali e anche una causa di fallimento implantare, sia nella fase di guarigione/osteointegrazione che nella fase di restauro.
Un volume osseo adeguato rappresenta quindi un prerequisito importante per una prognosi prevedibile a lungo termine in odontoiatria implantare(6) e per una riabilitazione funzionalmente ed esteticamente corretta7, 8. Il volume osseo residuo spesso non è sufficiente da permettere l’inserimento degli impianti dentali secondo i criteri dell’implantologia protesica, come riportato dalle recenti linee guida(9). Pertanto, il ripristino di un’adeguata quantità di osso e un adeguato contorno della cresta alveolare dovrebbero essere considerati in qualsiasi piano di trattamento, per consentire un posizionamento dell’impianto protesicamente guidato(10).
Le membrane barriera sono utilizzate in implantologia dentale, dalla fine del 1980, nella procedura della rigenerazione ossea guidata (GBR). Tale barriera ha lo scopo di prevenire la crescita interna di cellule del tessuto connettivo non osteogenico nel difetto osseo e di creare uno spazio in cui si possa organizzare un coagulo ematico con conseguente formazione di nuovo osso. Le caratteristiche ideali della membrana includono: biocompatibilità, facile manipolazione, integrazione con i tessuti circostanti, mantenimento dello spazio e stabilizzazione della ferita(11, 12).
La gestione dei tessuti molli è uno dei punti chiave della GBR. La chiusura della ferita per prima intenzione senza tensione è obbligatoria quando si esegue qualsiasi procedura di aumento osseo. In caso contrario, si verificherà una deiscenza precoce della ferita.
La rigenerazione ossea guidata può essere eseguita in due modi:
Procedura in due fasi: si esegue prima la GBR e dopo un periodo di 4-9 mesi, l’impianto dentale può essere inserito nella posizione 3D corretta nell’osso in via di guarigione;
Procedura in un’unica fase: l’impianto dentale è inserito contestualmente alla rigenerazione ossea; questa procedura è fattibile quando l’impianto dentale può essere inserito nella posizione 3D corretta con sufficiente stabilità primaria e con la chiusura della ferita per prima intenzione senza tensione(13).
L’uso di mesh in titanio nella rigenerazione ossea guidata è una procedura diffusa per l’aumento della cresta orizzontale e verticale(14). L’analisi clinica e istologica ha rivelato un aumento della cresta e formazione di nuovo osso dopo l’applicazione di una griglia in titanio insieme al minerale osseo bovino deproteinizzato (DBBM) e osso autologo(15, 16). È possibile ottenere un maggiore guadagno verticale della cresta utilizzando griglie in titani(17). Lo svantaggio principale delle griglie tradizionali in titanio è il taglio 3-D manuale intraoperatorio, dispendioso in termini di tempo per raggiungere la forma finale desiderata(18, 19).
La tecnologia CAD/CAM può essere utilizzata oggi per superare questi svantaggi. Utilizzando la tomografia computerizzata (TC) del singolo paziente o la tomografia computerizzata cone beam (CBCT), il volume di aumento necessario per i difetti può essere stimato in sede preoperatoria, permettendo di realizzare una griglia difettospecifica. Le griglie in titanio custom-made Yxoss CBR sono realizzate utilizzando i dati DICOM del paziente, al fine di evitare l’adattamento intraoperatorio delle griglie tradizionali in titanio. L’applicazione di una griglia custom-made riduce i tempi dell’intervento e può ridurre così i costi complessivi del trattamento. La complicanza più comune delle griglie in titanio è la deiscenza del lembo. Sagheb et al. hanno pubblicato uno studio sull’uso delle griglie in titanio custom-made Yxoss CBR per l’aumento della cresta alveolare e hanno dimostrato come non vi sia alcun impatto negativo delle eventuali deiscenze occorse sull’esito del trattamento(20).
Seiler et al hanno riportato il trattamento di 115 difetti della cresta alveolare, ricostruiti con griglie Yxoss CBR in associazione con particelle di osso autologo e DBBM, con o senza la copertura di una membrana in collagene nativo. Lo studio ha dimostrato la guarigione senza complicanze in 82 difetti. L’infezione dell’area chirurgica è stata documentata in 11 casi, di cui 10 risolti con farmaci. La deiscenza è stata segnalata in 26 difetti (tasso di esposizione del 22,6%). La rimozione prematura delle griglie esposte non è stata necessaria. Tutti i casi hanno mostrato una rigenerazione ossea sufficiente per il posizionamento dell’impianto con una pianificazione 3-D preoperatoria. Il volume innestato nei difetti con deiscenza non differiva da quello nei siti senza deiscenza. L’analisi statistica non ha rivelato alcuna correlazione tra la deiscenza e i parametri demografici o chirurgici, ma una tendenza a una maggiore prevalenza di deiscenza col crescere dell’ampiezza mesio-distale del difetto. Hanno quindi concluso che la combinazione di una griglia in titanio custom-made Yxoss CBR con la rigenerazione ossea guidata è una tecnica di innesto affidabile con bassa sensibilità alla deiscenza(21).
Recentemente lo studio di Chiapasco et al. ha confermato il risultato sul tasso di esposizione. Su un totale di 53 siti trattati con le griglie in titanio custom-made Yxoss CBR e un mix di osso autologo e DBBM, 11 hanno presentato esposizioni delle griglie (tasso di esposizione del 20,75%): in 8 di essi l’integrazione dell’innesto è avvenuta senza problemi, mentre in 3 si è verificata una parziale perdita ossea. Nei siti che hanno subito una parziale perdita ossea è stato comunque possibile consegnare i restauri protesici pianificati. Il lavoro ha inoltre dimostrato un elevato guadagno osseo (l’incremento osseo medio verticale e orizzontale è stato rispettivamente di 4,78±1,88 mm e di 6,35±2,10 mm) e un tasso di sopravvivenza degli impianti del 100%(22). Dellavia et al. hanno eseguito un’analisi istologica dell’osso rigenerato con griglie Yxoss CBR in associazione con una miscela di osso autologo e DBBM, a 9 mesi dalla guarigione. In tutti i siti il tessuto di nuova formazione è risultato altamente mineralizzato, ben organizzato e costituito dal 35,88% di nuovo osso lamellare, dal 16,42% di osso a fibre intrecciate, dal 10,88% di matrice osteoide, dal 14,10% di residui di innesto e dal 22,72% di spazi midollari. I vasi sanguigni costituivano il 4% del tessuto. Questi dati hanno dimostrato che la rigenerazione con griglie Yxoss CBR, in associazione con osso autologo e DBBM, permette di ottenere un’adeguata vascolarizzazione e vitalità dell’osso rigenerato(23).
Inoltre anche in caso di GBR per il trattamento di difetti estesi con l’utilizzo di una griglia Yxoss CBR in associazione a un mix di osso autologo e DBBM, in un rapporto a favore di quest’ultimo, la qualità dell’osso neoformato risulta essere ottimale(23). Nel case report di Garocchio, pubblicato su Implants, il risultato dell’esame istologico eseguito a nove mesi dall’intervento con griglie in titanio custom-made Yxoss CBR ha evidenziato che l’osso presenta una normale morfologia, caratterizzata da trabecole ossee neoformate che vanno a delimitare ampi spazi midollari ricchi di vasi. Non sono state identificate cellule osteoclastiche, segno che il rimodellamento risulta minimo e che l’osso si trova in uno stadio avanzato di organizzazione e maturazione(24).
Caso Clinico
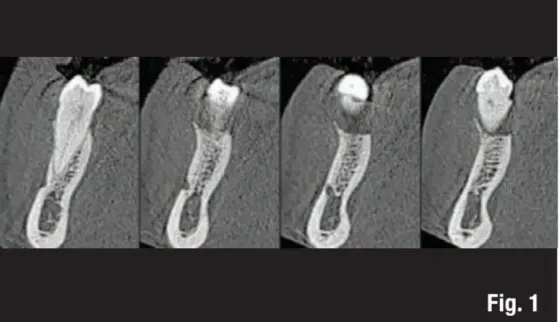
La paziente si presenta alla nostra osservazione lamentando un disagio estetico e frequenti episodi ascessuali. In zona 1.1 riscontriamo la presenza di un restauro impianto supportato ed una soluzione di continuo a livello della gengiva marginale vestibolare. All’esame radiografico si riscontra una importante perdita ossea legata anche a un malposizionamento implantare. L’eccessiva profondità di inserimento implantare e una gestione errata del tragitto transmucoso hanno arrecato un danno estetico e funzionale (Figg. 1-3). Il piano di trattamento previsto richiede la rimozione dell’impianto e la gestione del difetto residuo con tecnica GBR. Indipendentemente dalla tecnica scelta, per la gestione corretta delle procedure rigenerative abbiamo bisogno di una qualità e quantità di tessuti molli tale da supportare la copertura del difetto. All’analisi del sito da trattare evidenziamo la totale assenza di gengiva aderente e per questo programmiamo un aumento di tessuto tramite l’utilizzo di un innesto gengivale libero (Figg. 4, 5). Per la maturazione dei tessuti molli sono stati attesi tre mesi prima di procedere con la rimozione dell’impianto (Fig. 6). In questi casi la rimozione dell’impianto è complicata e si associa a un’ulteriore perdita ossea. Una volta rimosso l’impianto riusciamo ad apprezzare meglio il trattamento impianto protesico errato (Figg. 7-9). Aspettiamo circa tre mesi e nel frattempo iniziamo a progettare la tecnica rigenerativa. Lo facciamo analizzando una CBCT e un software di chirurgia guidata che ci consente di capire l’entità della rigenerazione ossea necessaria. Da diverso tempo, per rendere la tecnica rigenerativa semplificata e predicibile, utilizziamo delle griglie in titanio che sono prodotte sulla base delle immagini cone beam, delle cerature e delle indicazioni da noi fornite al produttore. La progettazione della ricostruzione ossea è stata quindi fatta in maniera Protesicamente Guidata, posizionando l’impianto virtuale e valutando poi l’entità della rigenerazione necessaria.
Una volta ottenute tutte le informazioni necessarie dei dati ossei (cone beam) e della pianificazione protesica (STL della ceratura, dei tessuti e della situazione iniziale) inviamo tutto all’azienda (ReOss, Filderstadt) la quale, dopo la progettazione, provvede a inviarci il design della griglia Yxoss CBR che può essere visualizzato in maniera tridimensionale ed eventualmente modificato a discrezione del professionista. Suggerite le eventuali modifiche si esegue la validazione finale del progetto per la realizzazione della griglia (Fig. 10).
Con la Customized Bone Regeneration (CBR) l’obiettivo della Rigenerazione Protesicamente Guidata in senso digitale viene così raggiunto. Le griglie sono prodotte attraverso una stampa tridimensionale ed il loro fit al difetto è sempre accuratissimo, questo consente di concentrare l’attenzione sulle altre fasi della chirurgia.
La gestione dell’intervento diventa molto semplice, la nostra attenzione deve essere rivolta ad un disegno corretto del lembo, perché avendo a disposizione una griglia difetto-specifica non dobbiamo perdere tempo a ritagliare membrane o le classiche griglie in titanio. L’incisione primaria del lembo è diversa da quella che abitualmente effettuiamo per le procedure di GBR con membrane. La prima incisione è fatta in cresta o, in alcuni casi, anche più vestibolare verso il difetto. In questo modo lasciamo più tessuto palatale per coprire la griglia e il lembo vestibolare è passivato attraverso manovre di rilascio periostee e muscolari.
Effettuato il debridement del difetto (Fig. 11), proviamo prima il fit della griglia e poi la riempiamo con una miscela di osso autologo, raccolto con Safe Scraper, e 50% di minerale osseo bovino deproteinizzato (Geistlich Bio-Oss, Geistlich Pharma AG). La griglia è poi fissata con delle miniviti (Fig. 12) e ricoperta con una membrana in collagene riassorbibile (Geistlich Bio-Gide, Geistlich Pharma AG) per migliorare la guarigione dei tessuti e per prevenire la migrazione del tessuto molle no dell’innesto (Fig. 13).
Il lembo, dopo essere stato liberato dal periostio e dai piani muscolari, si riposiziona senza tensioni. Le suture sono effettuate con materassai orizzontali associate a suture a punti staccati nella parte superficiale del lembo, ottenendo la chiusura della ferita per prima intenzione (Fig. 14).
Fondamentale risulta essere il controllo post-operatorio (Fig. 15). Le suture vengono rimosse a 15 giorni e il controllo ad un mese evidenzia la buona guarigione dei tessuti.
Prima di procedere al posizionamento implantare facciamo una modifica del colore dell’innesto attraverso una semplice tecnica chirurgica (Fig. 16).
Per ridurre il numero di interventi progettiamo il posizionamento implantare protesicamente guidato attraverso l’utilizzo della chirurgia computer guidata da effettuarsi dopo la rimozione della griglia. Le immagini al software ci consentono di inserire l’impianto nell’osso rigenerato in maniera protesicamente guidata (Figg. 17, 18). La rimozione della griglia, avvenuta dopo 6 mesi, in questi casi è molto semplice e viene effettuata creando un effetto leva nei punti di taglio predisposti nella griglia che separano la parte vestibolare da quella palatale (Fig. 19). Una volta rimosse le due porzioni della griglia controlliamo l’entità e la qualità della rigenerazione (Fig. 20) per poi proseguire con la preparazione del letto implantare utilizzando la dima chirurgica (Figg. 21, 22). In siti ad alta valenza estetica e con un impianto tra due elementi naturali, la profondità di inserimento implantare è fondamentale e, se programmata prima della chirurgia, ci consente di essere più predicibili (Fig. 23).
L’uso della dima chirurgica garantisce la cor-retta profondità di inserimento e quindi scegliamo un impianto con morfologia delle spire performanti (TLX Straumann). Inserito l’impianto e verificato il torque di inserzione posizioniamo anche il restauro immediato per poter condizionare da subito i tessuti peri-implantari (Figg. 24-26).
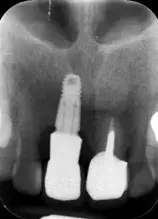 Fig. 1. Situazione radiografica iniziale.
Fig. 1. Situazione radiografica iniziale.
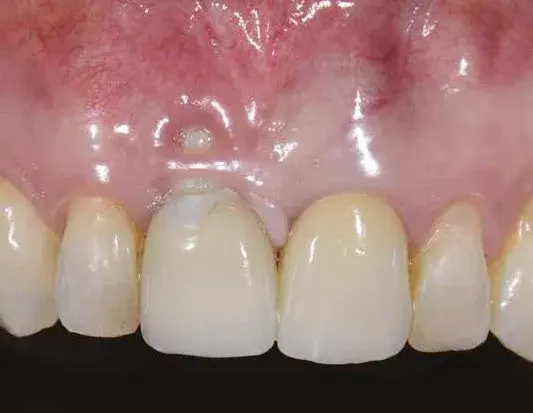 Fig. 2. Assenza di gengiva aderente e soluzione di continuo a livello della gengiva marginale del restauro.
Fig. 2. Assenza di gengiva aderente e soluzione di continuo a livello della gengiva marginale del restauro.
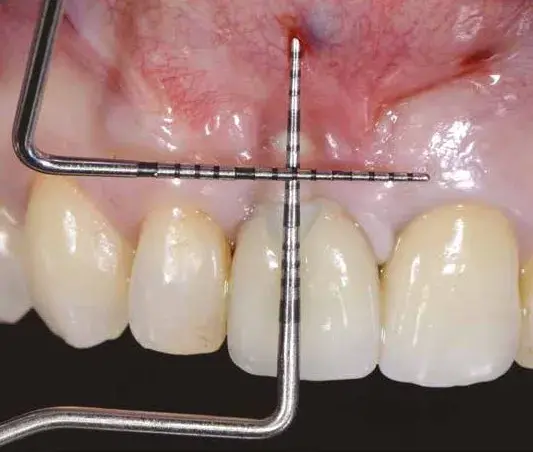 Fig. 3. Misurazione clinica del difetto.
Fig. 3. Misurazione clinica del difetto.
 Fig. 4. Innesto epitelio connettivale libero.
Fig. 4. Innesto epitelio connettivale libero.
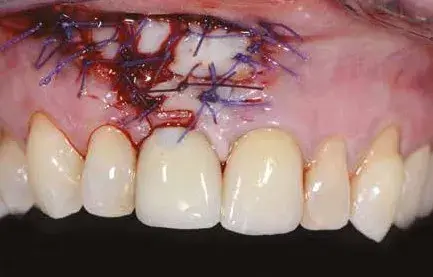 Fig. 5. Fine intervento ricostruttivo.
Fig. 5. Fine intervento ricostruttivo.
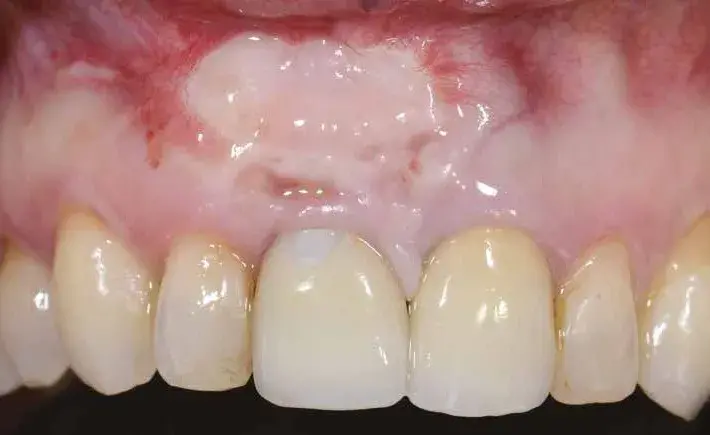 Fig. 6. Guarigione dell’innesto a 3 mesi.
Fig. 6. Guarigione dell’innesto a 3 mesi.
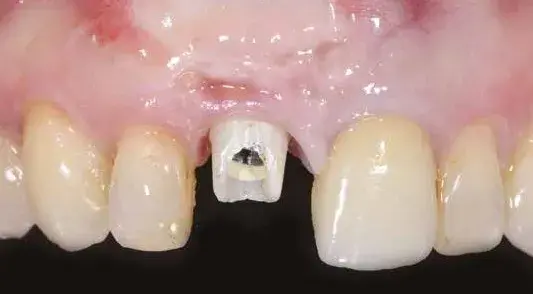 Fig. 7. Rimozione della corona.
Fig. 7. Rimozione della corona.
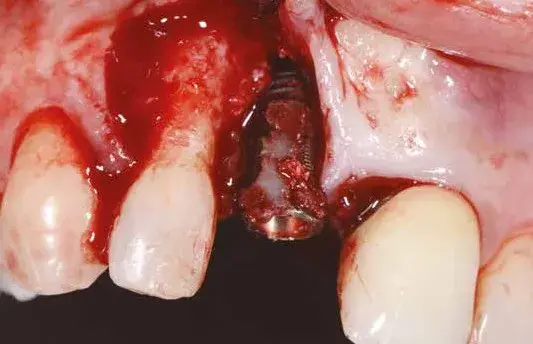 Fig. 8. Rimozione dell’impianto e del restauro protesico.
Fig. 8. Rimozione dell’impianto e del restauro protesico.
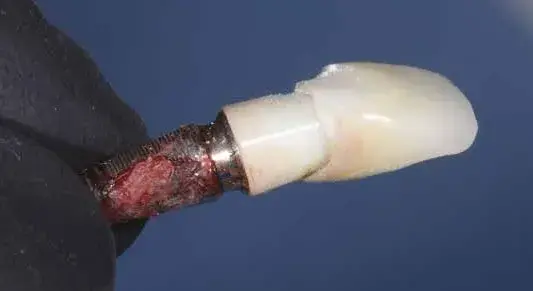 Fig. 9. Qualità scadente del restauro.
Fig. 9. Qualità scadente del restauro.
 Fig. 10. Griglia customizzata.
Fig. 10. Griglia customizzata.
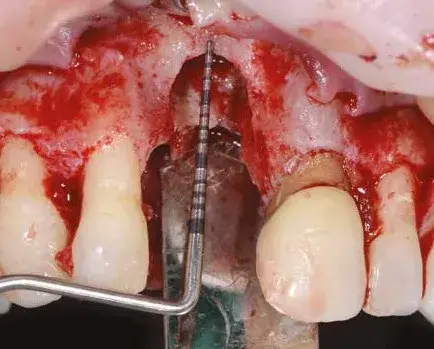 Fig. 11. Debridement del difetto.
Fig. 11. Debridement del difetto.
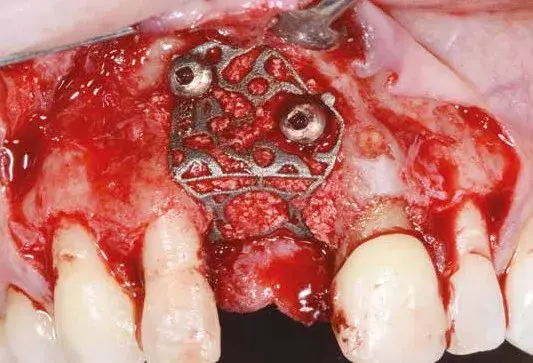 Fig. 12. Griglia posizionata e fissata con microviti.
Fig. 12. Griglia posizionata e fissata con microviti.
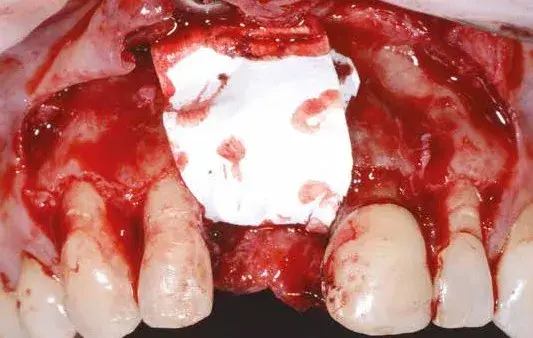 Fig. 13. Griglia fissata e ricoperta da membrana riassorbibile.
Fig. 13. Griglia fissata e ricoperta da membrana riassorbibile.
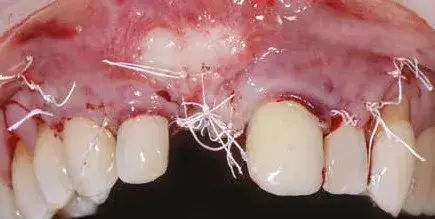 Fig. 14. Suture post-intervento.
Fig. 14. Suture post-intervento.
 Fig. 15. Rx post-operatoria.
Fig. 15. Rx post-operatoria.
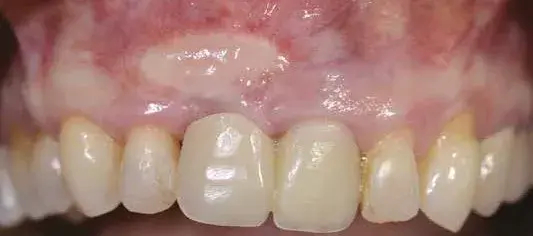 Fig. 16. Innesto reso più uniforme nel colore.
Fig. 16. Innesto reso più uniforme nel colore.
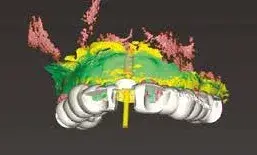 Fig. 17. Pianificazione al software del posizionamento implantare.
Fig. 17. Pianificazione al software del posizionamento implantare.
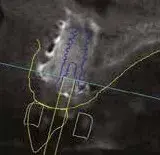 Fig. 18. Immagine dell’impianto protesicamente guidato.
Fig. 18. Immagine dell’impianto protesicamente guidato.
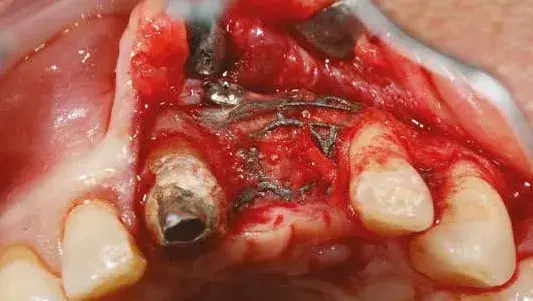 Fig. 19. Rientro per la rimozione della griglia.
Fig. 19. Rientro per la rimozione della griglia.
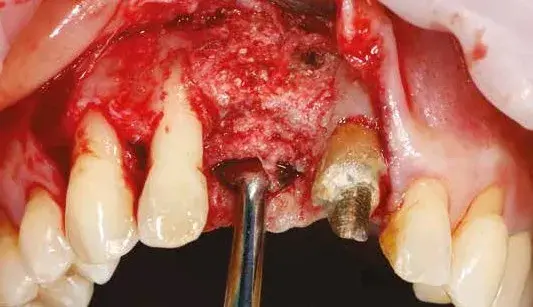 Fig. 20. Difetto rigenerato.
Fig. 20. Difetto rigenerato.
 Fig. 21. Dima Chirurgica.
Fig. 21. Dima Chirurgica.
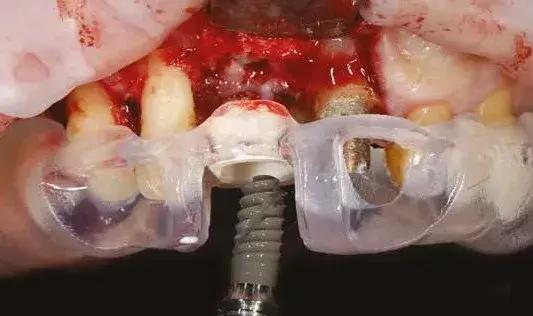 Fig. 22. Inserimento dell’impianto TLX attraverso la dima chirurgica.
Fig. 22. Inserimento dell’impianto TLX attraverso la dima chirurgica.
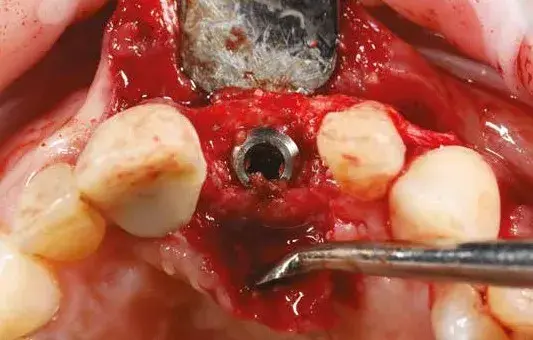 Fig. 23. Impianto posizionato nello spazio tridimensionale.
Fig. 23. Impianto posizionato nello spazio tridimensionale.
 Fig. 24. Restauro preconfezionato.
Fig. 24. Restauro preconfezionato.
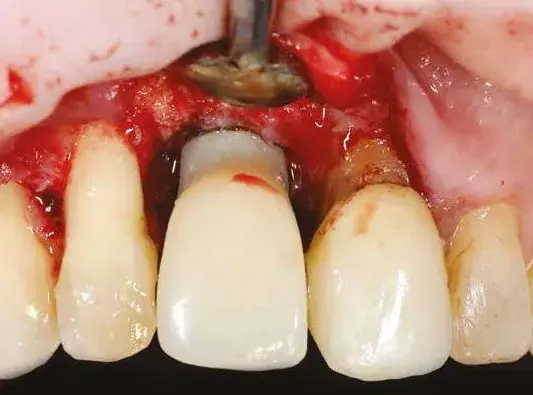 Fig. 25. Provvisorio immediato in sede.
Fig. 25. Provvisorio immediato in sede.
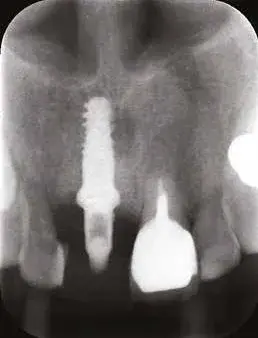 Fig. 26. Rx di controllo post intervento.
Fig. 26. Rx di controllo post intervento.
Conclusioni
La rigenerazione ossea guidata è una procedura consolidata e ben documentata per correggere il deficit osseo orizzontale e/o verticale. Questa tecnica ha un tasso di successo molto alto. L’uso di tecniche di GBR mediante griglie in titanio custom-made Yxoss CBR si è dimostrata una valida soluzione chirurgica, specialmente per i difetti verticali e combinati. La gestione dei tessuti molli per una copertura sufficiente rimane uno dei passaggi più critici di questa tecnica. L’esposizione della griglia non comporta comunque la completa perdita dell’innesto. Il caso clinico presentato mostra che la griglia Yxoss CBR può garantire un’ottima rigenerazione ossea, con il vantaggio di velocizzare e ottimizzare la procedura chirurgica. Questi presupposti permettono un inserimento implantare protesicamente guidato, garantendo le basi per una riabilitazione implanto-protesica funzionalmente ed esteticamente adeguata.
Se ti rendessi conto che vale la pena ottenere tutti i token necessari, avremmo fatto "La fotografia in odontoiatria: dalla selezione della fotocamera alla post-produzione".
Autori
Santo Garocchio, Filippo Tomarelli, Maurizio De Francesco, Giuseppe Marano
Bibliografia
Moraschini V., Poubel LA., Ferreira VF., Barboza ES.. Evaluation of survival and success rates of dental implants reported in longitudinal studies with a follow-up period of at least 10 years: a systematic review. Int J Oral Maxillofac Surg. 2015;44(3):377–88. PubMed PMID: 25467739.
Al-Nawas B., Kammerer PW., Morbach T., Ladwein C., Wegener J., Wagner W.. Ten-year retrospective follow-up study of the TiOblast dental implant. Clin Implant Dent Relat Res. 2012;14(1):127–34. PubMed PMID: 20156231.
Schiegnitz E., Al-Nawas B., Tegner A., Sagheb K., Berres M., Kammerer PW., et al. Clinical and radiological long-term outcome of a tapered implant system with special emphasis on the influence of augmentation procedures. Clin Implant Dent Relat Res. 2016;18(4):810–20. PubMed PMID: 25810365.
Jung RE., Fenner N, Hammerle CHF., Zitzmann NU.. Long-term outcome of implants placed with guided bone regeneration (GBR) using resorbable and non-resorbable membranes after 12–14 years. Clin. Oral Impl. Res. 24, 2013, 1065–1073.
Setiawan Budihardja A., Mücke T.. “Bone Management in Dental Implantology”.
Cucchi et al. Clinical and volumetric outcomes after vertical ridge augmentation using computer-aided-design/computer-aided manufacturing (CAD/CAM) customized titanium meshes: a pilot study. BMC Oral Health (2020) 20:219.
De Santis D., Cucchi A., Rigoni G., Longhi C.. Short implants with oxidized surface in posterior areas of atrophic jaws: 3- to 5-year results of a multicenter study. Clin Implant Dent Relat Res. 2015;17(3):442–52.
Malchiodi L., Ghensi P., Cucchi A., Pieroni S., Bertossi D.. Peri-implant conditions around sintered porous-surfaced (SPS) implants. A 36-month prospective cohort study. Clin Oral Implants Res. 2015;26(2):212–9.
Rocchietta I., Ferrantino L., Simion M.. Vertical ridge augmentation in the esthetic zone. Periodontol. 2018;77(1):241–55.
Cucchi A., Chierico A., Fontana F., Mazzocco F., Cinquegrana C., Belleggia F., Rossetti P., Soardi CM., Todisco M., Luongo R., Signorini L., Ronda M., Pistilli R. Statements and recommendations for guided bone regeneration: consensus report of the guided bone regeneration symposium held in Bologna, October 15 to 16, 2016. Implant Dent. 2019;28(4):388–99.
Buser D., Bornstein MM., Weber HP., Grutter L., Schmid B., Belser UC. Early implant place- ment with simultaneous guided bone regeneration following single tooth extraction in the esthetic zone. A cross sectional, retrospective study in 45 subjects with 2 to 4 year follow up. J Periodontol. 2008;79:1773–81.
Hammerle CH., Lang NP.. Single stage surgery combining transmucosal implant placement with guided bone regeneration and bioresorbable materials. Clin Oral Implants Res. 2001;12:9–18.
Hurzeler MB., Strub JR.. Guided bone regeneration around exposed implants. A new bioresorb- able device and bioresorbable membrane pins. Pract Periodontics Aesthet Dent. 1995;7:37–47.
Buser D., Dahlin C.. Bone grafts and bone substitute materials. In: Buser D, editor. Guided bone regeneration in implant dentistry. 2nd ed. Chicago, IL: Quintessence; 2009. p. 71–96.
Rasia-dal Polo M., Poli PP., Rancitelli D., Beretta M., Maiorana C. Alveolar ridge reconstruction with titanium meshes: a systematic review of the literature. Med Oral Patol Oral Cir Bucal. 2014 Nov;19(6):e639–46.
Maiorana C., Santoro F., Rabagliati M., Salina S.. Evaluation of the use of iliac cancellous bone and anorganic bovine bone in the reconstruction of the atrophic maxilla with titanium mesh: a clinical and histologic investigation. Int J Oral Maxillofac Implants. 2001 May–Jun;16(3):427–32.
Artzi Z., Dayan D., Alpern Y., Nemcovsky CE.. Vertical ridge augmentation using xenogenic material supported by a configured titanium mesh: clinicohisto- pathologic and histochemical study. Int J Oral Maxillofac Implants. 2003 May–Jun;18(3):440–6.
Troeltzsch M., Troeltzsch M., Kauffmann P., Gruber R., Brockmeyer P., Moser N., Rau A., Schliephake H.. Clinical efficacy of grafting materials in alveolar ridge augmentation: a systematic review. J Craniomaxillofac Surg. 2016 Oct;44(10):1618–29.
Sumida T., Otawa N., Kamata YU., Kamakura S., Mtsushita T., Kitagaki H., Mori S., Sasaki K., Fujibayashi S., Takemoto M., Yamaguchi A., Sohmura T., Nakamura T., Mori Y.. Custom-made titanium devices as membranes for bone augmentation in implant treatment: clinical application and the comparison with conventional titanium mesh. J Craniomaxillofac Surg. 2015 Dec;43(10):2183–8.
Sagheb K., Schiegnitz E., Moergel M., Walter C., Al-Nawas B., Wagner W. Clinical outcome of alveolar ridge augmentation with individualized CAD-CAM-produced titanium mesh. Int J Implant Dent. 2017 Dec;3(1):36. doi: 10.1186/ s40729-017-0097-z.
Seiler M., Peetz M., Hartmann A., Witkowski R.. Individualized CAD/CAM-produced titanium scaffolds for alveolar bone augmentation: a retrospective analysis of dehiscence events in relation to demographic and surgical parameters. J Oral Science Rehabilitation. 2018 Mar;4(1):38–46.
Chiapasco M., Casentini P., Tommasato G., Dellavia C., Del Fabbro M.. Customized CAD/CAM Titanium meshes for the guided bone regeneration of severe alveolar ridge defects: preliminary results of a retrospective clinical study in humans. Clin Oral Implants Res. 2021. Apr;32(4):498-510.
Dellavia C., Canciani E., Pellegrini G., Tommasato G., Graziano D., Chiapasco M.. Histological assessment of mandibular bone tissue after guided bone regeneration with customized computer-aided design/ computer-assisted manufacture titanium mesh in humans: A cohort study. Clin Implant Dent Relat Res. 2021;1–12.
Garocchio S., implants Italy No.2, 2021