Applicazioni del Laser nella Terapia Parodontale Non Chirurgica: Revisione
Traduzione automatica
L'articolo originale è scritto in lingua PT (link per leggerlo) .
Riassunto
Nonostante l'elevato numero di pubblicazioni, esiste controversia tra i clinici riguardo all'applicazione dei laser nel trattamento parodontale. L'obiettivo di questo lavoro è rivedere la letteratura esistente e determinare lo stato dell'arte riguardo all'applicazione dei laser nella terapia parodontale non chirurgica.
La parodontite cronica è caratterizzata dalla formazione di tasche e dalla perdita progressiva di osso alveolare. Questa distruzione tissutale è conseguenza di un'aggressione batterica specifica e della risposta immunitaria del paziente. L'obiettivo principale del trattamento parodontale è la rimozione del tartaro e della placca sub-gengivale al fine di sopprimere i nicchi ecologici e ottenere un guadagno di aderenza, evitando la progressione della malattia, eliminando i batteri patogeni e le loro tossine. L'uso del laser è stato progressivamente suggerito per la terapia parodontale come una tecnica più selettiva, più efficiente e meno traumatica, per promuovere la riparazione parodontale. Ogni tipo di laser è nominato in base al suo mezzo attivo e emette energia luminosa monocromatica. La parola LASER è l'acronimo di “light amplification by stimulated emission of radiation”. Questo concetto risale al 1917 con la Teoria dell'Emissione Stimolata di Einstein, ma solo nel 1960 è stato creato il primo laser, il laser Rubino, da Maiman. I laser hanno cominciato ad essere ampiamente utilizzati in Medicina e Chirurgia sin dallo sviluppo del laser Rubino da parte di Maiman. Sfortunatamente, questi primi tentativi hanno portato a un “crack” della superficie dentale e a danni termici nella dentina e nello smalto.
Affinché il laser abbia effetti biologici, l'energia deve essere assorbita, e il grado di assorbimento del tessuto varia in base alla lunghezza d'onda e alle caratteristiche ottiche del tessuto bersaglio. Poiché i tessuti hanno più di un componente, l'effetto risultante è la combinazione degli effetti di ciascuno dei suoi componenti. I laser CO2, Nd:YAG ed Er:YAG sono i più utilizzati nelle procedure chirurgiche eseguite sui tessuti molli della cavità orale e sono stati i primi ad avere pezzi che potessero essere utilizzati intraoralmente. La loro prima applicazione nei tessuti orali è stata riportata da Goldman et al e Stern e Sognnaes. È stato suggerito che il laser Nd:YAG fosse utilizzato nella chirurgia dei tessuti molli orali, il che ha portato rapidamente allo sviluppo dei laser per la terapia parodontale. Caratteristiche dei laser come ablazione o vaporizzazione, emostasi e sterilizzazione, potrebbero renderlo uno strumento coadiuvante o alternativo ottimale nel trattamento delle malattie parodontali. Questi tipi di laser forniscono trattamenti con risultati comparabili o talvolta superiori a quelli forniti dalle tecniche e strumentazioni convenzionali. Esistono decine di indicazioni per l'uso del laser che variano da una semplice escissione di tessuto gengivale fino alla rimozione di tessuto cariato. Rispetto al trattamento convenzionale, i laser possono essere utilizzati per ridurre il numero di elementi patogeni, fornire un'emostasi superiore, diminuire il periodo di guarigione e anche il periodo di dolore post-operatorio e le conseguenze post-operatorie, assicurando un maggiore comfort per il paziente. Attualmente esiste un elevato numero di letteratura sull'applicazione dei laser nel trattamento della parodontite, sebbene ci sia enorme controversia tra i clinici riguardo all'argomento. L'obiettivo di questo lavoro è rivedere la letteratura esistente e determinare lo stato dell'arte in relazione all'applicazione dei laser nella terapia parodontale non chirurgica.
Metodi
È stata effettuata una ricerca nelle banche dati Medline, Cochrane e ScienceDirect, dal 2002 al 2009 utilizzando come parole chiave: Laser, Laserterapia e Terapia Parodontale non chirurgica, selezionando tutti gli articoli che collegavano l'uso del laser nella terapia parodontale non chirurgica. Inoltre, sono stati esaminati manualmente i seguenti giornali: Journal of Clinical Periodontology; Periodontology 2000; Journal of Periodontology.
Laser CO2
Con il laser CO2 il rapido aumento della temperatura e la pressione intracellulare portano alla lisi cellulare. Pertanto, durante il suo utilizzo, non è possibile alcun contatto con il tessuto. La sua lunghezza d'onda è praticamente assorbita dall'acqua. Poiché i tessuti molli sono costituiti approssimativamente dal 75% al 90% di essa, circa il 98% dell'energia viene convertita in calore assorbito dalla superficie del tessuto con la più leggera approssimazione o penetrazione del laser. Pertanto, una zona marrone, provocata da necrosi di coagulazione, è visibile nell'incisione del laser, per cui nei sistemi attuali il fuoco del laser deve essere applicato a circa 3-5 mm dal tessuto bersaglio.
La profondità dell'incisione del laser è proporzionale alla potenza applicata e al tempo di esposizione. Questo laser, quando applicato alla chirurgia dei tessuti molli, viene utilizzato con una potenza variabile da 5 a 15 watt, in modalità pulsata. Livelli di energia superiori sono utilizzati per la rimozione dei tessuti, mentre i più bassi sono per emostasi e coagulazione.
Laser al neodimio: YAG
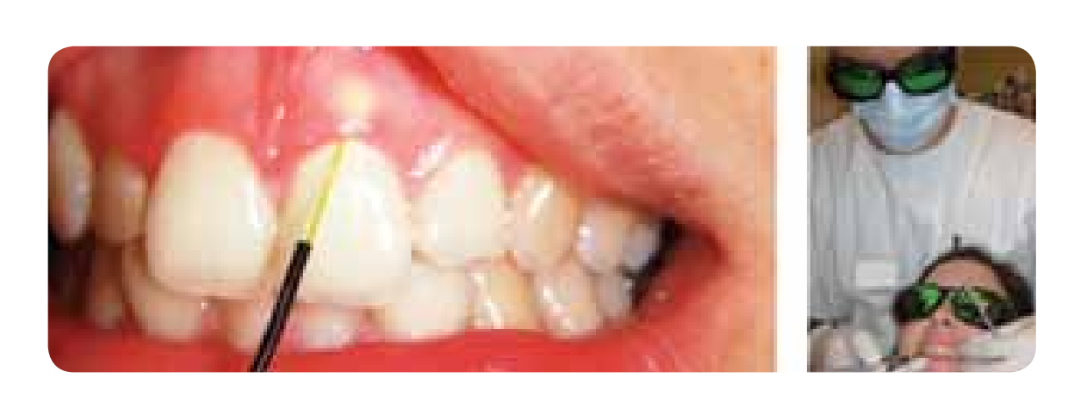
Il laser Nd:YAG a 1,064nm penetra nell'acqua a una profondità di 60mm. L'effetto di riscaldamento di questo laser è ideale per l'ablatore del potenziale anormale di emorragia del tessuto e per l'emostasi di piccoli vasi capillari. La profondità di penetrazione nel tessuto molle è stata stimata in 2+- 1mm. Studi recenti hanno concluso che il danno termico può verificarsi nell'osso sottostante. Il riscaldamento dannoso intra-pulpare è stato anche riportato in studi in vitro. Poiché si trasmette attraverso una fibra ottica, consente un'applicazione facile in spazi orali di difficile accesso come le tasche parodontali (Figura 1).
Laser all'erbio: YAG
Solo a partire dal 1997 si è verificata un'enfasi nell'utilizzo di questo laser nei tessuti molli, e la FDA ha approvato la sua applicazione nei tessuti duri come smalto, cemento e osso. La sua lunghezza d'onda di 2.940 nm è ideale per l'assorbimento da parte dell'idrossiapatite e dell'acqua, rendendolo efficiente per l'ablatore di smalto e dentina. Il riscaldamento generato produce micro esplosioni nei tessuti duri, e il suo riscaldamento è minimo, anche rispetto alla polpa. È essenziale l'uso di spray d'acqua durante l'utilizzo della radiazione per raggiungere il massimo di efficacia nella rimozione residua, con il minimo di generazione di calore (Figura 2).

Laser a diodi
Questo laser è stato introdotto recentemente nella Medicina Dentale, dimostrando un'eccellente capacità come agente emostatico. Viene utilizzato per la rimozione di tessuto molle per contatto diretto. Studi comparativi hanno mostrato effetti tissutali simili a quelli del laser Nd:YAG, ma senza gli effetti secondari sui tessuti più profondi.
Le prime chirurgie parodontali con laser sono state eseguite con un laser CO2 nel 1985, ma questi laser inizialmente non riuscivano ad accedere a tutte le aree della cavità orale e potevano causare danni termici ai denti e all'osso. Oggi i laser hanno sistemi più sofisticati e il progresso nella comprensione della patogenesi della malattia parodontale ha portato a considerare i laser come un'arma molto importante come coadiuvante nel trattamento della malattia parodontale. Nel 6° Consenso Europeo di Parodontologia, è stata effettuata una revisione sistematica delle applicazioni del laser nella terapia parodontale non chirurgica, dalla quale è emerso che forniscono risultati simili a breve e lungo termine tra l'uso del laser Er:YAG e il debridement meccanico in pazienti con parodontite cronica. Si descrive inoltre che non è stato possibile giungere a conclusioni relative alla potenza da utilizzare, a causa della multipla variabilità degli studi, senza una uniformizzazione dei parametri di utilizzo. Questo Consenso conclude che l'evidenza scientifica a supporto dell'applicazione del laser CO2, Nd:YAG; Nd:YAP o laser a diodi e il corrispondente beneficio clinico è insufficiente per la mancanza di studi disponibili, e anche perché gli studi utilizzano questi laser come coadiuvanti e non come alternative al trattamento tradizionale. L'energia del laser Nd:YAG è ben assorbita dai tessuti pigmentati (affinità per la melanina), il che consente la sua applicazione clinica per taglio e coagulazione. Il principale vantaggio è il suo effetto battericida. L'uso simultaneo del laser Nd:YAG durante la raspatura e lisciatura radicolare disinfetta le tasche, elimina lo strato superficiale della placca batterica sopra il tartaro e consente una lisciatura più semplice ed efficace. Inoltre, consente di lavorare in un campo quasi pulito di sangue e riduce la quantità di richieste di anestesia da parte dei pazienti. Il suo effetto emostatico rappresenta un vantaggio nel trattamento di pazienti con alterazioni della coagulazione. I pazienti riferiscono abitualmente meno dolore e edema post-operatorio.
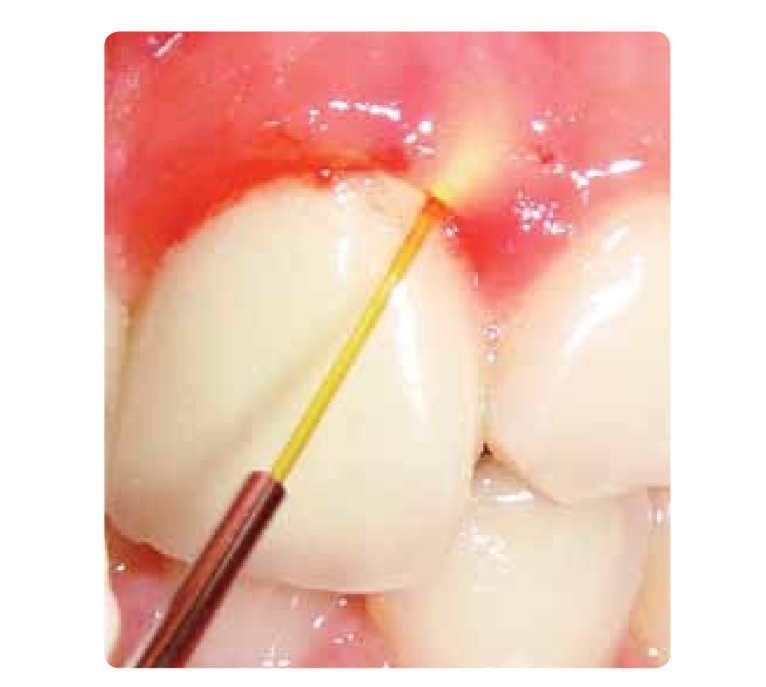
Il laser Nd: YAG riporta alla formazione di una nuova adesione parodontale. Quando usato con cautela e a bassa potenza, non causa lesioni sulle superfici dentali e sul parodonto. I laser della famiglia Ert hanno indicazioni nella rimozione del tartaro, potendo essere utilizzati per l'ablatio dell'osso con minimo danno termico ai tessuti circostanti. Il laser CO2 è utilizzato per la rimodellazione dei tessuti molli. I laser a diodi sono utilizzati per ridurre l'indice di sanguinamento, fornendo un effetto battericida, riduzione infiammatoria e guarigione superiore nelle tasche parodontali. Negli studi di Neil e Melloning, i pazienti trattati con il laser Nd:YAG insieme a scaling e levigatura radicolare hanno mostrato una diminuzione dell'indice gengivale rispetto a quelli che non hanno ricevuto la terapia laser, e anche un guadagno nell'adesione parodontale alla fine di 6 mesi. Badder e cols. hanno descritto che il laser rimuove i batteri dai tessuti molli e le loro exotossine (ialuronidasi e collagene) responsabili dell'avanzamento della malattia parodontale (Figura 3).
Molti studi descrivono la laserterapia come un trattamento coadiuvante e non sostitutivo per i trattamenti standard. La curettage delle tasche parodontali con laser non è efficace se non si esegue una levigatura e un lisciamento radicolare, per l'eliminazione dei batteri dalle superfici radicolari.
L'uso del laser nel trattamento della parodontite cronica si basa sui benefici della curettage sottogengivale, sull'induzione del laser nel miglioramento del livello di inserzione tramite rigenerazione del cemento, del legamento parodontale e del supporto da parte dell'osso alveolare, e sulla significativa diminuzione dei batteri patogeni sottogengivali, preparando un ambiente superiore per la reepitelizzazione del tessuto connettivo della superficie delle radici, delineando e scolpendo sia i tessuti duri che molli per una guarigione più prevedibile.
La raspatura e il levigamento radicolare sono il metodo tradizionale di controllo della microflora sottogengivale. Gli obiettivi del debridement sottogengivale non sono solo quelli di eliminare i batteri della placca non aderente, ma anche i depositi di tartaro.
Watnabe et al. hanno dimostrato l'efficacia della rimozione del tartaro con il laser Er:YAG senza effetti collaterali, e una conseguente riduzione della tasca parodontale. Schwarz et al. hanno riportato risultati identici o superiori dopo 6 mesi con il laser, rispetto al debridement meccanico convenzionale, dove solo il sanguinamento dopo sondaggio e il livello di inserzione clinica hanno mostrato differenze significative dopo il trattamento con laser. Aoki e collaboratori hanno studiato con microscopia elettronica a scansione e esami istologici la rimozione del tartaro tramite il laser Er:YAG, osservando risultati simili a quelli ottenuti tramite strumentazione ultrasonica. Yamaguchi et al. riferiscono che la radiazione del laser Er:YAG elimina efficacemente la maggior parte dei lipopolisaccaridi dei batteri Gram (-), poiché presentano un picco di assorbimento elevato per la lunghezza d'onda di questo laser.
Folwaczny et al. ha rilevato l'effetto antimicrobico del laser Er:YAG su Porphyromonas gingivalis, Prevotella intermedia, Tannerella forsythensis, Treponema denticola e Aggregatibacter actinomycetemcomitans con inibizione della crescita di questi batteri.
I laser riducono drasticamente i batteri nei siti chirurgici, il che potrebbe potenzialmente beneficiare sia il paziente che il dentista nella gestione dei problemi parodontali.
I protocolli che combinano la raspatura e il levigamento radicolare con la laserterapia hanno documentato una riduzione delle tasche parodontali e un guadagno nel livello di inserzione clinica.
Vantaggi e svantaggi
I vantaggi del trattamento laser nel trattamento parodontale non chirurgico sono l'efficacia e l'efficacia nell'ablatore di tessuti molli e duri, con un'emostasi superiore, effetto battericida e minimi danni collaterali con un uso ridotto di analgesia locale. La diminuzione del suono dei laser rispetto alle tecniche tradizionali riduce lo stress nei pazienti.
Come svantaggi ci sono il costo iniziale per l'acquisto dei laser e la lunga curva di apprendimento necessaria. L'uso non attento dei laser può causare danni alle strutture adiacenti, compresi gli occhi, se non vengono utilizzati i mezzi di protezione necessari. Le dimensioni degli apparecchi possono essere ancora un ostacolo per l'applicazione clinica.
Discussione
Il laser Er:YAG è utilizzato per eliminare il tartaro, condizionare le superfici radicolari e disinfettare le tasche parodontali. Permette di effettuare trattamenti senza la necessità di applicare anestesia loco-regionale quando usato a bassa potenza. Ha la capacità potenziale di rimuovere le endotossine batteriche dal cemento, poiché i lipopolisaccaridi evidenziano un grande coefficiente di assorbimento per questa lunghezza d'onda.
Il laser Nd:YAG e quello a diodi hanno come principali caratteristiche il loro effetto battericida, ma possono anche tagliare i tessuti molli e debriderare l'epitelio della tasca. Permette di lavorare in un campo quasi pulito di sangue e ridurre l'anestesia utilizzata (Figura 4).
Il laser Co2 utilizzato a bassa potenza in modalità sfocata può migliorare il debridement parodontale e ridefinire un'anatomia dei tessuti molli.
Sono necessari ulteriori studi con un alto grado di evidenza e uniformità dei parametri dell'apparecchiatura per consentire di trarre conclusioni più solide in termini statistici che giustifichino le decisioni cliniche.
Conclusioni
In sintesi, il laser può essere utilizzato come coadiuvante per la terapia parodontale non chirurgica, nonostante non ci siano studi sufficienti per considerare i laser come un'alternativa ai trattamenti convenzionali. Gli effetti battericidi, l'eliminazione del tartaro, la capacità di rimuovere la placca batterica, la possibilità di modellare i tessuti molli e duri, una riparazione più rapida e prevedibile dei tessuti molli e duri, rendono i laser uno strumento promettente nel trattamento parodontale non chirurgico.
João Filipe Mouzinho; João Fontes Pereira; Cristina Trigo Cabral
Bibliografia
- Folwaczny M, Benner K, Flasskamp B, Mehl A, Hickel R. Effetti della radiazione laser Er:YAG a 2,94 µm sulle superfici radicolari trattate in situ: uno studio istologico J Periodontol 2003; 74: 360-365
- Folwaczny M, Mehl A, Aggstallet H, Hickel R. Effetti antimicrobici del laser Er:YAG a 2,94 µm sulle superfici radicolari trattate in situ: uno studio in vitro. J Clin Periodontol 2002; 29: 73-78
- Schwarz F, Berakdar M, Georg T, Reich E, Sculean A. Valutazione clinica di un laser Er:YAG combinato con scaling e pianificazione radicolare per il trattamento parodontale non chirurgico. Uno studio clinico controllato e prospettico. J Clin Periodontol 2003; 30: 26-34
- Maiman TH. Radiazione ottica stimolata nei laser a rubino. Nature 1960; 187:493-94
- Wetcher SJ. Trattamento della neoplasia intraepiteliale cervicale con laser CO2; Laser vs crioterapia. Una revisione dell'efficacia e dei costi. Obstet Gynocol Surg 1984; 39:469-73.
- Carruth JAS. Resezione della lingua con il laser a diossido di carbonio. J Laryngol Otolaryngol; 1982: 96:529-43
- Shapshay SM. Chirurgia laser ND:YAG: Panoramica delle applicazioni. In: Joffe SN e Oguro Y. Progressi nella chirurgia laser Nd:YAG. New York; Springer-Verlag: 1988:150-55
- White JM, Goodies HE, Rose CL. Uso del laser Nd:YAG pulsato per la chirurgia dei tessuti molli intraorali. Lasers Surg Med 1991; 11:455-61
- Goldman L, Hornby P, Meyer R, Goldman B. Impatto del laser sulla carie dentale. Nature 1964 203:417
- Stern RH, Sognnaes RF. Inibizione della carie dentale da laser suggerita dal primo test in vivo. J Am Dent Assoc 1972; 85:1087-90
- Myers TD. Cosa possono fare i laser per l'odontoiatria e per te. Dent Manage 1989; 29:26-8.
- Aoki A, Sasaki K, Watanabe H, Ishikawa I. Laser nella terapia parodontale non chirurgica. Periodontology 2000 2004; 36: 59-97.
- Schwarz F, Aoki A, Becker J; Sculean A. Applicazione del laser nella terapia parodontale non chirurgica: una revisione sistematica. J Clin Periodontol 2008; 35 (suppl. 8 ): 29-44.
- Neill ME; Melloning JT. Efficacia clinica del laser Nd:YAG per la terapia combinata della parodontite. Pract Periodontics Aesthetic Dent 1997; 9 (6 suppl): 1-5
- Hall RR, Hill DW, Beach AD. Un laser chirurgico a diossido di carbonio. Ann Royall Coll Surg Eng 1971; 48:222-25
- Fuller TA. Fondamenti del laser in chirurgia e medicina. In: Dixon JA, ed. Applicazione chirurgica dei laser, 2a ed. Chicago: Year Book Medical Publishers, Inc; 1988:16-33
- Halldorsson T, Langerholc J. Analisi termodinamica dell'irradiazione laser dei tessuti biologici. Appl opt 1978; 17:3948
- Spencer P, Cobb CM, Wieliczka Dm, Glaros AG, Morris PJ. Variazione della temperatura dell'osso sottostante durante l'ablazione laser dei tessuti molli. J Periodontal 1998; 69:1278-82
- Fujii T, Baehni PC, Kawai O, Kywawkami T, Matsuda K, Kowashi Y. Studio microscopico elettronico degli effetti del laser Er:YAG sul cemento radicolare. J Peridontol 1998; 69: 1283.90.
- Wyman A, Duffy S, Sweetland HM, Sharp F, Rogers K. Valutazione preliminare di un nuovo laser a diodo ad alta potenza. Lasers Surg Med 1992; 12:506-9.
- Sanz M, Teughels W. Innovazioni nella terapia parodontale non chirurgica: rapporto di consenso del sesto Workshop Europeo sulla Parodontologia; J Clin Periodontol 2008; 35 (Supl8) 3-7
- Cobb Chalres. Laser in Parodontologia: una revisione della letteratura. J Periodontol 2006. 4; 77: 545-564.
- Garcia-Ortiz de zárate F, Espanã-Tost AJ, Berini-Aytés L, Gay-Escoda C. Applicazioni del laser Nd:YAG in odontoiatria. RCOE 2004; 9; 5: 539-545
- Yukna RA, Evans GH, Vastardis S, Carr RF. Rigenerazione parodontale assistita da laser negli esseri umani. Presentato alla 81a Sessione Generale dell'Associazione Internazionale per la Ricerca Dentale, Goteborg; Svezia; Giugno 2003
- Bader H. Uso dei laser in parodontologia. Dent Clin North Am 2000; 44: 779-791
- Mortiz A, Schoop U; Goharkhay, et al. Trattamento delle tasche parodontali con un diodo. Lasers Surg Med 1998; 22: 302-311
- Pfitzner A, Sigusch BW, Albrecht V, Glockmann E. Uccisione di batteri parodontopatogeni tramite terapia fotodinamica. J Periodontol 2004; 75:1343-1349.
- Watnabe H, Ishikawa I, Suzuki M, Hasegawa K. Valutazioni cliniche del laser Er:YAG per la chirurgia dei tessuti molli e lo scaling. Journal of clinical Laser Medicine & Surgery 1996;14: 67-75
- Schwarz F, Sculean A, Georg T, Reich E. Trattamento parodontale con laser Er:YAG rispetto a scaling e pianificazione radicolare. Uno studio clinico controllato. J Periodontal 2001; 72: 361-67.
- Yamaguchi H, Kobayashi K, Osada R, Sakuraba E, Nomura T, Arai T, Nakamura J. Effetti dell'irradiazione di un laser erbium:YAG sulle superfici radicolari. Journal of Periodontology 1997; 68: 1151-115
- Ben Hatit Y, Blum R, Severin C, Maquin M, Jabro MH. Gli effetti di un laser Nd:YAG pulsato sulla flora batterica subgengivale e sul cemento: uno studio in vivo. J Clin Med Surg 1996; 14:137-143.
- Gutknecht N, Radufi P, Frazen R, Lampert F. Riduzione di microorganismi specifici nelle tasche parodontali con l'ausilio di un laser Nd:YAG: uno studio in vivo. J Oral Laser Appl 2002; 2: 175-80.
- Coffelt DW, Cobb CM, Rapley JW, Killoy WJ. Determinazione della soglia di densità energetica per l'ablazione laser dei batteri: uno studio in vitro. J Clin Periodontal 1997; 24:1-7.
- Aoki A, Miuta M, Akiyama F, et al. Valutazione in vitro dello scaling del tartaro subgengivale con laser Er:YAG in confronto con lo scaling ultrasonico. J Periodontal Res 2000; 35:266-77.
- Eberhard J, Ehlers H, Falk W, Acil Y, Albers HK, Jepsen S. Efficacia della rimozione del tartaro subgengivale con il laser Er:YAG rispetto al debridement meccanico: uno studio in situ. J Clin Periodontal 2003; 30:511-18.
- Borrajo JL, Varela LG, Castro GL, Rodrigues-Nunez I, Torreira MG. Laser a diodo (980nm) come ausilio allo scaling e alla pianificazione radicolare. Photomed Laser Surg 2004; 22:509-12.
- Harris DM, Gregg RH II, McCarthy DK, Colby LE, Tilt LV. Procedura di nuovo attacco assistita da laser nella pratica privata. Gen Dent 2004; 52:396-403.
- Sculean A, Schwarz F, Georg T, Becker J. Valutazione clinica del laser Er:YAG in combinazione con un derivato della matrice proteica dell'email per il trattamento di difetti parodontali intrabony: uno studio pilota. J Clin Periodontal 2003; 30:97