Un'analisi retrospettiva fino a 7 anni delle complicanze biologiche e tecniche con il concetto All-on-4
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
L'obiettivo di questo studio era di valutare retrospettivamente le complicazioni biologiche e tecniche, così come i risultati clinici e radiografici dei pazienti trattati con 4 impianti secondo il protocollo All-on-4 e seguiti fino a 7 anni di funzionalità. Sono stati valutati i dati di 56 pazienti consecutivi con mascella completamente edentula, di età pari o superiore a 18 anni, trattati tra gennaio 2008 e dicembre 2013. I risultati includevano i tassi di sopravvivenza e successo degli impianti e delle protesi, eventuali complicazioni e la perdita ossea marginale (MBL). Duecentoventiquattro impianti sono stati posizionati in 56 pazienti. Durante l'intero follow-up, 1 impianto mascellare ma nessuna protesi ha fallito durante il processo di guarigione. Quattordici pazienti hanno sperimentato 1 complicazione ciascuno (10 tecniche, 4 biologiche). Il tasso complessivo di successo degli impianti e delle protesi è stato del 98,2% e dell'82,1%, rispettivamente. Tutte le complicazioni sono state considerate minori e risolte con successo in ambulatorio. È stata osservata una MBL media di 1,30 ± 0,63 mm all'ultimo follow-up. È stata trovata una differenza statisticamente significativa per gli impianti post-estrattivi (0,79 ± 0,26) rispetto agli impianti posizionati in siti guariti (1,03 ± 0,46; P = 0,024). Nei limiti del presente studio, il concetto All-on-4 può essere un'opzione chirurgica e protesica preziosa per il trattamento delle mascelle completamente edentule. Tuttavia, possono verificarsi complicazioni tecniche e biologiche minori. Sono necessari ulteriori dati prospettici a lungo termine con risultati primari focalizzati sui tassi di successo.
Introduzione
Esistono diverse opzioni di trattamento protesico per il trattamento di pazienti completamente edentuli, come protesi complete convenzionali, protesi rimovibili ancorate o supportate da impianti, o protesi fisse supportate da impianti. Malò et al in 2 studi retrospettivi pilota, hanno presentato un'opzione di trattamento per la riabilitazione delle arcate edentule combinando 4 impianti, 2 dritti medialmente e 2 inclinati distalmente. L'inclinazione dei 2 impianti distali consente il massimo utilizzo dell'osso esistente posizionando denti fissi posteriori con minimi sbalzi, anche in regioni dove l'altezza ossea e la prossimità di nervi o seni non consentirebbero il posizionamento di impianti assiali. Il concetto di trattamento All-on-4 si è dimostrato essere un concetto di trattamento costo-efficace nel trattamento delle arcate completamente edentule dopo 10 anni di funzionamento, riducendo i tempi complessivi di trattamento con una minore morbidità per il paziente e una maggiore qualità della vita per il paziente. Tuttavia, questi risultati devono essere interpretati con cautela poiché la letteratura presenta una mancanza di dati a lungo termine riguardo all'incidenza di potenziali complicazioni tecniche e biologiche e le loro implicazioni.
Lo scopo di questo studio retrospettivo era valutare le complicazioni biologiche e tecniche, così come i risultati clinici e radiografici delle protesi dentali fisse complete (FDP), consegnate su 4 impianti posizionati secondo il protocollo All-on-4. Questo studio ha seguito le linee guida STROBE (STrengthening the Reporting of OBservational studies in Epidemiology).
Materiali e Metodi
Questo studio retrospettivo ha valutato i dati raccolti da 56 pazienti consecutivi (31 femmine, 25 maschi) di età pari o superiore a 18 anni (media: 66,2 anni). I pazienti presentavano una quantità sufficiente di osso per posizionare 4 impianti di almeno 10 mm di lunghezza in siti guariti o di estrazione. I pazienti sono stati trattati tra gennaio 2008 e dicembre 2013 secondo il protocollo All-on-4 (Nobel Biocare, Göteborg, Svezia). Sono stati posizionati un totale di 224 impianti e i pazienti sono stati seguiti clinicamente per un massimo di 7 anni (intervallo: 1 a 7 anni, media: 39,3 mesi). L'indagine è stata condotta secondo i principi contenuti nella Dichiarazione di Helsinki per la ricerca biomedica che coinvolge soggetti umani. Tutti i pazienti sono stati debitamente informati sulla natura dello studio e hanno fornito il loro consenso scritto. I criteri di esclusione valutati prima del posizionamento degli impianti erano: controindicazioni mediche generali (Classe III o IV della American Society of Anesthesiologists) e/o psichiatriche; gravidanza o allattamento; qualsiasi farmaco interferente (terapia steroidea o con bisfosfonati); abuso di alcol o droghe; fumo pesante (10 sigarette/giorno); terapia radiante nella regione della testa o del collo negli ultimi 5 anni; attività parafunzionale; parodontite non trattata; scarsa igiene orale e motivazione definita come sanguinamento su sondaggio in tutta la bocca e indice di placca in tutta la bocca ≥25%; soggetto con note reazioni allergiche o avverse al materiale restaurativo; e indisponibilità per controlli regolari.
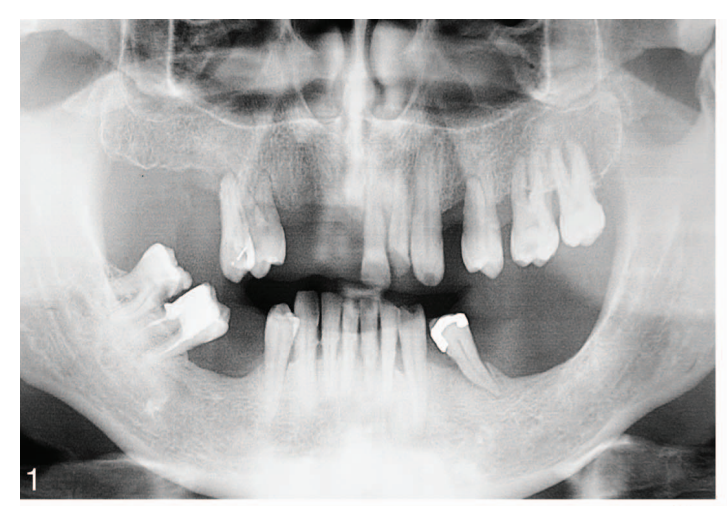
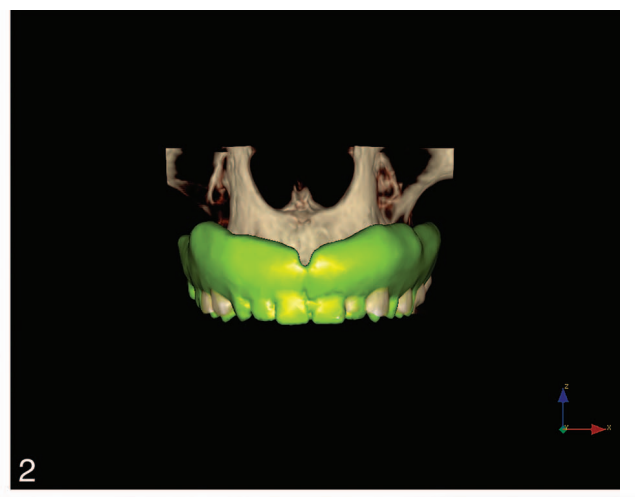
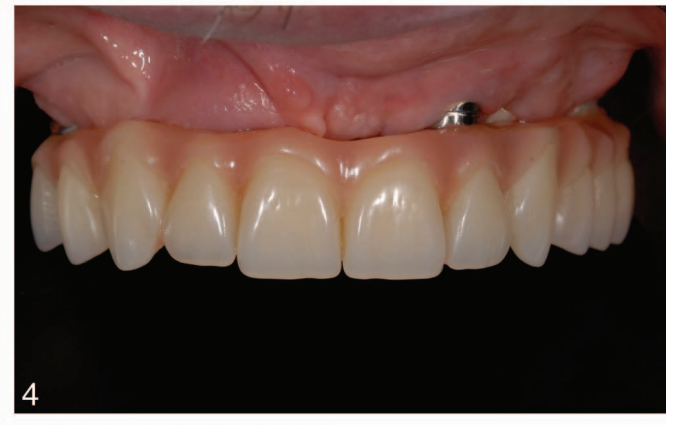
Le storie cliniche dei pazienti sono state raccolte e sono stati realizzati modelli di studio. Sono state ottenute fotografie e radiografie preoperatorie (Figura 1) per lo screening e la valutazione iniziali. I pazienti hanno ricevuto igiene orale professionale prima dell'intervento e sono stati istruiti a sciacquare con collutorio di clorexidina 0,2% (1 minuto, due volte al giorno, a partire da due giorni prima dell'intervento). Due grammi di amoxicillina e acido clavulanico (o clindamicina, 600 mg, se allergici alla penicillina) sono stati somministrati a scopo profilattico 1 ora prima dell'intervento e continuati per 6 giorni. L'anestesia locale è stata indotta utilizzando una soluzione di articaine al 4% con epinefrina 1:100.000 (Ubistein; 3M Italy SpA, Milano, Italia). È stato eseguito un approccio senza lembo o con lembo a seconda della larghezza della mucosa cheratinizzata disponibile. L'inserimento degli impianti è stato effettuato utilizzando un posizionamento assistito da template guidato dal computer (NobelGuide, Nobel Biocare) (28 pazienti, 112 impianti, Figura 2) o chirurgia convenzionale a mano libera (28 pazienti, 112 impianti). Tutti gli impianti sono stati posizionati secondo i protocolli chirurgici e protesici raccomandati dal produttore (IFU 73494 Manuale 2 / All-on-4 e IFU 71286). In caso di impianti immediatamente post-estrattivi, è stata utilizzata una guida radiografica a due pezzi (Figura 3). Sono stati utilizzati quattro diversi tipi di impianti (92 impianti NobelReplace Conical Connection, 64 NobelSpeedy Groovy, 8 Brånemark System MKIII Groovy e 60 NobelReplace Tapered Groovy). Tutti gli impianti avevano la stessa superficie in ossido di titanio arricchita di fosfati, moderatamente ruvida (TiUnite, Nobel Biocare). La sequenza di perforazione è stata scelta secondo le istruzioni del produttore in relazione alla qualità dell'osso, raggiungendo una coppia di inserimento compresa tra 35 Ncm e 55 Ncm all'inserimento dell'impianto (OsseoCare Pro Drill Motor Set, Nobel Biocare). Abutment angolati multi-unità (178 o 308, Nobel Biocare) sono stati immediatamente collegati agli impianti distali, mentre, abutment multi-unità dritti sono stati utilizzati negli impianti anteriori, se necessario. Una restaurazione provvisoria rinforzata in metallo o completamente acrilica, trattenuta da vite senza cantilever è stata prefabbricata in caso di carico immediato (40 pazienti, 160 impianti, Figura 4). Sugli altri impianti (64) sono stati collegati abutment di guarigione (impianti dritti) o cappucci di guarigione (impianti distali). Tutti i pazienti hanno ricevuto raccomandazioni orali e scritte riguardo ai farmaci (ibuprofene, 600 mg, somministrato ogni 8 ore per 1 giorno, e successivamente se necessario), mantenimento dell'igiene orale e dieta.
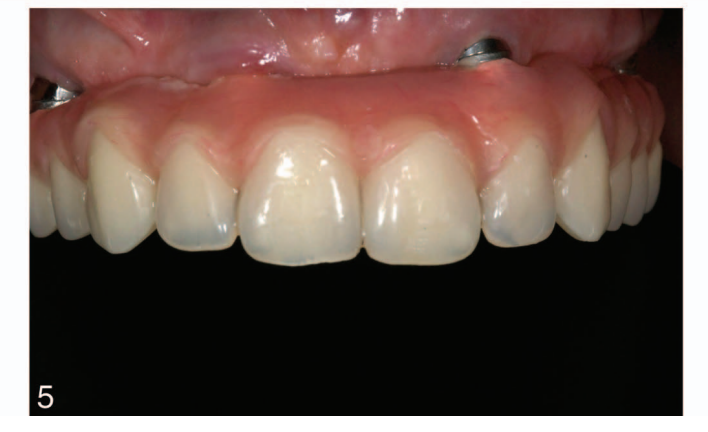
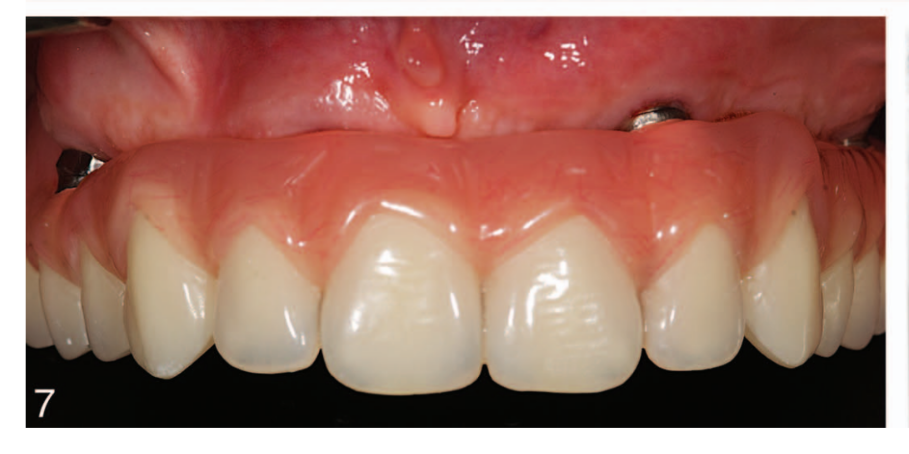
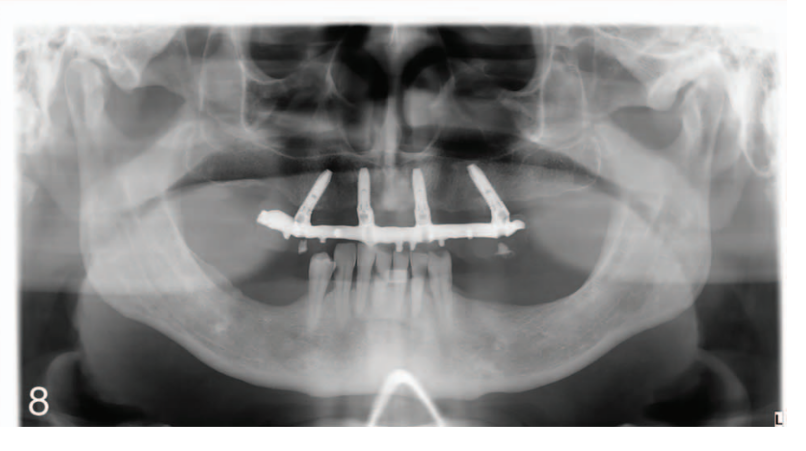
Dopo 2-6 mesi è stata effettuata un'impronta definitiva a livello dell'impianto o dell'abutment con gesso (Gesso Bianco Neve n. 2, Kerr, Orange, Calif) e materiale in polidimetilsilossano (Flexitime dynamic putty e Light Flow; Heraeus Kulzer GmbH, Hanau, Germania), secondo un protocollo precedentemente riportato. Strutture definitive in titanio o zirconia CAD/CAM sono state avvitate sia a livello dell'impianto che dell'abutment secondo le istruzioni del produttore. Il materiale di rivestimento era ceramico (n = 18), acrilico (n = 4) o composito (n = 34). L'occlusione è stata regolata evitando qualsiasi contatto prematuro (Figure 5 e 6). È stata utilizzata un'occlusione mutuamente protetta con guida anteriore o occlusione bilanciata nei casi di dentizione naturale opposta o di FDP e protesi rimovibile completa, rispettivamente. Le visite di follow-up sono state programmate a 1, 3 e 6 mesi e poi annualmente fino a 7 anni di funzionamento (Figure 7 e 8). Ad ogni visita di follow-up, sono state effettuate regolazioni occlusali se necessario. I pazienti hanno subito una pulizia professionale ogni 4-6 mesi. Le radiografie periapicali sono state ottenute annualmente.
Obiettivi primari: La sopravvivenza e il successo degli impianti e delle protesi sono stati definiti secondo i criteri suggeriti da Van Steenberghe, come modificato da Papaspyridakos nel 2012.
Obiettivi secondari:
- Qualsiasi complicazione tecnica (frattura del telaio o del materiale di rivestimento, allentamento delle viti, ecc.) e/o biologica (dolore, gonfiore o suppurazione) è stata registrata.
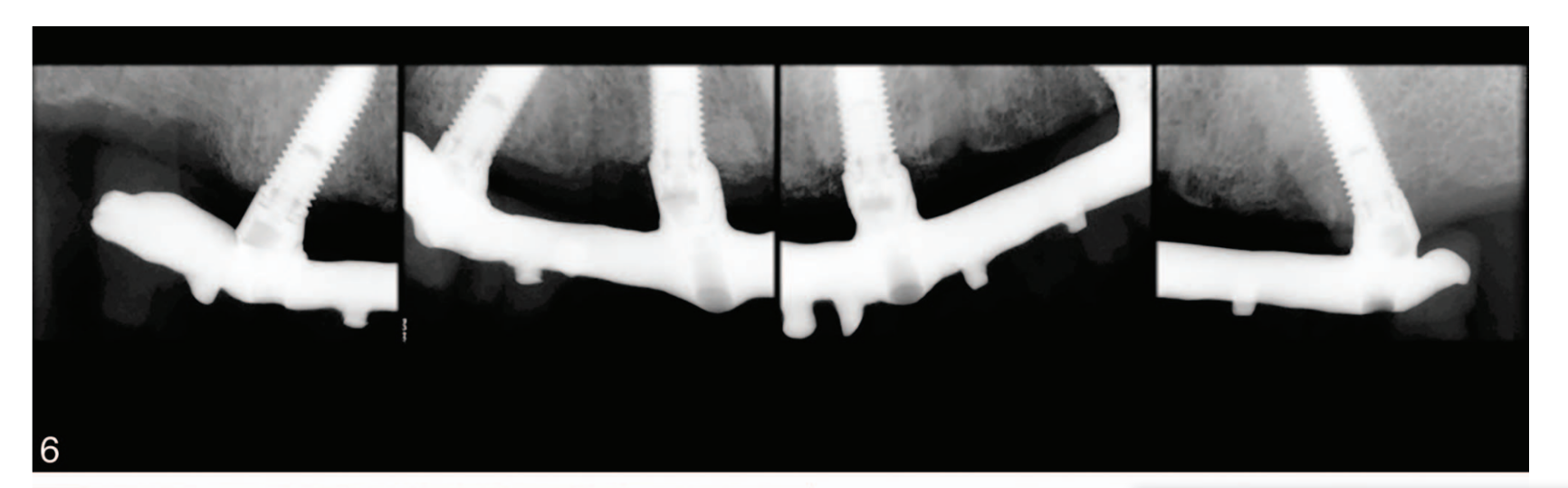
- La distanza dal margine coronale più alto del collare dell'impianto e il punto coronale più alto del contatto osso-impianto è stata presa come livello osseo marginale (MBL), e valutata su radiografie digitali intraorali effettuate con la tecnica di parallelismo utilizzando un supporto per film (Rinn XCP, Dentsply, Elgin, Ill) al momento dell'inserimento dell'impianto (baseline) e poi annualmente fino a 7 anni. Le radiografie sono state accettate o rifiutate per la valutazione in base alla chiarezza dei filetti dell'impianto. Il software è stato calibrato per ogni singola immagine utilizzando la distanza nota del passo dei filetti dell'impianto. Le misurazioni del livello della cresta ossea mesiale e distale adiacente a ciascun impianto sono state effettuate con una precisione di 0,1 mm.
Un dentista indipendente e completamente cieco (LC) ha valutato il tasso di sopravvivenza e successo degli impianti e delle protesi. Le complicazioni sono state valutate e trattate dai clinici curanti (MT e SMM), che non erano ciechi. La perdita ossea marginale (MBL) è stata valutata da un radiologo indipendente non coinvolto nello studio.
Analisi statistica
È stata eseguita un'analisi descrittiva per i parametri numerici utilizzando medie 6 deviazioni standard (95% CI). I tassi di sopravvivenza e successo cumulativi degli impianti sono stati riportati con l'impianto come unità statistica. I tassi di successo e sopravvivenza delle protesi, così come le complicazioni e la MBL, sono stati riportati con il paziente come unità statistica delle analisi. I tassi di sopravvivenza e successo degli impianti e delle protesi sono stati calcolati utilizzando l'analisi della tabella di vita attuariale. Sono stati creati due sottogruppi (carico immediato rispetto a carico convenzionale e post-estrattivo rispetto a impianti posizionati in siti guariti). Le differenze nelle proporzioni di pazienti con fallimenti degli impianti, fallimenti delle protesi e complicazioni (risultati dicotomici) sono state confrontate utilizzando il test esatto di Fisher. La perdita ossea marginale tra i sottogruppi è stata confrontata utilizzando il test U di Mann–Whitney. Tutti i confronti statistici sono stati condotti a un livello di significatività di 0,05.
Risultati
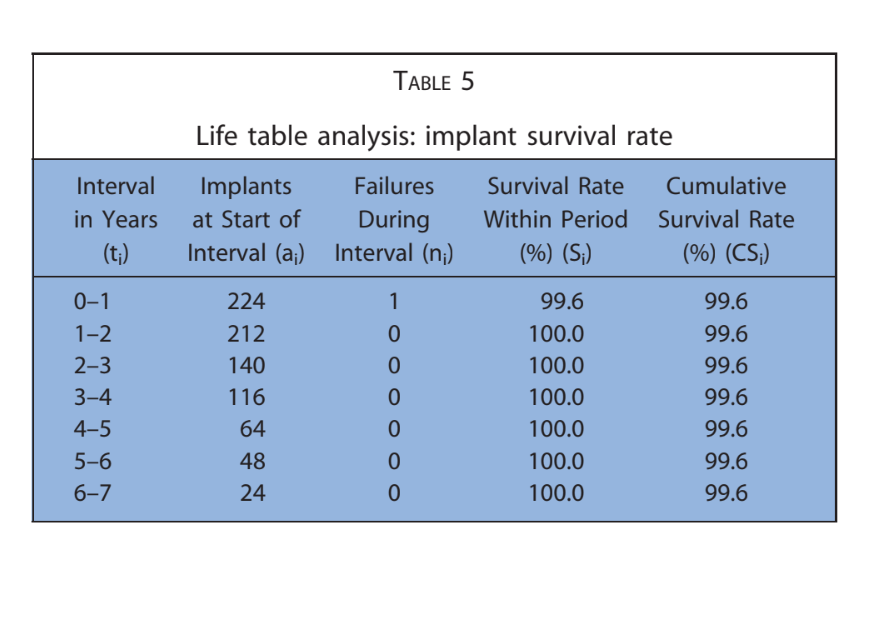
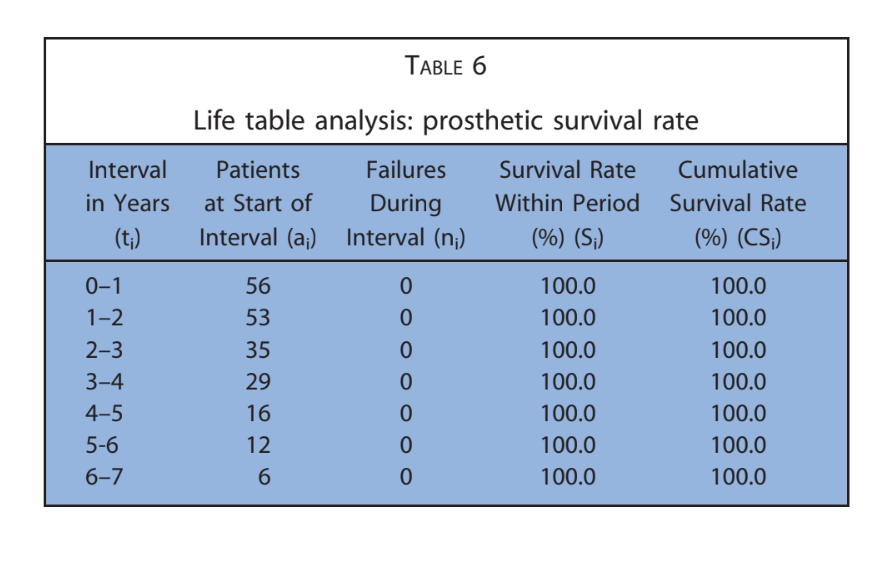
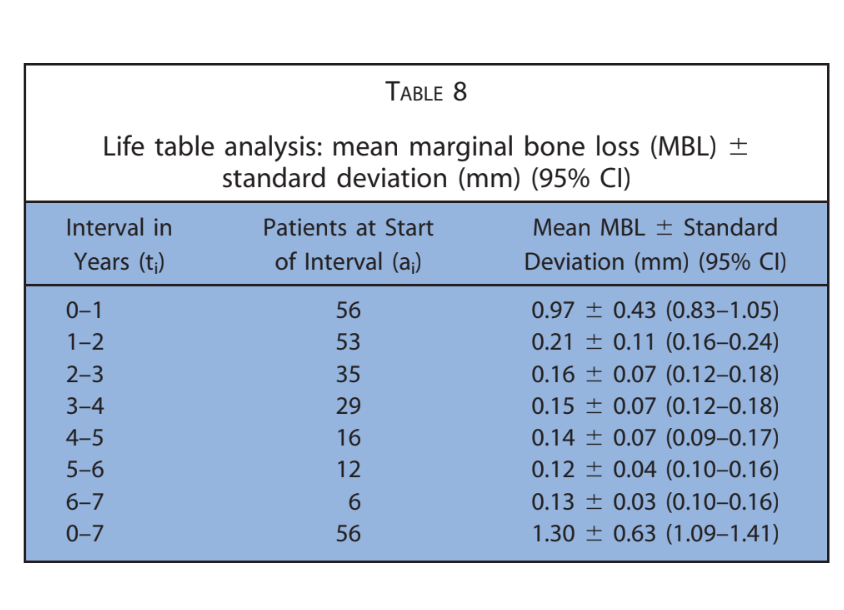
Le principali caratteristiche dei pazienti sono state riportate nella Tabella 1. Uno su 224 impianti (0,4%) è fallito in un paziente fumatore prima della consegna della protesi finale. È stata registrata un'eziologia infettiva con dolore, gonfiore e suppurazione. L'impianto (impianti distali in posizione 16) è stato rimosso 2 mesi dopo l'inserimento ed è stato sostituito 3 mesi dopo. La protesi temporanea è stata accorciata fino al canino destro. Nessuna protesi definitiva è fallita (Tabella 2). Quattordici pazienti hanno sperimentato 1 complicazione tecnica o biologica ciascuno, risultando in 10 complicazioni tecniche e 4 complicazioni biologiche riportate durante l'intero follow-up. Il tasso complessivo di successo degli impianti e delle protesi è stato del 98,2% e dell'82,1%, rispettivamente. Tutte le complicazioni sono state considerate minori e risolte con successo come segue. Tre viti protesiche si sono allentate nelle restaurazioni provvisorie di 3 pazienti. Sono state risolte riavvitando le viti e stabilizzando l'occlusione. Si sono verificate quattro fratture di protesi provvisorie completamente acriliche.
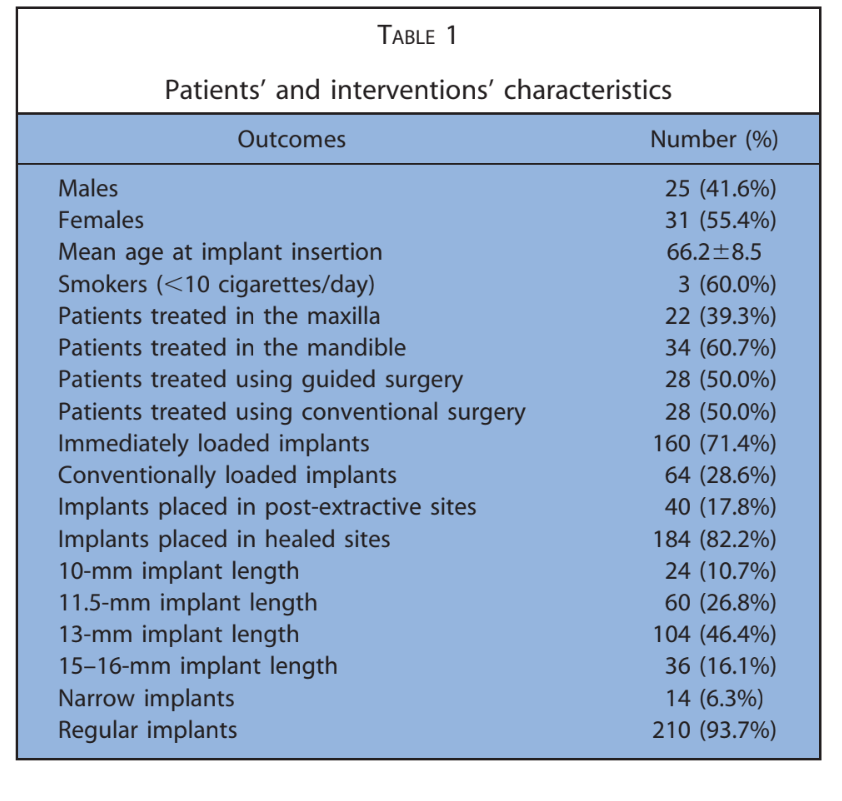
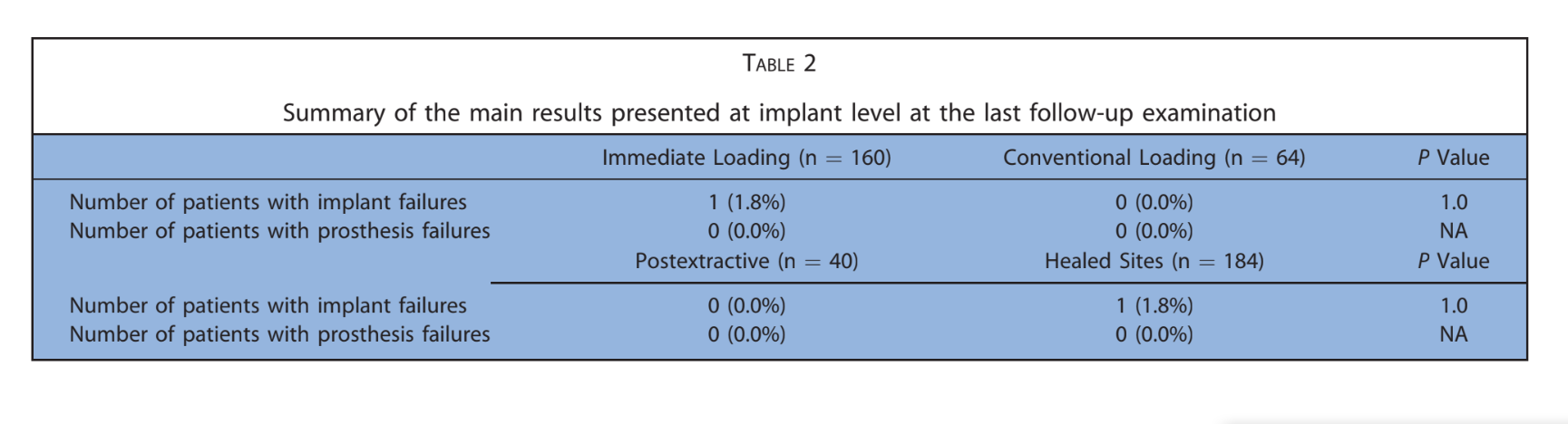
La protesi temporanea è stata regolata in poltrona e l'occlusione è stata stabilizzata. La prima complicazione biologica è stata segnalata 6 settimane dopo l'inserimento dell'impianto in una paziente femminile di 80 anni con diabete controllato, attorno a un impianto mandibolare, distale, caricato immediatamente, posizionato in un sito guarito utilizzando la chirurgia guidata. La paziente ha riferito dolore e gonfiore senza suppurazione. L'abutment temporaneo è stato sostituito con un abutment di guarigione. La protesi temporanea è stata accorciata fino al canino destro e l'impianto è stato lasciato guarire per 4 mesi. Le altre 3 complicazioni biologiche si sono verificate dopo la consegna della protesi definitiva e sono state classificate come peri-implantite, consistenti in una perdita ossea peri-impiantare mesio-distale media di 3.3, 3.1 e 2.8 mm, segnalata rispettivamente a 3, 5 e 3 anni. I pazienti hanno ricevuto terapia non chirurgica consistente in debridement meccanico con un dispositivo abrasivo a polvere d'aria a base di glicina e applicazione locale di agenti antimicrobici seguita da istruzioni per l'igiene orale e motivazione.
Dopo il trattamento, l'osso ha smesso di ritirarsi e il tessuto molle è rimasto stabile. La frattura del materiale di rivestimento in composito o ceramica del FDP completo definitivo supportato da impianti si è verificata in 3 pazienti durante i controlli a 2, 4 e 6 anni, molto probabilmente a causa di occasionali abitudini parafunzionali. Queste situazioni sono state risolte in poltrona, stabilizzando l'occlusione. I confronti statistici sono stati riportati nella Tabella 3.
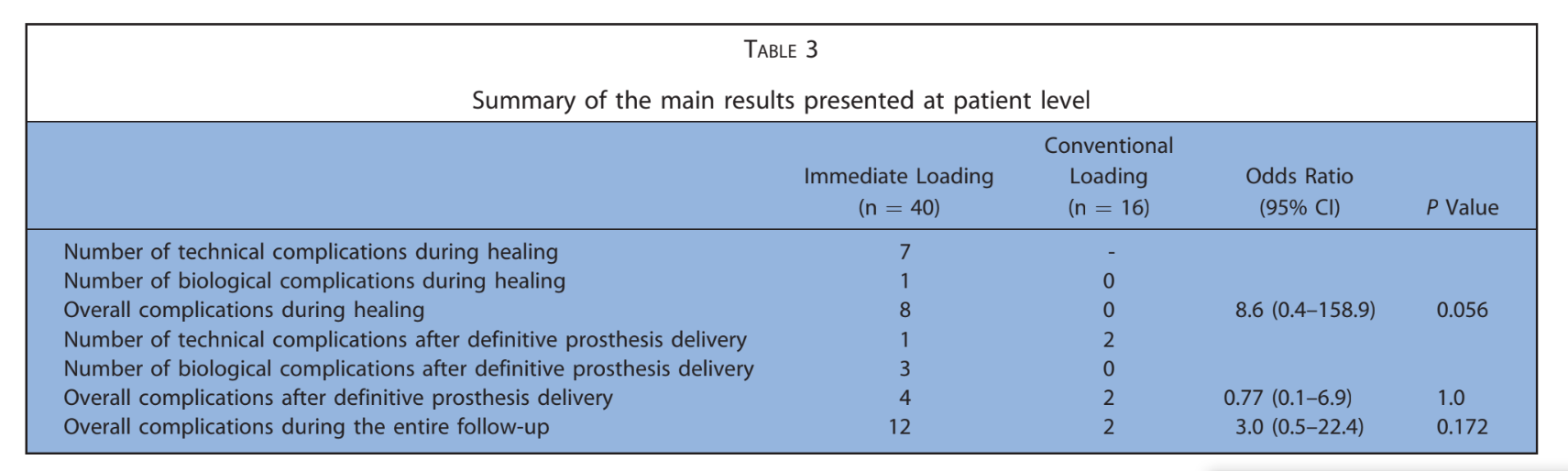
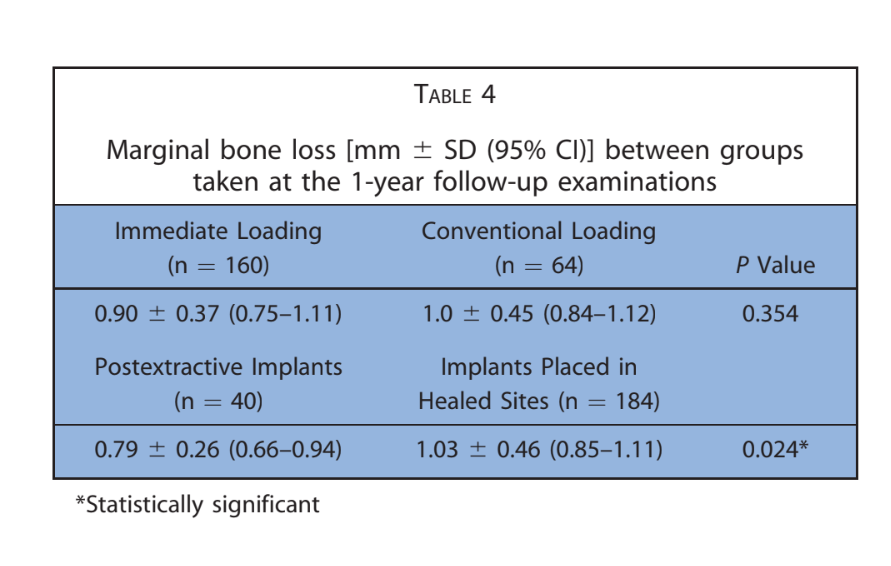
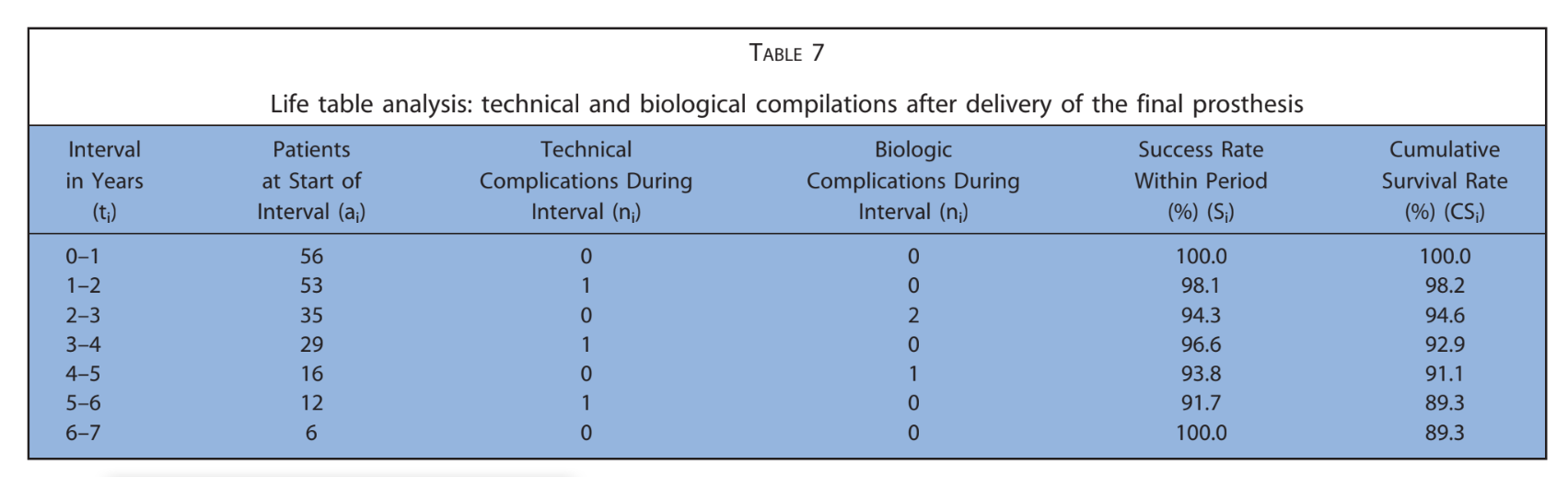
Dopo una perdita ossea marginale media iniziale di 0,97 ± 0,43 mm, tutti gli impianti hanno presentato una media di 0,15 ± 0,07 mm all'anno. All'ultimo esame di follow-up, la perdita ossea marginale media era di 1,30 ± 0,63 mm (Tabella 4). Tutti i dati sono stati analizzati durante l'intero follow-up utilizzando un'analisi della vita (Tabelle 5–8).
Discussione
Lo studio retrospettivo presente è stato sviluppato per valutare le complicanze biologiche e tecniche a 7 anni, nonché i risultati radiografici delle protesi fisse complete supportate da impianti consegnate su 4 impianti posizionati secondo il protocollo All-on-4. Le principali limitazioni erano la natura retrospettiva dello studio e la mancanza di un gruppo di controllo. Tuttavia, i dati di 56 pazienti con 224 impianti seguiti fino a 7 anni di funzione possono consentire alcune conclusioni preliminari e generalizzabili. I tassi di sopravvivenza degli impianti (99,2%) e delle protesi (100%), così come la perdita media ossea di 1,52 ± 0,41 mm riscontrata negli ultimi esami di follow-up, sono coerenti con altri studi che indagano lo stesso argomento. Gli impianti post-estrattivi hanno mostrato una minore perdita ossea marginale durante il primo anno di funzione, rispetto agli impianti posizionati in siti guariti (differenza media 0,23 ± 0,20 mm). Una possibile spiegazione per questi risultati potrebbe essere l'effetto protettivo della tecnica di preservazione dell'alveolo.
Babbush et al. hanno esaminato retrospettivamente 165 pazienti trattati secondo il protocollo All-on-4. Il tasso cumulativo di sopravvivenza degli impianti è stato del 99,6% (99,3% nell'arcata superiore e 100% nell'arcata inferiore) fino a 29 mesi di carico. Il tasso di sopravvivenza della protesi definitiva è stato del 100%. Recentemente, lo stesso autore ha analizzato retrospettivamente gli esiti centrati sul paziente, inclusi i costi del trattamento, la durata del periodo di trattamento e il comfort fornito dalla protesi temporanea nei pazienti trattati secondo il protocollo All-on-4, confrontando i risultati con le protesi fisse a ponte complete supportate da denti naturali o impianti e le protesi overdenture supportate da impianti. I costi, la durata del trattamento e il comfort fornito dalle protesi temporanee hanno significativamente favorito la modalità di trattamento All-on-4.
Malò et al. hanno riportato retrospettivamente tassi di successo cumulativi legati ai pazienti del 93,8% fino a 10 anni di follow-up nell'arcata inferiore. Il tasso di sopravvivenza delle protesi è stato del 99,2%. Nell'arcata superiore, è stato riportato un tasso di sopravvivenza del 93% a 5 anni. Il tasso di sopravvivenza delle protesi è stato del 100%. La perdita media di osso marginale è stata di 1,52 ± 0,3 mm dopo 3 anni.
Una recente revisione sistematica di Patzelt et al che ha incluso 4804 impianti ha dimostrato un tasso medio cumulativo di sopravvivenza degli impianti e delle protesi a 3 anni del 99.0 ± 1.0% e 99.9 ± 0.3%, rispettivamente. La perdita ossea media a 3 anni ammontava a 1.3 ± 0.4 mm.
Nel presente studio, sono state riscontrate 14 complicazioni (10 tecniche e 4 biologiche) in 14 pazienti (25%) durante l'intero follow-up. Tuttavia, questo risultato non differiva da quelli normalmente riscontrati nella riabilitazione orale in cui gli impianti sono utilizzati come supporto per un FDP (33.6% a 5 anni). Otto (57.1%) complicazioni sono state segnalate durante la guarigione in pazienti che indossavano le protesi temporanee (ad esempio, tutte le protesi temporanee fratturate erano completamente acriliche). Dopo la consegna delle protesi finali, sono state riscontrate 3 complicazioni tecniche e 3 biologiche in 6 pazienti (10.7%). Le 3 complicazioni biologiche sembrano essere attribuibili puramente all'accumulo di placca in pazienti con "susceptibilità dell'ospite". Per questi ultimi, potrebbe essere consigliabile la consegna di una protesi temporanea rinforzata in metallo durante la guarigione, e i pazienti dovrebbero essere inseriti in un programma ben strutturato di igiene e mantenimento occlusale dopo il trattamento.
Conclusione
Il concetto All-on-4 può essere una modalità di trattamento preziosa per le arcate completamente edentule. Può ridurre il tempo complessivo di trattamento e ripristinare una funzione adeguata in modo conveniente. Tuttavia, possono verificarsi complicazioni tecniche e biologiche. Sono necessari ulteriori dati prospettici a lungo termine.
Marco Tallarico, Luigi Canullo, Milena Pisano, David Peñarrocha-Oltra, Miguel Peñarrocha-Diago, Silvio Mario Meloni
Riferimenti
- Malò P, Rangert B, Nobre M. Concetto di funzione immediata All-on-4 con impianti del Sistema Brånemark per mascellari completamente edentuli: uno studio clinico retrospettivo di 1 anno. Clin Implant Dent Relat Res. 2005;7:S88–S94.
- Malò P, Rangert B, Nobre M. Concetto di funzione immediata “All-on-Four” con impianti del Sistema Brånemark per mandibole completamente edentule: uno studio clinico retrospettivo. Clin Implant Dent Relat Res. 2003; 5:2–9.
- Malò P, de Araújo Nobre M, Lopes A, Moss SM, Molina GJ. Uno studio longitudinale sulla sopravvivenza degli impianti All-on-4 nella mandibola con un follow-up fino a 10 anni. J Am Dental Assoc. 2011;142:310–320.
- Malò P, de Araújo Nobre M, Lopes A, Francischone C, Rigolizzo M. Concetto di funzione immediata “All-on-4” per mascellari completamente edentuli: un rapporto clinico sugli esiti a medio (3 anni) e lungo termine (5 anni). Clin Implant Dent Relat Res. 2012;14:e139–e150.
- Patzelt SBM, Bahat O, Reynolds MA, Strub JR. Il concetto di trattamento all-on-four: una revisione sistematica. Clin Implant Dent Relat Res. 2014;16: 836–855.
- Polizzi G, Cantoni T. Follow-up di cinque anni delle restaurazioni fisse immediate di impianti mascellari inseriti sia in siti di estrazione freschi che guariti utilizzando il sistema NobelGuide. Clin Implant Dent Relat Res. 2013; 17:221–233.
- Pozzi A, Tallarico M, Mangani F, Barlattani A. Diverse tecniche di impronta per pazienti edentuli trattati con protesi a arco completo CAD/CAM: uno studio controllato randomizzato che riporta dati a 3 anni dopo il carico. Eur J Oral Implantol. 2013;6:325–340.
- Van Steenberghe D. Risultati e loro misurazione negli studi clinici sugli impianti orali endossei. Ann Periodontol. 1997;2:291–298.
- Papaspyridakos P, Chen CJ, Singh M, Weber HP, Gallucci GO. Criteri di successo in odontoiatria implantare: una revisione sistematica. J Dent Res. 2012;91: 242–248.
- Orgeas GV, Clementini M, De Risi V, de Sanctis M. Tecniche chirurgiche per la preservazione dell'alveolo: una revisione sistematica. Int J Oral Maxillofac Implants. 2013;28:1049–1061.
- Babbush CA, Kutsko GT, Brokloff J. Il concetto di trattamento all-on-four con impianti NobelActive: uno studio retrospettivo. J Oral Implantol. 2011;37:431–445.
- Babbush CA, Kanawati A, Kotsakis GA, Hinrichs JE. Analisi degli esiti legati ai pazienti e finanziari della riabilitazione a pieno arco convenzionale rispetto al concetto All-on-4: uno studio di coorte. Implant Dent. 2014;23:218–224.
- Pjetursson BE, Thoma D, Jung RE, Zwahlen M, Zembic A. Una revisione sistematica delle percentuali di sopravvivenza e complicazione delle protesi dentali fisse supportate da impianti (FDP) dopo un periodo medio di osservazione di almeno 5 anni. Clin Oral Implants Res. 2012;23:22–38.
- Canullo L, Iannello G, Götz W. L'influenza dei modelli ossei individuali sulla perdita ossea peri-implantare: rapporto preliminare da uno studio clinico e istologico randomizzato di 3 anni in pazienti trattati con impianti restaurati con abutment di diametro corrispondente o il concetto di piattaforma switching. Int J Oral Maxillofac Implants. 2011;26:618–630.
- Heitz-Mayfield LJ, Lang NP. Biologia comparativa della parodontite cronica e aggressiva vs. peri-implantite. Periodontol 2000. 2010;53:167– 181.
