Rimodellamento osseo eccezionale su restauro composito nella gestione della riassorbimento radicolare esterno: Un rapporto di caso
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
Abstract
Un uomo caucasico di 65 anni è stato inviato a uno studio specialistico di endodonzia in una clinica privata nel dicembre 2019 per la gestione di una lesione radiolucente asintomatica situata a livello cervicale della radice distale del suo primo molare inferiore destro, notata durante una radiografia periapicale di routine. Dopo una valutazione accurata con tomografia computerizzata a fascio conico (CBCT), la lesione subgingivale è stata diagnosticata come una riassorbimento cervicale esterno supracrestale (ECR), con una diffusione circonferenziale ⩽90°, confinata nella dentina senza coinvolgimento della polpa. La lesione è stata trattata con la seguente sequenza: (1) un lembo completo ha accesso all'ECR, (2) il tessuto granulomatoso è stato rimosso dall'area radicolare, (3) la cavità è stata rinfrescata e riempita con un composito resinoso ben raffinato e lucidato, (4) il lembo è stato suturato al giunto cemento-smalto. Una scansione CBCT mandibolare è stata eseguita prima del trattamento, subito dopo il trattamento e 3 anni dopo l'intervento. Rispetto alla scansione CBCT post-trattamento di 3 anni, quella immediatamente post-trattamento ha rivelato l'assenza di perdita ossea e un inaspettato rimodellamento osseo coronale con nuova formazione ossea sulla lesione trattata.
Introduzione
La riassorbimento radicolare può essere definito come la perdita di tessuto duro dentale (cioè, cemento, dentina) che inizia sulla superficie esterna della radice a causa dell'azione odontoclastica. Di solito è aggressivo, causando una significativa perdita di struttura dentale. Il riassorbimento radicolare si verifica solitamente nella regione cervicale del dente, immediatamente sotto l'attacco epiteliale, con una prevalenza che varia dallo 0,02% al 2,3%. Ha il potenziale di invadere la dentina radicolare in qualsiasi direzione e in misura variabile. Nei casi avanzati, il riassorbimento cervicale esterno (ECR) può progredire nei terzi medio e apicale della radice o perforare nel canale radicolare. Non ci sono evidenze sulla precisa eziologia dell'ECR, mentre studi recenti supportano la sua origine multifattoriale. Il processo è guidato dalle cellule osteoclastiche del parodonto adiacente, che possono invadere e riassorbire la superficie radicolare esposta.
Clinicamente, l'ECR può presentarsi come una cavitazione cervicale irregolare nel contorno gengivale e/o una discromia rosata dello smalto sovrastante. Tuttavia, i risultati clinici possono essere variabili a seconda della gravità e della natura del difetto riassorbitivo, del tipo di dente e dello stadio dell'ECR. Nella maggior parte dei casi, l'ECR è asintomatico nelle fasi iniziali, e la rilevazione è spesso un riscontro radiografico incidentale. Il dente/i denti interessati di solito rispondono ai test di sensibilità pulpare, a causa della presenza del foglio resistente al riassorbimento pericanelare. Nei casi avanzati, il paziente può presentare sintomi pulpari e/o periapicali. Radiograficamente, l'ECR si presenta spesso come una radiolucenza e può essere scambiato per carie dentale. Tuttavia, da un punto di vista clinico, la lesione si presenta come una cavità dura, con abbondante sanguinamento alla sondatura. A volte, l'ECR può apparire come una radiolucenza irregolare e asimmetrica dove il contorno del canale radicolare è rilevabile. La deposizione di tessuto calcifico può risultare in un aspetto maculato più radiopaco, che può rappresentare una fase riparativa nello sviluppo della lesione.
La gestione delle ECR dipende dall'accessibilità e dalla restaurabilità della lesione. Inoltre, è stato dimostrato che una diagnosi precoce e una gestione appropriata migliorano la probabilità di ritenzione del dente. Il trattamento mira a inattivare il processo di riassorbimento rimuovendo il tessuto riassorbente e sigillando il difetto sulla superficie della radice/dente per prevenire ulteriori azioni clastiche. Sono stati proposti diversi materiali restaurativi dentali, come amalgama, aggregato di triossido minerale, composito resinoso, cemento ionomerico vetroso e cemento ionomerico vetroso modificato con resina. Attualmente, non esiste alcun materiale che soddisfi idealmente tutte le caratteristiche richieste, riguardo all'adesione, alla lucidatura e alla finitura finale, alla biocompatibilità e all'estetica. Inoltre, il sito clinico delle restaurazioni deve essere considerato quando si gestisce l'ECR, e le indicazioni e controindicazioni devono essere valutate con attenzione. La gestione dell'ECR presentata in questo rapporto sottolinea il potenziale per una significativa preservazione dei tessuti dentali attraverso un intervento tempestivo e preciso. Sottolinea le più ampie implicazioni cliniche di tali strategie di trattamento. Questo caso dimostra che i denti colpiti da ECR, che altrimenti potrebbero essere destinati a monitoraggio o estrazione, possono essere trattati con successo e mantenuti con approcci diagnostici e terapeutici appropriati. Pertanto, le intuizioni di questo caso possono incoraggiare i clinici ad adottare strategie di gestione simili, potenzialmente alterando il protocollo di cura standard per l'ECR e migliorando i risultati per i pazienti riguardo alla preservazione e alla salute dei denti.
La presentazione del caso attuale ha lo scopo di descrivere il trattamento di un ECR subgingivale di classe 1 Heithersay, classe 1Ad Patel et al. senza coinvolgimento della polpa, trattato con materiale composito. Questo caso è unico a causa della nuova formazione ossea adiacente alla lesione trattata, riportata all'esame radiografico a 3 anni.
Presentazione del caso
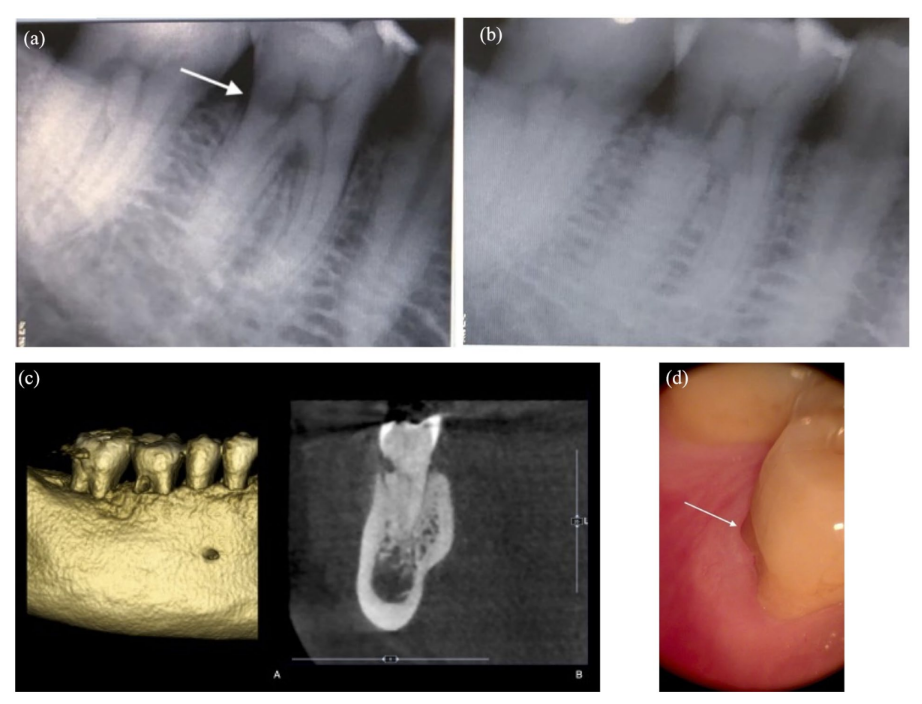
Un uomo caucasico di 65 anni è stato inviato a uno studio specialistico di endodonzia in una clinica privata nel dicembre 2019 per la gestione di una lesione radiolucente asintomatica situata a livello cervicale della radice distale del primo molare inferiore destro, notata durante una radiografia periapicale di routine. L'unico sintomo descritto era un prurito periodico nell'area gengivale. All'esame clinico dell'area, la profondità della tasca parodontale era compresa tra 2 e 3 mm, senza sanguinamento alla sondaggio e senza coinvolgimento della furcazione. Inoltre, il dente risultava positivo al test di vitalità della polpa elettrica. La storia dentale del paziente non rivelava trattamenti ortodontici passati o sbiancamento come possibili fattori predisponenti. Tuttavia, era presente un'usura occlusale sui cuspidi di lavoro del dente, indicando un'attività parafunzionale. Il paziente ha una buona storia medica di ASA1 senza allergie segnalate. Utilizzando il metodo del tubo shift, è stata effettuata una seconda radiografia periapicale per valutare la relazione tra la lesione e il dente (Figura 1(a) e (b)). Infine, è stata fatta una diagnosi di ECR.
Il paziente si è presentato con un biotipo parodontal spesso, senza storia di uso di tabacco, buona salute generale e nessuna controindicazione al trattamento chirurgico (Figura 1(c)). L'ECR è facilmente identificabile con la freccia.
È stata richiesta un'esame di tomografia computerizzata a fascio conico (CBCT) per indagare l'estensione tridimensionale della lesione al fine di pianificare e discutere le opzioni di trattamento con il paziente (Figura 1(d)). All'esame CBCT, l'ECR è stata classificata come 1Ad secondo Patel et al.: 1 (altezza) a livello della giunzione cemento-smalto (CEJ) o coronale alla cresta ossea (supracrestale); a (espansione circonferenziale) ⩽90°; e (prossimità al canale radicolare) lesione confinata alla dentina.
Dopo un'accurata valutazione dei dati clinici e radiografici e dopo la consultazione con il paziente, è stato scelto un approccio conservativo basato sulla riparazione esterna dell'ECR utilizzando un composito resinoso, senza terapia endodontica. Il paziente è stato informato sulla natura dell'intervento e ha firmato un consenso scritto per la procedura chirurgica e conservativa e per l'uso di tutti i dati radiologici e clinici per la pubblicazione. I principi contenuti nella Dichiarazione di Helsinki del 2013 sono stati rigorosamente rispettati. Tutte le procedure sono state eseguite da un clinico esperto (FZ). È stato ottenuto il consenso informato dal paziente coinvolto nello studio. È stato ottenuto il permesso scritto del paziente per pubblicare questo articolo.
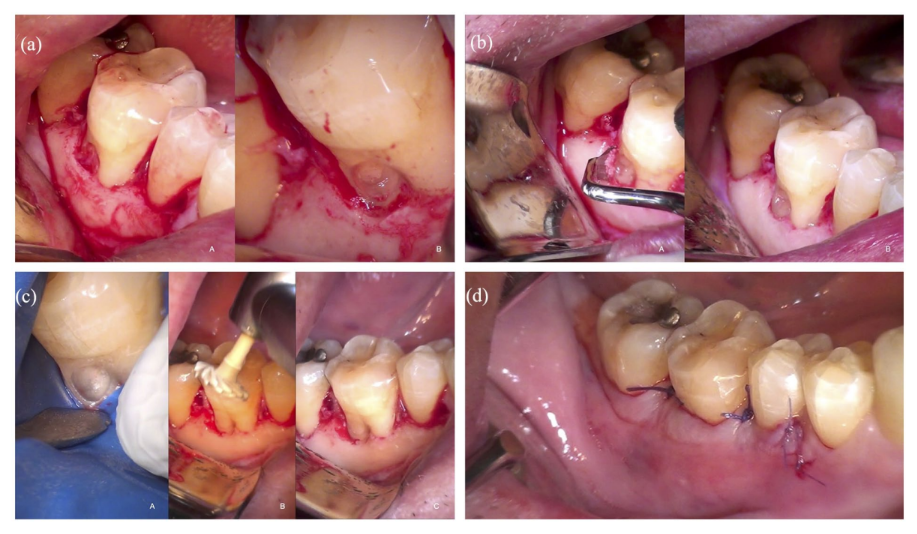
Il paziente ha ricevuto 2 g di amoxicillina 1 ora prima dell'intervento chirurgico (Zimox; Pfizer, Roma, Italia) e poi 1 g due volte al giorno per 8 giorni. La motivazione per la prescrizione di antibiotici è dovuta a una manovra chirurgica orale con esposizione ossea. L'anestesia locale è stata indotta utilizzando una soluzione di articaine (4%) con epinefrina (1:100.000; Ubistein, 3M ESPE, Milano, Italia). Da un chirurgo orale esperto (oltre 30 anni di esperienza), dopo l'anestesia locale, è stata eseguita un'incisione intrasulculare dalla zona distale del secondo molare inferiore destro alla zona mesiale del secondo premolare inferiore destro senza incisioni di rilascio. È stata riflessa una flap mucoperiostale per consentire un accesso adeguato alla lesione (Figura 2(a-A) e (a-B)). Il tessuto granulomatoso è stato rimosso dall'area di riassorbimento radicolare con un escavatore affilato (HuFriedy EXC19; Hu-Friedy ItalySlr, Milano, Italia) sotto esame al microscopio dentale (Leica M400; Mikros, Milano, Italia) (Figura 2(a)). Per correggere l'anatomia inversa del difetto osseo alveolare, minimizzando la forma a cratere della lesione, è stata eseguita una rimodellazione ossea utilizzando strumenti manuali: scalpelli parodontali Ochsenbein (HuFriedy Och.1, Och.2; Hu-Friedy Italy Srl) e scalpello parodontale Rhodes Back-Action (HuFriedy C 36/37; Hu-Friedy Italy Srl) (Figura 2(b)). A questo punto, è stata posizionata una diga di gomma per l'approccio terapeutico. Il tessuto riparativo è stato rinfrescato con una fresa Muller (KOMET H1SML31.205.010; KOMET Italia Srl, Milano, Italia) e punta ultrasonica (SF 66; KOMET Italia Srl) per fornire una superficie dentinale adatta per l'adesione alla resina (Figura 2(c-A)).
Un piccolo tampone di cotone imbevuto di 5% di ipoclorito di sodio è stato applicato con attenzione al sito resorptivo per 3–4 minuti, per promuovere la necrosi da coagulazione di questo tessuto mentre penetra nelle recessi più piccole e inaccessibili e nei canali resorptivi che potrebbero non essere identificati e debridi solo con l'istrumentazione meccanica. È importante considerare che quando i residui di NaOCl non vengono completamente rimossi dalla superficie dentinale, possono ossidare i componenti organici, in particolare il collagene, essenziale per l'adesione dei materiali a base di resina. Questa ossidazione compromette la capacità degli agenti di adesione dentinale di penetrare ed interlockare efficacemente con la matrice dentinale, portando a una resistenza del legame compromessa. Il NaOCl residuo può anche interferire direttamente con la polimerizzazione della resina, influenzando la durabilità e l'integrità della restaurazione. Pertanto, garantire la completa rimozione del NaOCl e la corretta neutralizzazione dei suoi effetti è cruciale per un'adesione ottimale della resina e la longevità del lavoro dentale restaurativo. È stato utilizzato un adesivo autoadesivo a due fasi (Clearfil SE BOND 2; Kuraray Noritake, Hattersheim, Germania) e la cavità è stata poi riempita con composito resinoso (Enamel Plus Hri; Micerium, Avegno (GE), Italia) (Figura 2(c)). La restaurazione è stata accuratamente rifinita e lucidata utilizzando lucidatori in composito diamantato (KOMET Italia Srl) (Figura 2(c-B) e (c-C)). Il lembo è stato suturato al CEJ con sutura 5-0 Vicyrl coprendo completamente la cavità restaurata (5-0 Vicryl, Ethicon; Johnson & Johnson, Pomezia, Italia) (Figura 2(d)).
Ketoprofene 80 mg (Oki; Dompé, Milano, Italia) è stato prescritto ogni 12 h secondo necessità. Al paziente è stato istruito di non spazzolare la ferita chirurgica, di utilizzare uno spray di clorexidina (Curasept SpA, Saronno, Italia) sulla ferita tre volte al giorno e di seguire una dieta a base di cibi morbidi per 2 settimane. Una sequenza completa delle procedure chirurgiche e restaurative è mostrata (Figura 2).
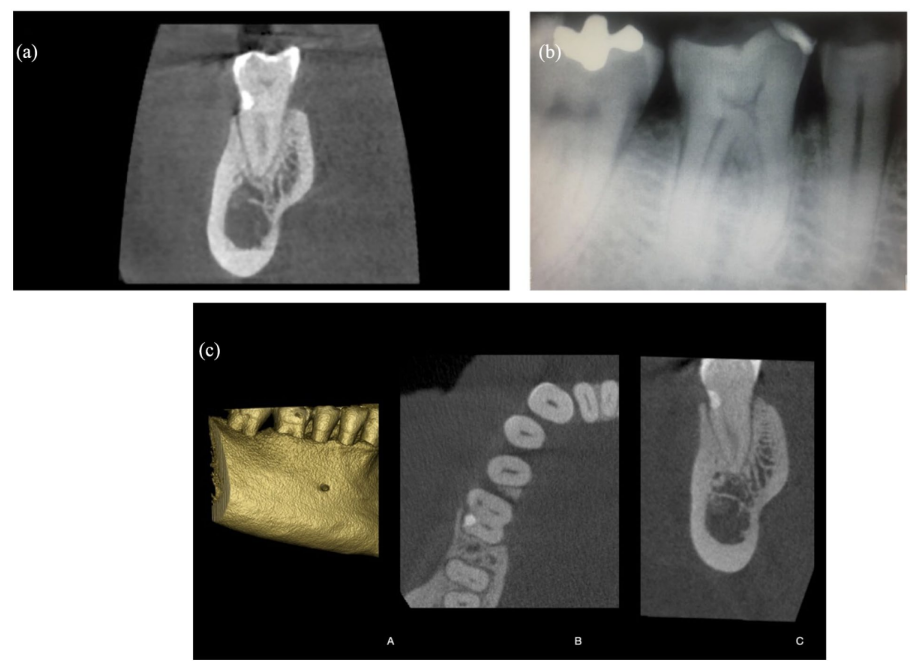
Una scansione CBCT post-operatoria è stata eseguita per valutare la relazione tra l'osso alveolare, la radice restaurata, la cavità pulpare e il canale distale del dente trattato (Figura 3(a)). Durante l'esame di follow-up di 1 anno, è stato effettuato un follow-up clinico e radiografico. Il dente trattato era vitale e i tessuti circostanti erano sani (Figura 3(b)). Il dente è risultato positivo al test di sensibilità pulpare durante tutti i periodi di follow-up.
Questa manovra è stata eseguita con un sistema di ingrandimento ottico 4.5×. Tre anni dopo il trattamento, il dente è ancora vitale. Il paziente ha subito una nuova scansione CBCT della mandibola per scopi implantari nel terzo quadrante. Tuttavia, la CBCT non ha rivelato perdita ossea e un rimodellamento osseo coronale con nuova formazione ossea sulla lesione trattata (Figura 3c). Clinicamente, l'attacco gengivale appariva sano con una profondità di sondaggio di ⩽3 mm e nessuna mobilità dentale. Ulteriori esami di follow-up sono stati pianificati ogni anno.
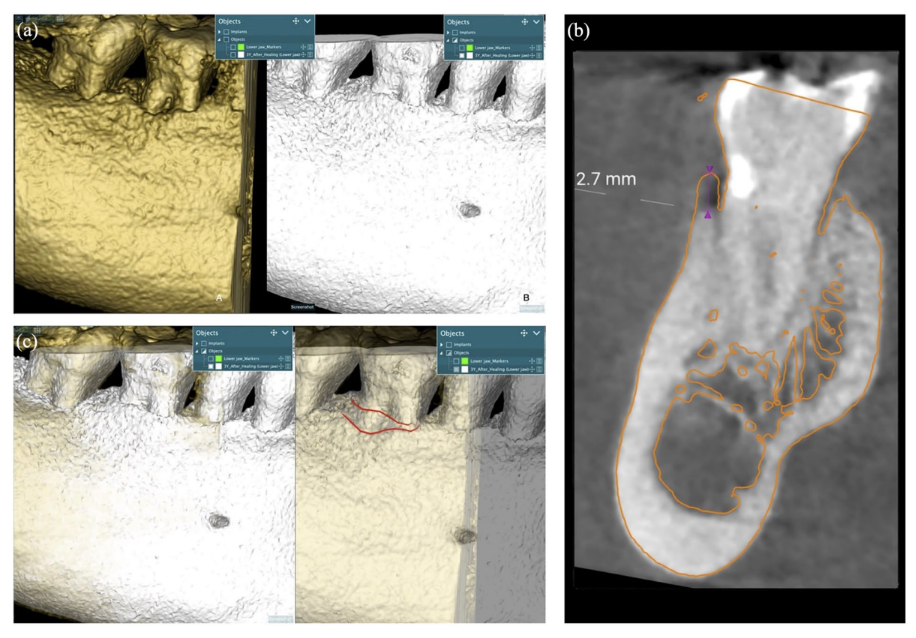
La scansione CBCT a 3 anni è stata sovrapposta alla scansione CBCT post-operatoria per valutare la quantità di rimodellamento osseo sulla lesione trattata (suite software Realguide 5.1; 3DIEmme, Srl, Cantù (CO), Italia). I dati DICOM sono stati segmentati per creare file STL della scansione CBCT a 3 anni. Successivamente, l'oggetto mesh 3D generato è stato abbinato punto per punto utilizzando le stesse aree di interesse. L'abbinamento è stato poi migliorato utilizzando un algoritmo di miglior adattamento (suite software Realguide 5.1; 3DIEmme). Infine, l'aumento osseo è stato misurato al centro della lesione (Figura 4); la quantità varia da un minimo di 0,2 mm a un massimo di 1,2 mm.
Discussione
Nel presente rapporto di caso, l'ECR aggressivo è stato trattato con un approccio chirurgico e riempito con materiale composito senza trattamento endodontico. Dopo 3 anni, l'osso è stato rimodellato sopra il materiale composito, il che rende il processo di guarigione eccezionale. Una scansione CBCT nell'arcata inferiore per scopi implantari ha chiaramente mostrato questo.
Una gestione adeguata e prevedibile dell'ECR dipende dalla valutazione precoce e accurata della vera natura della lesione. Diversi studi hanno dimostrato che l'ECR può avere un modello di invasione insolito e complesso, il che può rendere la valutazione difficile. I modelli complessi di invasione dell'ECR, il portale d'ingresso, piccoli canali e le loro interconnessioni con il legamento parodontal devono essere valutati. Per quest'ultimo, le radiografie periapicali potrebbero non riflettere la vera natura del processo resorptivo, rispetto alla scansione CBCT. Invece, la CBCT è uno strumento diagnostico affidabile per valutare l'ECR. Questo fornisce una visione tridimensionale della lesione e la possibilità di determinare il piano di trattamento più adatto. Nel presente studio, l'ECR è stato classificato come classe 1Ad secondo Patel et al. La diagnosi e la gestione precoci contribuiscono ai risultati di trattamento di successo.
Inoltre, a conoscenza degli autori, nessun altro articolo ha riportato il rimodellamento osseo sopra il materiale composito. Heithersay, nel 1999, ha esaminato l'esito di 101 casi di ECR trattati chirurgicamente e ha riportato un tasso di successo del 100%, 77,8% e 12,5% per le classi 1 e 2 (combinato), 3 e 4, rispettivamente. Questi risultati indicano che lesioni estese e potenzialmente meno accessibili possono avere una prognosi sfavorevole.
È ben noto che il grado di rugosità delle restaurazioni è anche associato all'accumulo di placca e all'infiammazione gengivale. Se il difetto resorptivo è vicino o in comunicazione con il solco, il materiale restaurativo sarà probabilmente a contatto con la saliva e i batteri nella cavità orale. Quando comunica con l'ambiente orale, la cavità dovrebbe essere riempita con una resina composita o una restaurazione in cemento vetroionomerico. Nel caso clinico attuale, è stata utilizzata una resina composita ben rifinita e lucidata per ripristinare la cavità residua. È anche importante scegliere accuratamente il materiale adatto per ripristinare il difetto resorptivo. Le restaurazioni subgengivali possono causare traumi diretti ai tessuti parodontali o facilitare l'accumulo di placca subgengivale con conseguenti alterazioni infiammatorie e/o recessione del tessuto gengivale adiacente. Parma-Benfenali et al. hanno anche osservato infiammazione e riassorbimento osseo lungo la superficie della restaurazione dopo la preparazione della cavità e il posizionamento della restaurazione in amalgama a livello del margine osseo. Questa risposta suggerisce un possibile tentativo dell'organismo di ristabilire le dimensioni dei tessuti attaccati sopracrestali. Altri autori hanno osservato riassorbimento osseo attorno ai denti preparati protesicamente o levigati fino alla cresta ossea, consentendo la formazione di nuovi tessuti attaccati sopracrestali. La letteratura presenta un caso simile di Okamoto et al.; l'articolo dettaglia uno studio di caso convincente sulla riparazione di una lesione ECR estesa utilizzando la reimpianto intenzionale con una tecnica di rotazione della corona. Il reimpianto intenzionale con rotazione della corona ha salvato un dente gravemente colpito da ECR. Un piano completo di successo ha incluso estrusione ortodontica, estrazione chirurgica, rotazione del dente e reimpianto. L'attacco epiteliale si riferisce all'interfaccia biologica complessa tra il tessuto epiteliale e la superficie del dente, tipicamente a livello o al di sotto della linea gengivale. Questo attacco è cruciale per mantenere la salute parodontale poiché funge da barriera contro l'invasione batterica e aiuta a stabilizzare la gengiva attorno ai denti. L'integrità dell'attacco epiteliale è fondamentale per prevenire le malattie parodontali ed è un obiettivo chiave negli interventi terapeutici per preservare o ripristinare la salute parodontale. La ricostruzione subgengivale, d'altra parte, coinvolge varie procedure dentali che mirano a ripristinare la struttura e la funzione dei denti e dei loro tessuti di supporto al di sotto della linea gengivale. Questo può includere la gestione delle carie subgengivali, il posizionamento di restaurazioni come otturazioni o corone che si estendono sotto il tessuto gengivale e interventi chirurgici come la chirurgia a lembi per accedere e trattare le superfici radicolari colpite da riassorbimento o malattia parodontale. L'obiettivo della ricostruzione subgengivale è ripristinare il dente alla sua normale funzione ed estetica, garantendo al contempo il ripristino di un ambiente parodontale sano e stabile, che include la riformazione di un attacco epiteliale funzionale alla struttura dentale. Queste procedure richiedono una cura meticolosa per prevenire danni ai tessuti parodontali e garantire la compatibilità dei materiali restaurativi con i tessuti biologici. Gli studi esaminati hanno esplorato vari aspetti della rilevazione, gestione ed eziologia del riassorbimento radicolare esterno (ERR) utilizzando modalità di imaging avanzate e interventi clinici. Gli studi hanno sottolineato la superiore accuratezza diagnostica della CBCT rispetto alla radiografia periapicale digitale per identificare le lesioni di ERR, in particolare nei casi complessi e nei denti non trattati endodonticamente. La CBCT si è rivelata anche utile nella valutazione delle modifiche della morfologia radicolare dopo trattamenti ortodontici. Inoltre, gli studi hanno evidenziato la prevalenza e le implicazioni cliniche di più ERR nei pazienti con sclerosi sistemica, suggerendo nuove intuizioni sulle sue manifestazioni. I progressi diagnostici, come l'ottimizzazione della dimensione dei voxel nelle scansioni CBCT, hanno dimostrato di migliorare l'efficacia della rilevazione riducendo al contempo l'esposizione alle radiazioni. Le strategie di gestione discusse includevano interventi efficaci e il ruolo delle procedure endodontiche rigenerative nell'arrestare la progressione del riassorbimento. La revisione ha enfatizzato l'importanza di una diagnosi accurata e di approcci terapeutici su misura utilizzando materiali biocompatibili per preservare la struttura e la funzione del dente.
La gestione efficace della lesione è altrettanto cruciale. Una buona visualizzazione e accessibilità alla lesione rappresentano un altro fattore chiave. Il rimodellamento coronale dell'osso è una possibile modalità di guarigione su un'otturazione in composito resina ben rifinita e lucidata. Lo studio attuale ha utilizzato un microscopio dentale operativo per avvicinarsi e trattare la lesione. Sebbene l'uso del microscopio sia in aumento e i benefici della magnificazione ottica siano stati riconosciuti, il suo uso generale nella pratica dentale deve ancora essere migliorato.
Conclusioni
Una diagnosi precoce e un trattamento adeguato sono essenziali per garantire una prognosi più lunga dei denti restaurati. Si dovrebbe raccomandare una scansione CBCT per la diagnosi e la valutazione delle lesioni resorptive. La gestione si concentra sulla rimozione e il ripristino completo del tessuto resorptivo. Questa conoscenza può influenzare i clinici a trattare e salvare i denti con lesioni ECR che altrimenti avrebbero monitorato o raccomandato per l'estrazione. Nonostante le limitazioni di un rapporto di caso e il valore aneddotico delle informazioni correlate, questo caso dimostra che il rimodellamento coronale dell'osso è una possibile modalità di guarigione su un'otturazione in composito resina ben rifinita e lucidata.
Fabrizio Zaccheo, Giulia Petroni, Luca Fiorillo, Artak Heboyan, Gianfranco Carnevale, Massimo Calapaj, Gabriele Cervino e Marco Tallarico
Riferimenti
- Patel S, Kanagasingam S e Pitt Ford T. Riassorbimento cervicale esterno: una revisione. J Endod 2009; 35(5): 616–625.
- Heithersay GS. Riassorbimento cervicale invasivo: un'analisi dei potenziali fattori predisponenti. Quintessence Int 1999; 30(2): 83–95.
- Mavridou AM, Hauben E, Wevers M, et al. Comprendere il riassorbimento cervicale esterno nei denti vitali. J Endod 2016; 42(12): 1737–1751.
- Irinakis E, Aleksejuniene J, Shen Y, et al. Riassorbimento cervicale esterno: uno studio caso-controllo retrospettivo. J Endod 2020; 46(10): 1420–1427.
- Patel S, Mavridou AM, Lambrechts P, et al. Riassorbimento cervicale esterno-parte 1: istopatologia, distribuzione e presentazione. Int Endod J 2018; 51(11): 1205–1223.
- Gold SI e Hasselgren G. Riassorbimento radicale infiammatorio periferico. Una revisione della letteratura con casi clinici. J Clin Periodontol 1992; 19(8): 523–534.
- Li XY, Zou XY e Yue L. Patogenesi e classificazione del riassorbimento dentale. Chinese J Stomatol 2022; 57(11): 1177–118.
- Iqbal MK. Caratteristiche cliniche e microscopiche elettroniche di scansione del riassorbimento cervicale invasivo in un molare mascellare. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007; 103(6): e49– e54.
- Patel S, Dawood A, Wilson R, et al. La rilevazione e gestione delle lesioni da riassorbimento radicale utilizzando radiografie intraorali e tomografia computerizzata a fascio conico—un'indagine in vivo. Int Endod J 2009; 42(9): 831–838.
- Evans RI. Riassorbimento cervicale invasivo—una prospettiva da parodontologo. Ann R Australas Coll Dent Surg 2000; 15: 327–330.
- White C Jr. e Bryant N. Terapia combinata di aggregato di triossido minerale e rigenerazione tissutale guidata nel trattamento del riassorbimento radicale esterno e di un difetto osseo associato. J Periodontol 2002; 73(12): 1517–1521.
- Aiuto R, Fumei G, Lipani E, et al. Terapia conservativa del riassorbimento cervicale invasivo esterno con sistemi adesivi: un rapporto di caso di follow-up di 6 anni e revisione della letteratura. Case Rep Dent 2022; 2022: 9620629.
- Vinothkumar TS, Tamilselvi R e Kandaswamy D. Restauro a sandwich inverso per la gestione del riassorbimento cervicale invasivo: un rapporto di caso. J Endod 2011; 37(5): 706–710.
- Heithersay GS. Trattamento del riassorbimento cervicale invasivo: un'analisi dei risultati utilizzando l'applicazione topica di acido tricloroacetico, curettage e restauro. Quintessence Int 1999; 30(2): 96–110.
- Patel S, Foschi F, Mannocci F, et al. Riassorbimento cervicale esterno: una classificazione tridimensionale. Int Endod J 2018; 51(2): 206–214.
- World Medical Association. Dichiarazione di Helsinki dell'Associazione Medica Mondiale: principi etici per la ricerca medica che coinvolge soggetti umani. JAMA 2013; 310(20): 2191–2194.
- Yuan Y, Intajak P, Islam R, et al. Effetto dell'ipoclorito di sodio sulle prestazioni di adesione degli adesivi universali al dentina della camera pulpare. J Dent Sci 2023; 18(3): 1116–1124.
- Vaz de Souza D, Schirru E, Mannocci F, et al. Riassorbimento cervicale esterno: un confronto dell'efficacia diagnostica utilizzando 2 sclerosi—uno studio trasversale in Giappone. J Clin Med 2019; 8(10): 1628.
- Nikneshan S, Valizadeh S, Javanmard A, et al. Effetto della dimensione del voxel sulla rilevazione dei difetti da riassorbimento radicale esterno utilizzando la tomografia computerizzata a fascio conico. Iran J Radiol 2016; 13(3): 34985.
- Ahangari Z, Nasser M, Mahdian M, et al. Interventi per la gestione del riassorbimento radicale esterno. Cochrane Database Syst Rev 2015; 2015(11): CD008003.
- Kheirieh S, Fazlyab M, Torabzadeh H, et al. Riempimento retrogrado del canale radicolare extraorale di un riassorbimento radicale esterno indotto da ortodonzia utilizzando cemento CEM. Iran Endod J 2014; 9(2): 149–152.
- Hegde N e Hegde MN. Gestione del riassorbimento radicale interno ed esterno: un rapporto di due casi. Int J Clin Pediatr Dent 2013; 6(1): 44–47.
- Bolhari B, Meraji N e Nosrat A. Riassorbimento radicale esterno idiopatico esteso nel primo molare mascellare: un rapporto di caso. Iran Endod J 2013; 8(2): 72–74.
- Dalili Z, Taramsari M, Mousavi Mehr SZ, et al. Valore diagnostico di due modalità di tomografia computerizzata a fascio conico nella valutazione del riassorbimento radicale esterno simulato: uno studio in vitro. Imaging Sci Dent 2012; 42(1): 19–24.
- Jung YH e Cho BH. Riassorbimento radicale esterno dopo trattamento ortodontico: uno studio dei fattori contributivi. Imaging Sci Dent 2011; 41(1): 17–21.
- Sreeja R, Minal C, Madhuri T, et al. Uno studio microscopico elettronico a scansione dei modelli di riassorbimento radicale esterno in diverse condizioni. J Appl Oral Sci 2009; 17(5): 481– 486.
- Abbott PV. Prevenzione e gestione del riassorbimento infiammatorio esterno dopo trauma ai denti. Aust Dent J 2016; 61(Suppl 1): 82–94.
- Iandolo A, Pisano M, Abdellatif D, et al. Efficacia di diverse tecniche di irrigazione sulla rimozione dello strato di smalto post-spazio: valutazione SEM. Prosthesis 2023; 5(2): 539–549.
- Marchese M, Denise PIK, Ferrari Cagidiaco E, et al. Irriganti endodontici e la loro efficacia di attivazione nella pulizia delle pareti del canale radicolare post-spazio. Prosthesis 2021; 3(4): 406–414.
- Li Q, Deacon AD e Coleman NJ. Cemento Portland miscelato con iodoformio per odontoiatria. Prosthesis 2020; 2(4): 277–296.
- Yoshpe M, Einy S, Ruparel N, et al. Endodonzia rigenerativa: una potenziale soluzione per il riassorbimento radicale esterno (serie di casi). J Endod 2020; 46(2): 192–199.
- Warnsinck CJ e Shemesh H. [Riassorbimento radicale cervicale esterno]. Ned Tijdschr Tandheelkd 2018; 125(2): 109–115.
- Heithersay GS. Riassorbimento radicale esterno. Ann R Australas Coll Dent Surg 1994; 12: 46–59.
- Rotondi O, Waldon P e Kim SG. Il processo della malattia, diagnosi e trattamento del riassorbimento cervicale invasivo: una revisione. Dent J 2020; 8(3): 64.
- Bud MG, Pop OD e Cîmpean S. Vantaggi dell'uso della magnificazione nelle specialità dentali—una revisione narrativa. Med Pharm Rep 2023; 96(3): 254–257.
