Abutment fresati vs colati per impianti dentali singoli: uno studio controllato randomizzato multicentrico di 5 anni all'interno dello stesso paziente
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
Scopo. Confrontare i risultati clinici degli abutment in titanio fresato (gruppo fresato) rispetto agli abutment in cobalto-cromo fusi (gruppo fuso).
Materiali e Metodi. Trentuno soggetti parzialmente edentuli hanno ricevuto due corone singole supportate da impianti non adiacenti in tre centri. Tre mesi e mezzo dopo il posizionamento degli impianti, al momento della presa dell'impronta, gli impianti sono stati randomizzati per ricevere un abutment fresato e un abutment fuso secondo un disegno di studio all'interno del paziente. Quattro pazienti hanno abbandonato lo studio e un paziente ha perso un impianto prima della randomizzazione, quindi solo 26 pazienti hanno avuto i loro impianti randomizzati. Le misure di esito erano: fallimenti della protesi e dell'impianto, eventuali complicazioni e cambiamenti radiografici del livello osseo marginale peri-implantare. I pazienti sono stati seguiti fino a 5 anni dopo il carico.
Conclusioni. I dati clinici attuali suggeriscono che fino a 5 anni dopo il carico la prognosi dell'impianto potrebbe non essere influenzata dall'uso di abutment fresati o fusi.
Introduzione
Una delle domande spesso dibattute nell'odontoiatria implantare è l'effetto potenziale della perdita batterica marginale proveniente dalla giunzione impianto-abutment sull'insorgenza di infiammazione peri-implantare, perdita ossea marginale e peri-implantite. Teoricamente sarebbe logico pensare che qualsiasi procedura in grado di minimizzare questa perdita potrebbe migliorare la prognosi a lungo termine delle protesi supportate da impianti. Ci sono diverse opzioni per affrontare questo problema, come l'uso di diversi tipi di connessione. Sfortunatamente, i risultati recenti di uno studio clinico randomizzato a lungo termine non hanno convalidato questa ipotesi. Un approccio alternativo potrebbe essere quello di massimizzare l'adattamento abutment-impianto utilizzando abutment pre-macchinati (fresati) più precisi invece di abutment completamente fusi, che si ritiene siano un po' meno precisi. Ovviamente, questo deve essere valutato prima in vitro per vedere se esiste questa differenza di adattamento e se può essere quantificata e poi in studi clinici randomizzati a lungo termine per valutare se un grado maggiore di adattamento potrebbe migliorare la prognosi a lungo termine degli impianti dentali.
Uno studio in vitro che valutava le connessioni a esagono esterno non ha mostrato differenze nell'adattamento verticale, ma un grado maggiore di adattamento orizzontale di circa 66 μm sui monconi in titanio lavorato rispetto ai monconi in cobalto-cromo fusi. Due studi in vitro dello stesso gruppo che valutavano le connessioni a esagono esterno non hanno mostrato differenze nella perdita batterica tra monconi in cobalto-cromo lavorati o completamente fusi. Risultati simili sono stati riportati in altri studi in vitro.
Tutti gli studi in vitro sopra menzionati non hanno mostrato un adattamento migliore dei monconi lavorati rispetto ai monconi completamente fusi su impianti con lo stesso tipo di connessione esterna. Tuttavia, potrebbe essere interessante valutare anche impianti con una connessione interna sia in vitro che in condizioni cliniche reali. Sfortunatamente, non ci sono studi in vitro né RCT che valutano monconi lavorati rispetto a monconi completamente fusi su impianti con una connessione interna, pertanto, sono necessari studi in vitro e RCT a lungo termine per comprendere come stanno realmente le cose.
Questo studio aveva originariamente due obiettivi:
per confrontare in vitro l'adattamento dell'abutment dell'impianto degli abutment in titanio lavorati (gruppo lavorato) rispetto agli abutment in cobalto-cromo completamente fusi (gruppo fuso). Questi dati sono stati precedentemente presentati e non hanno mostrato differenze per adattamento stretto/spazi tra i due tipi di abutment;
per confrontare, in uno studio controllato randomizzato (RCT) di design all'interno del paziente, l'esito clinico degli abutment in titanio (gruppo lavorato) rispetto agli abutment in cobalto-cromo completamente fusi (gruppo fuso). L'ipotesi di test era che non ci fosse differenza negli esiti clinici tra abutment lavorati e completamente fusi, contro l'ipotesi alternativa di una differenza.
Questo rapporto presenta i risultati clinici fino a 5 anni dopo il carico, i dati in vitro sono stati precedentemente pubblicati insieme ai dati clinici di 1 anno e i dati di 3 anni sono stati pubblicati in un altro articolo8. Nella fase di protocollo, era previsto di seguire i pazienti fino a 10 anni dopo il carico. Il presente articolo è riportato secondo la dichiarazione CONSORT (http://www.con-sort-statement.org/) e il suo elenco di controllo per l'estensione della segnalazione degli studi randomizzati all'interno della persona (http://www.consort-statement.org/extensions/overview/withinperson) per migliorare la qualità dei rapporti degli studi controllati randomizzati all'interno della persona.
Materiali e metodi
Progettazione dello studio
Questo studio è stato progettato come un RCT multicentrico di design intra-paziente con valutazione radiografica in cieco. Le complicazioni e i fallimenti sono stati riportati dai dentisti curanti in modo non cieco. Ogni paziente ha fornito due impianti non adiacenti che hanno ricevuto rispettivamente un moncone lavorato o un moncone fuso, assegnati casualmente. L'assegnazione casuale è stata effettuata al momento della presa dell'impronta.
Criteri di inclusione/esclusione
Qualsiasi paziente parzialmente edentulo, che richiedeva almeno due corone singole supportate da impianti non adiacenti, di almeno 18 anni e in grado di comprendere e firmare un consenso informato è stato sottoposto a screening per l'idoneità. Sono stati utilizzati criteri di inclusione ampi che comprendevano qualsiasi tipo di osso, qualsiasi posizione, fumatori, ecc. I volumi ossei consentivano l'inserimento di due impianti di almeno 8 mm di lunghezza e 3,75 mm di larghezza. Gli impianti potevano anche essere posizionati in precedenti siti post-estrattivi o in osso aumentato, se erano trascorsi almeno 3 mesi dall'estrazione e 6 mesi dalla procedura di aumento.
I pazienti non sono stati ammessi nello studio se era presente uno dei seguenti criteri di esclusione:
- controindicazioni generali all'intervento di implantologia;
- sottoposti a irradiazione nella zona della testa e del collo;
- pazienti immunosoppressi o immunocompromessi;
- trattati o in trattamento con amino-bisfosfonati endovenosi;
- affetti da parodontite non trattata;
- con scarsa igiene orale e motivazione;
- diabete non controllato;
- gravidanza o allattamento;
- abuso di sostanze;
- problemi psichiatrici;
- aspettative irrealistiche;
- infezione/infiammazione acuta/cronica nell'area destinata all'inserimento dell'impianto;
- necessità di qualsiasi forma di aumento dei tessuti al momento dell'inserimento dell'impianto;
- pazienti che partecipano ad altri studi, se il presente protocollo non può essere rispettato correttamente;
- riferiti solo per l'inserimento dell'impianto e non possono essere seguiti presso il centro di trattamento;
- siti di estrazione con meno di 3 mesi di guarigione;
- impossibilità di impegnarsi a un follow-up di 10 anni dopo il carico.
I pazienti sono stati categorizzati in tre gruppi in base a quanto dichiarato: non fumatori, fumatori moderati (fino a 10 sigarette al giorno) e fumatori pesanti (più di 10 sigarette al giorno). I pazienti dovevano essere reclutati e trattati in quattro diversi centri utilizzando procedure simili e ogni centro doveva reclutare e trattare 15 pazienti, tuttavia è stato presto evidente che un centro non era disposto a reclutare alcun paziente. Gli altri tre centri erano tutte pratiche private, due situate in Italia (Dr. Marco Tallarico a Roma e Dr. Silvio Mario Meloni ad Arzachena) e uno in Albania (Dr. Etha Xhanari a Tirana).
I pazienti sono stati valutati per stabilire la loro idoneità allo studio. Sono state ottenute radiografie preoperatorie per ogni paziente potenzialmente idoneo per quantificare i volumi ossei nei siti di impianto pianificati. I pazienti con volumi ossei sufficienti per ricevere due impianti singoli non adiacenti sono stati invitati a partecipare allo studio e sono stati informati della sua natura. Solo dopo aver compreso appieno la natura dello studio, è stato chiesto loro di partecipare firmando un consenso informato scritto. Per i pazienti con più di due siti di impianto idonei, gli operatori erano liberi di scegliere quei siti con caratteristiche più simili durante la visita di screening. I siti di impianto selezionati per lo studio sono stati quindi codificati come numero 1 e numero 2.
Procedure clinici
Circa 10 giorni prima dell'inserimento dell'impianto, tutti i pazienti sono stati sottoposti a igiene orale professionale, inclusa la detersione se necessaria.
Tutti i pazienti hanno ricevuto terapia antibiotica profilattica: 2 g di amoxicillina 1 ora prima dell'intervento. I pazienti allergici alla penicillina hanno ricevuto clindamicina 600 mg 1 ora prima dell'inserimento dell'impianto. Tutti i pazienti si sono sciacquati con collutorio di clorexidina allo 0,2% per 1 minuto prima di qualsiasi procedura chirurgica e sono stati trattati in anestesia locale utilizzando articaine con adrenalina 1:100.000. Dopo incisioni crestali o leggermente palatali e l'elevazione di lembi a spessore totale, i due siti per impianti non adiacenti sono stati preparati sotto guida protesica utilizzando un template chirurgico. Entrambi gli impianti sono stati posizionati nella stessa sessione chirurgica. È stata adottata la procedura standard di posizionamento dell'impianto come raccomandato dal produttore. Sono stati utilizzati trapani con diametri crescenti per preparare i siti per impianti con una velocità di 800 a 1000 giri al minuto sotto abbondante irrigazione salina. È stata utilizzata la seguente sequenza di perforazione: trapano locator, trapano da 2 mm, trapano da 3 mm, trapano da 3,3 mm e trapano profilo per impianti da 3,75 mm. In caso di osso duro, è stato utilizzato anche il trapano da 3,5 mm, seguito, se necessario, dalla perforazione ossea da 3,75 mm. Per gli impianti da 4,25 mm è stata utilizzata la stessa procedura, aggiungendo il trapano da 3,8 mm e il trapano profilo per impianti da 4,25 mm di diametro, seguito, in presenza di osso duro, solo dalla perforazione ossea da 4,1 mm e, se necessario, dalla perforazione ossea da 4,25 mm. La qualità dell'osso è stata soggettivamente riportata come dura, media e morbida e le lunghezze e i diametri degli impianti sono stati registrati.
Gli impianti utilizzati erano impianti Ticare Inhex autoperforanti (Mozo-Grau, Valladolid, Spagna) con connessione conica interna di 11° e un'indicizzazione protesica nella loro parte apicale, con una superficie in titanio RBM (Resorbable Blast Media). Gli operatori erano liberi di scegliere le lunghezze degli impianti (8, 10, 11,5, 13 e 15 mm) e i diametri (3,75 e 4,25 mm) in base alle indicazioni cliniche e alle loro preferenze. Gli impianti sono stati posizionati a livello dell'osso crestal con la loro porzione coronale a filo con l'osso circostante, idealmente con una coppia di 35-45 Ncm. Sono stati posizionati viti di copertura, gli impianti sono stati sommersi e le flap chiuse con suture vicryl 4.0. Sono state effettuate radiografie periapicali di base degli impianti dello studio utilizzando la tecnica di parallelismo. Se i livelli ossei marginali peri-implantari non erano leggibili o difficili da stimare, è stata effettuata una nuova radiografia.
È stato prescritto ibuprofene 600 mg da assumere due a quattro volte al giorno durante i pasti, per tutto il tempo necessario. In caso di allergia o problemi gastrici è stato prescritto 1 g di paracetamolo. Ai pazienti è stato consigliato di utilizzare un collutorio a base di clorexidina allo 0,12% per un minuto due volte al giorno per 2 settimane, di seguire una dieta morbida per una settimana e di evitare di spazzolare e traumi sui siti chirurgici. I punti sono stati rimossi dopo sette a 10 giorni.
Dopo 3 mesi di guarigione sommersa, gli impianti sono stati esposti, testati manualmente per stabilità con una coppia di 10 Ncm, e sono stati posizionati i monconi di guarigione standard Ticare-Inhex (Mozo-Grau). Sono stati posizionati punti di sutura se necessario.
Due settimane dopo, sono state prese le impronte a livello dell'impianto utilizzando i copings per impronte a vite standard Ti-care-Inhex (Mozo-Grau), un materiale per impronte in polietere (ImpregumTM, 3M ESPE, Seefeld, Germania) e vassoi per impronte aperti personalizzati. Sono stati posizionati i monconi di guarigione e gli impianti sono stati randomizzati secondo un disegno di studio all'interno del paziente per ricevere o un moncone preparabile in titanio standard Ticare-Inhex pre-lavorato (Mozo-Grau) con un collo di 3 mm di altezza (gruppo lavorato; Figs. 1A-G) o un moncone in cromo-cobalto identico derivato dal moncone UCLA completamente colabile (Mozo-Grau) (gruppo colato; Figs. 2A-G) aprendo la busta numerata sequenzialmente corrispondente al numero di reclutamento del paziente. Tutti i monconi completamente colati sono stati realizzati in un unico laboratorio spagnolo (Laboratorio Viloria, Valladolid, Spagna) utilizzando una macchina per fusione a induzione (Ally Digital, Manfredi Reddish Stone, Pinerolo, Italia). Gli operatori hanno poi preparato i monconi nel proprio laboratorio. Sono stati utilizzati monconi di diametro 4 o 5 mm a seconda delle indicazioni cliniche e delle preferenze dell'operatore.
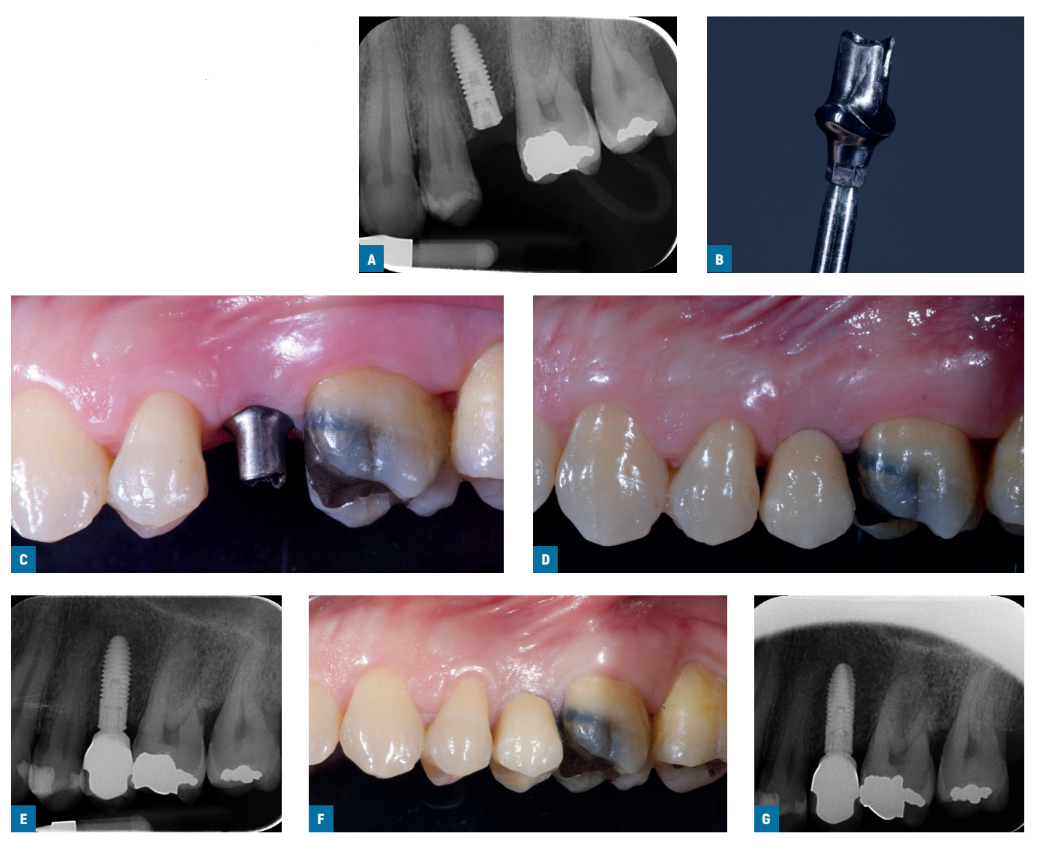
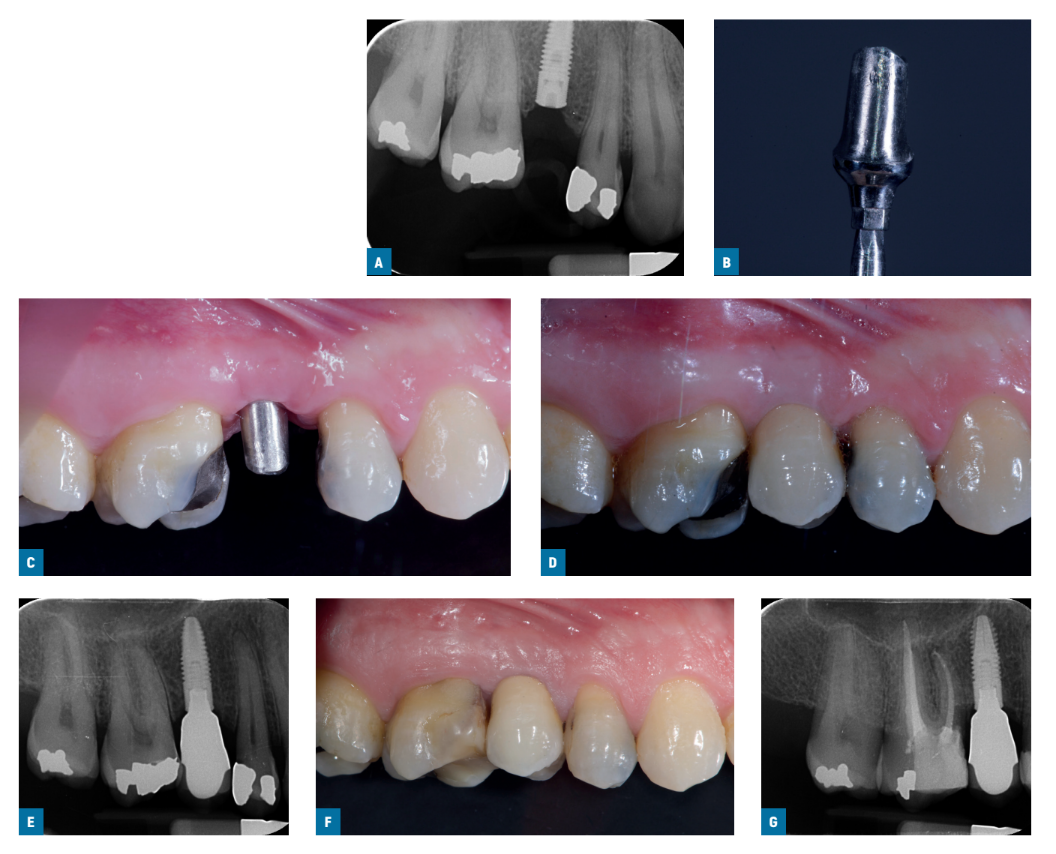
Entro un mese, dopo aver testato la stabilità degli impianti individuali, gli abutment preparati sono stati avvitati con una coppia di 30 Ncm negli impianti dello studio, secondo l'assegnazione casuale, e le corone metalliche-ceramiche definitive cementate con cemento provvisorio radiopaco (ImplaCem Automix, Dentalica, Milano, Italia) sugli abutment dello studio. Le superfici occlusali erano in leggero contatto con la dentizione opposta. Sono state effettuate radiografie periapicali degli impianti dello studio. Se i livelli ossei marginali peri-implantari non erano leggibili, è stata effettuata una nuova radiografia. Sono state fornite istruzioni per l'igiene orale. Una settimana dopo il carico iniziale, è stata controllata l'occlusione e rinforzata l'igiene orale, se necessario. I pazienti sono stati arruolati in un programma di igiene orale con visite di richiamo almeno ogni 6 mesi per tutta la durata dello studio. L'occlusione dentale è stata valutata ad ogni visita di follow-up. I follow-up sono stati condotti da valutatori locali ciechi insieme agli operatori principali.
Misure di esito
Le misure di esito erano:
- Fallimenti delle corone: perdita della corona secondaria al fallimento dell'impianto, o sostituzione della corona per qualsiasi motivo.
- Fallimenti degli impianti: mobilità dell'impianto, rimozione di impianti stabili dettata da progressiva perdita ossea marginale o infezione, o qualsiasi guasto meccanico che renda l'impianto inutilizzabile, come frattura dell'impianto o deformazione della connessione impianto-abutment. La stabilità degli impianti singoli è stata misurata da valutatori indipendenti locali che non erano informati della natura dello studio, serrando manualmente le viti con una coppia di 10 Ncm alla connessione dell'abutment (3 mesi dopo l'inserimento dell'impianto) e con una coppia di 30 Ncm al carico iniziale (consegna delle corone definitive). A 1, 3 e 5 anni dopo il carico, la stabilità della corona singola è stata valutata facendo oscillare la corona con le maniglie metalliche di due strumenti dentali.
- Qualsiasi complicazione biologica o protesica è stata segnalata.
Le variazioni del livello osseo marginale peri-implantare valutate su radiografie intraorali digitali effettuate con la tecnica di parallelismo al momento dell'inserimento dell'impianto, al carico iniziale (baseline), 1, 3 e 5 anni dopo il carico. Nel caso di radiografie non leggibili correttamente, dovevano essere effettuate nuove radiografie. Un valutatore centralizzato addestrato ha misurato i livelli ossei marginali peri-implantari utilizzando il software Image J (National Institutes of Health, Bethesda, Maryland, USA). Il software è stato calibrato per ogni singola immagine utilizzando la lunghezza nota dell'impianto. Nel caso in cui la lunghezza totale dell'impianto non fosse rappresentata nella radiografia, è stato utilizzato il diametro al collo dell'impianto per la calibrazione. Le misurazioni del livello della cresta ossea mesiale e distale adiacente a ciascun impianto sono state effettuate con una precisione di 0,01 mm. I punti di riferimento per le misurazioni lineari erano il margine coronale del collare dell'impianto e il punto più coronale stimato del contatto osso-impianto. Gli impianti con osso fino al margine coronale del collare dell'impianto hanno ricevuto il valore zero. Le misurazioni mesiali e distali di ciascun impianto sono state mediate e le medie sono state calcolate a livello di gruppo.
Un valutatore indipendente in ciascun centro, mascherato rispetto alle interventi, ha valutato la stabilità degli impianti. Le complicazioni sono state gestite e riportate direttamente dal dentista curante. Un unico valutatore centrale (Dr. Caroline Bolle), non coinvolto nel trattamento dei pazienti né a conoscenza dell'ambito dello studio, ha misurato tutti i livelli di osso marginale peri-implantare, in modo cieco fino a 3 anni dopo il carico. La valutazione del livello osseo a 5 anni dopo il carico è stata effettuata da Riccardo Visconti. Uno dei clinici ha notato che gli abutment in cobalto-cromo fusi apparivano nelle radiografie un po' più radiopachi rispetto agli abutment in titanio lavorato, tuttavia i valutatori dei risultati non hanno notato quella possibile differenza.
Non è stata calcolata alcuna dimensione del campione poiché non ci sono stati precedenti studi che valutassero questa questione, tuttavia, è stato deciso di includere solo 60 pazienti (15 pazienti per centro), poiché quella era la nostra capacità di reclutamento realistica in un periodo di reclutamento di 2 anni. Sono state create quattro liste di randomizzazione restrittiva generate al computer. Solo uno degli investigatori (Dr. Marco Esposito), non coinvolto nella selezione e nel trattamento dei pazienti, era a conoscenza della sequenza di randomizzazione e poteva accedere alle liste di randomizzazione memorizzate nel suo computer portatile protetto da password. I codici randomizzati erano racchiusi in buste identiche, opache, sigillate e numerate in sequenza. Le buste sono state aperte in sequenza dopo la presa dell'impronta; pertanto, l'assegnazione del trattamento è stata nascosta agli investigatori incaricati di arruolare e trattare i pazienti.
Analisi statistica
Tutte le analisi dei dati sono state effettuate secondo un piano di analisi predefinito. L'abutment è stata l'unità statistica delle analisi. Uno studente di odontoiatria (Riccardo Visconti) specificamente formato in statistica ha analizzato i dati senza conoscere l'assegnazione ai gruppi. È stata presentata un confronto delle caratteristiche al momento dell'inserimento dell'impianto tra i gruppi. Le differenze nella proporzione per esiti dicotomici (fallimenti di corona/impianto e complicazioni) sono state confrontate tra i gruppi utilizzando un test del chi-quadrato di McNemar. Le differenze tra i gruppi per esiti continui (cambiamenti medi del livello osseo marginale) sono state confrontate utilizzando un t-test accoppiato. I confronti tra i vari endpoint di follow-up e le misurazioni al momento dell'inserimento e del carico dell'impianto (baseline) sono stati effettuati mediante t-test accoppiati, per rilevare eventuali cambiamenti nel livello osseo marginale medio per ciascun gruppo di studio. È stato creato un modello a effetti misti utilizzando il gruppo di trattamento e il centro come effetti fissi, i livelli ossei radiografici di baseline (carico) come covariata e il paziente come effetto casuale per confrontare i cambiamenti tra gruppi e centri dei livelli ossei marginali tra il carico dell'impianto (baseline), i follow-up a 1 e 3 anni. Le differenze tra i centri per esiti dicotomici sono state calcolate utilizzando il test del chi-quadrato o l'estensione di Freeman-Halton del test esatto di Fisher (quando il conteggio delle celle <5). Tutti i confronti statistici sono stati condotti al livello di significatività dello 0,05. È stata applicata un'analisi modificata per intenzione a trattare.
Risultati
Sessantacinque pazienti sono stati selezionati per l'idoneità, ma solo 31 pazienti sono stati arruolati consecutivamente nello studio dai tre centri partecipanti. Le ragioni per non includere 34 pazienti sono state: impossibilità di impegnarsi per un follow-up di 10 anni (12 pazienti), necessità di un'augmentazione ossea al momento dell'inserimento dell'impianto (nove pazienti); necessità di due impianti adiacenti (otto pazienti); richiesta di carico immediato (tre pazienti); rifiuto di partecipare agli studi (due pazienti).
Ogni centro doveva arruolare 15 pazienti, tuttavia non un singolo centro è riuscito a raggiungere questo obiettivo e in particolare: il Dr. Tallarico ha reclutato 13 pazienti, il Dr. Meloni cinque pazienti e il Dr. Xhanari 13 pazienti.
Purtroppo, cinque pazienti hanno abbandonato dopo l'inserimento dell'impianto ma prima della randomizzazione e del carico per le seguenti ragioni:
- Paziente #2 (centro di Roma) è deceduto per infarto 6 settimane dopo l'inserimento dell'impianto
- Paziente #3 (centro di Roma) ha rifiutato di continuare con il trattamento per problemi familiari e poi per il COVID-19.
- Paziente #5 (centro di Roma) ha avuto un cancro al seno diagnosticato 2 mesi dopo l'inserimento dell'impianto, ha interrotto il trattamento dentale per il trattamento del cancro prima e poi per paura del COVID-19.
- Paziente #11 (centro di Roma) ha perso l'impianto #26 1 settimana dopo l'intervento di secondo stadio ma prima della randomizzazione durante la presa dell'impronta. Purtroppo, il paziente ha preferito finalizzare il suo trattamento con una protesi fissa parziale su denti naturali (#25 a #27), evitando un nuovo impianto.
- Paziente #3 (centro di Arzachena) si è trasferito a Panama 3 mesi dopo l'inserimento dell'impianto.
Dopo la randomizzazione e più precisamente al follow-up di 5 anni, si sono verificati cinque abbandoni:
- Paziente #6 (centro di Roma) si è trasferito in un altro paese dopo il follow-up di 1 anno.
- Paziente #4 (centro di Tirana) si è trasferito in un altro paese dopo il follow-up di 2 anni.
- Paziente #9 (centro di Tirana) si è trasferito in un altro paese prima del follow-up di 1 anno.
- Paziente #10 (centro di Tirana) si è trasferito in un altro paese dopo il follow-up di 3 anni.
- Paziente #13 (centro di Roma) è diventato irraggiungibile dopo il follow-up di 3 anni.
Le seguenti deviazioni dal protocollo sono state registrate:
I dentisti hanno somministrato post-operatoriamente 600 mg di Ibuprofene invece di 400 mg come da protocollo. I pazienti #4, #7, #9, #12 (centro di Roma) hanno ricevuto due impianti adiacenti mentre secondo il protocollo non avrebbero dovuto.
I radiogrammi periapicali del paziente #6 (centro di Roma) al momento dell'inserimento di entrambi gli impianti sono stati persi. Il paziente #2 (centro di Arzachena) l'impianto dello studio 45 (gruppo di fusione) è stato collegato sotto la stessa protesi all'impianto in posizione 46 che non era nello studio.
Il paziente #8 (centro di Tirana) ha perso le radiografie periapicali al momento dell'inserimento di entrambi gli impianti. Il paziente #3 (centro di Tirana) ha avuto la corona rifatta con un sistema a vite, invece di cementata, dopo una mucosite causata dalla ritenzione del cemento.
I pazienti sono stati reclutati e trattati da aprile 2017 a gennaio 2019. Il follow-up di tutti i pazienti rimanenti è stato di 5 anni dopo il carico dell'impianto.
Le principali caratteristiche dei pazienti dei 26 pazienti ai quali sono stati assegnati casualmente gli impianti erano: 15 femmine e 11 maschi, età media di 45 anni (range da 21 a 83), 22 non fumatori e quattro fumatori fino a 10 sigarette al giorno.
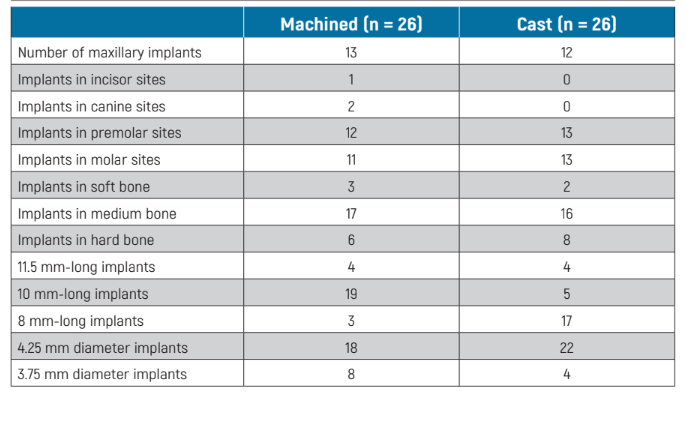
Le principali caratteristiche di base degli impianti che sono stati effettivamente randomizzati sono presentate nella Tabella 1. Non c'erano apparenti squilibri significativi di base tra i due gruppi, con la possibile eccezione di più impianti lunghi 10 mm nel gruppo lavorato e più impianti lunghi 8 mm nel gruppo fuso.
Fallimenti delle protesi: tre corone del gruppo fuso hanno fallito contro nessuna del gruppo lavorato. La differenza non era statisticamente significativa (differenza nelle proporzioni = 0.143 95% CI non stimato, test di McNemar P = 0.248). Una corona cementata su un moncone fuso (#46) nel paziente #3 (Tirana) è stata sostituita da una corona a vite perché l'impianto era affetto da mucosite peri-implantare, 1 mese dopo il carico, a causa della ritenzione del cemento. Il paziente #5 (Arzachena) si è presentato in clinica tenendo in mano l'impianto che era stato posizionato nella posizione #15 con la propria corona, 17 mesi dopo il carico. Il paziente #2 (Roma) ha avuto il suo impianto rimosso 4 anni e mezzo dopo il carico a causa di peri-implantite ricorrente.
Fallimenti degli impianti: due impianti del gruppo fuso hanno fallito (vedi sopra) contro nessuno del gruppo lavorato. La differenza non era statisticamente significativa (differenza nelle proporzioni = 0.095; 95% CI non stimato, test di McNemar P = 0.480).
Inoltre, due impianti hanno fallito prima della randomizzazione:
- Paziente #7 (Tirana): durante l'intervento è stato posizionato l'impianto #24 troppo vicino al dente adiacente. È stato immediatamente rimosso e sostituito dopo 2 mesi. Il paziente è rimasto nello studio.
- Paziente #11 (Roma): l'impianto #26 è fallito 1 settimana dopo l'intervento di secondo stadio. Il paziente ha preferito una protesi fissa tradizionale supportata da denti naturali, evitando un nuovo impianto, quindi è uscito dallo studio.
Complicazioni: si sono verificate tre complicazioni nel gruppo dei getti rispetto a una nel gruppo lavorato, la differenza non è risultata statisticamente significativa (differenza nelle proporzioni = 0.095; IC 95% -0.077 a 0.259, test di McNemar P = 0.480). Le complicazioni nel gruppo dei getti (paziente #3, Tirana) consistevano in una mucosite peri-implantare che colpiva il #46, 1 mese dopo il carico, causata da ritenzione di cemento. È stata risolta cambiando la corona da cementata a trattenuta da vite. Il paziente #12 (Roma) è stato colpito da un lieve scheggiamento ceramico al margine della corona, notato al follow-up di 3 anni, trattato con un po' di lucidatura. Il paziente #2 (Roma) è stato colpito da peri-implantite con ascessi ripetuti circa ogni due mesi a partire dal quarto anno di funzionamento, trattato senza successo con antibiotici sistemici e debridement.
La complicazione nel gruppo lavorato (paziente #1 Roma) è stata una lieve scheggiatura ceramica al margine della corona, notata al follow-up di 1 anno, che non ha richiesto alcun trattamento.
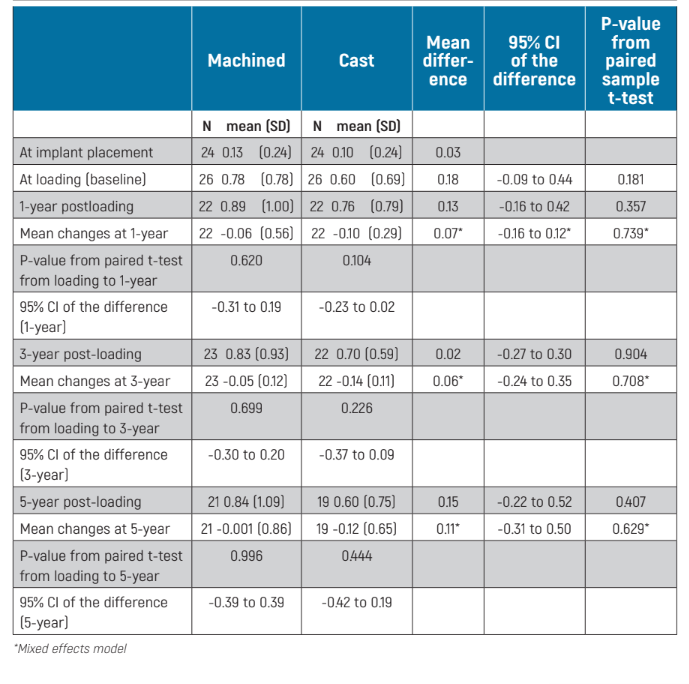
Le variazioni del livello osseo marginale peri-implantare potevano essere misurate su tutte le superfici implantari delle radiografie periapicali. Non ci sono state differenze statisticamente significative per i livelli ossei al carico (baseline), 1-, 3- e 5- anni dopo il carico tra i due gruppi (Tabella 2). Entrambi i gruppi hanno gradualmente perso osso marginale peri-implantare e questo è stato statisticamente significativo (P = 0.001 per i monconi lavorati e <0.001 per i monconi fusi), ma non dal carico dell'impianto (baseline): P = 0.699 per i monconi lavorati e P = 0.226 per i monconi fusi (Tabella 2). A 5 anni dopo il carico, i pazienti con monconi lavorati hanno perso -0.76 ± 1.09 mm rispetto a -0.56 ± 0.77 mm per i monconi fusi, dall'inserimento dell'impianto, senza differenze statisticamente significative tra i due gruppi (differenza media -0.19 mm; IC 95% -0.54 a 0.25; P = 0.454). Mentre dall'inserimento dell'impianto (baseline), a 5 anni dopo il carico, i pazienti con monconi lavorati hanno perso -0.001 ± 0.86 mm rispetto a -0.12 ± 0.65 mm per i monconi fusi, la differenza tra i gruppi non è risultata statisticamente significativa (differenza media 0.11 mm; IC 95% –0.31 a 0.50, modello a effetti misti P = 0.629; Tabella 2).
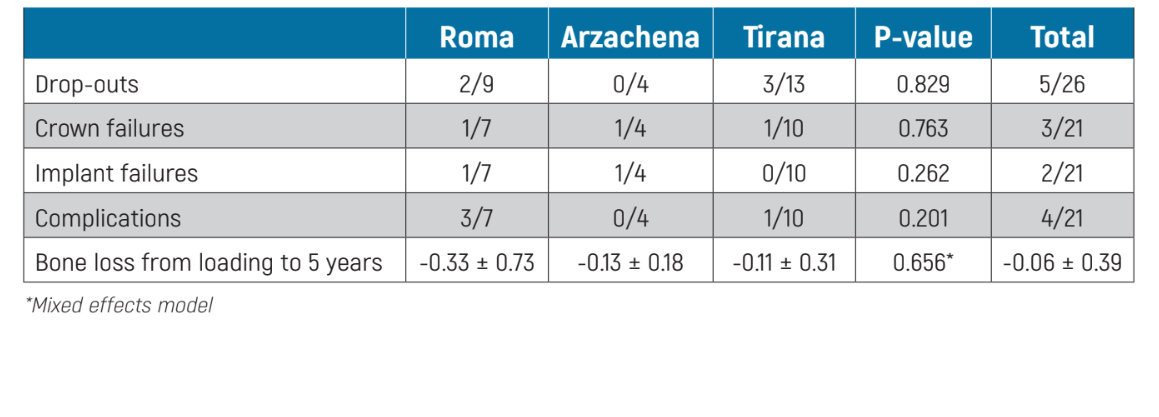
Confronto tra i centri di differenza: non ci sono state differenze per nessuno dei risultati tra i tre centri (Tabella 3).
Discussione
Questo studio è stato progettato per avere alcuni dati preliminari su se sarebbe più consigliabile utilizzare abutment fresati o fusi con l'obiettivo di ridurre la possibile perdita batterica dalla giunzione impianto-abutment caratterizzata da una connessione interna, al fine di minimizzare la perdita ossea e il rischio di peri-implantite. I nostri risultati preliminari basati su una piccola popolazione di studio suggeriscono risultati clinici a medio termine molto simili per entrambi i tipi di abutment. Ovviamente, i nostri risultati preliminari devono essere confermati da follow-up più lunghi (almeno di 10 anni in funzione) e da ulteriori studi con campioni più ampi.
È difficile confrontare i risultati attuali con quelli di altri RCT simili poiché non ci sono altri studi che testano questa ipotesi.
Le principali limitazioni del presente studio sono la piccola dimensione del campione, le radiografie perse, che hanno ulteriormente ridotto la dimensione del campione per la valutazione radiografica, e la durata limitata di questo studio. Sfortunatamente, la dimensione del campione pianificata non è stata raggiunta poiché un centro non ha fornito alcun dato e i tre centri rimanenti non hanno reclutato il numero di pazienti concordato a priori. Inoltre, alcuni pazienti sono deceduti o hanno avuto fallimenti implantari dopo l'inserimento dell'impianto ma prima di essere randomizzati e infine le restrizioni di viaggio imposte dalla pandemia di COVID-19 hanno anche influito sul numero di pazienti in grado di partecipare al follow-up di 1 anno, sebbene due pazienti siano riapparsi per il follow-up di 3 anni.
Se i dati di altri RCT saranno disponibili, potrebbe essere possibile combinare i dati attuali con quelli di studi simili in meta-analisi ottenendo campioni più ampi per avere una stima più precisa delle possibili differenze, se ci sono. Per quanto riguarda la durata del follow-up, si spera che tutti i centri continueranno a monitorare queste coorti di pazienti fino al follow-up di 10 anni, poiché, se esistono alcune differenze tra i due tipi di abutment, potrebbero apparire solo dopo diversi anni di funzionamento.
Entrambi gli abutment sono stati valutati in condizioni cliniche reali e i criteri di inclusione dei pazienti erano piuttosto ampi, pertanto i risultati della presente indagine possono essere generalizzati con fiducia a una popolazione più ampia con caratteristiche simili. Inoltre, i dati in vitro ottenuti in una pubblicazione precedente di questo studio non hanno trovato differenze nell'adattamento degli abutment fusi e lavorati. Questi risultati erano in buona accordo con le scoperte di studi in vitro precedenti e si abbinano bene alle osservazioni cliniche del presente studio.
Conclusioni
I dati clinici attuali suggeriscono che fino a 5 anni dopo il carico, la prognosi dell'impianto non è influenzata dall'uso di monconi fresati o fusi. Pertanto, i dentisti possono scegliere ciò che preferiscono. Tuttavia, questi risultati preliminari devono essere confermati da studi più ampi con follow-up di almeno 10 anni.
Marco Tallarico, Katia Greco, Riccardo Federico Visconti, Erta Xhanari, Silvio Mario Meloni, Marco Esposito
Riferimenti
- Esposito M, Maghaireh H, Pistilli R, Grusovin MG, Lee ST, et al. Impianti dentali con connessioni interne rispetto a quelle esterne: risultati a 10 anni dopo il carico da uno studio controllato randomizzato multicentrico pragmatico. Clinical Trials in Dentistry. 2020;2:5-19.
- Kano SC, Binon PP, Curtis DA. Un sistema di classificazione per misurare il microgap impianto-moncone. Int J Oral Maxillofac Implants. 2007;22(6):879-85.
- do Nascimento C, Barbosa RE, Issa JP, Watanabe E, Ito IY, et al. Perdita batterica lungo l'interfaccia impianto-moncone di componenti premachinati o fusi. Int J Oral Maxillofac Surg. 2008;37(2):177-80.
- do Nascimento C, Barbosa RE, Issa JP, Watanabe E, Ito IY, et al. Uso della ibridazione DNA-DNA a scacchiera per valutare la contaminazione interna degli impianti dentali e confronto della perdita batterica con monconi fusi o premachinati. Clin Oral Implants Res. 2009;20(6):571-7.
- Malaguti G, Denti L, Bassoli E, Franchi I, Bortolini S, et al. Tolleranze dimensionali e precisione di assemblaggio degli impianti dentali e monconi fresati rispetto a quelli fusi. Clin Implant Dent Relat Res. 2011;13(2):134-40.
- Atzenia E, Bassolib E, Dentib L, Gattob A, Iulianoa L, et al. Analisi delle tolleranze per impianti dentali fusi rispetto a quelli fresati. Procedia CIRP 33. 2015;263-8.
- Esposito M, Aparicio C, Xhanari E, Meloni SM, Bolle C, et al. Monconi fresati rispetto a quelli fusi per impianti dentali: uno studio controllato randomizzato multicentrico di 1 anno sui pazienti su corone singole che valuta la capacità di sigillo marginale e i risultati. Clinical Trials in Dentistry. 2021;3:19-31.
- Xhanari E, Tallarico M, Bolle C, Buti J, Meloni SM, et al. Monconi fresati rispetto a quelli fusi per impianti dentali singoli: uno studio controllato randomizzato multicentrico di 3 anni all'interno dei pazienti. Clinical Trials in Dentistry. 2023;5:5-16.