Autotrapianto dei denti
Traduzione automatica
L'articolo originale è scritto in lingua RU (link per leggerlo) .
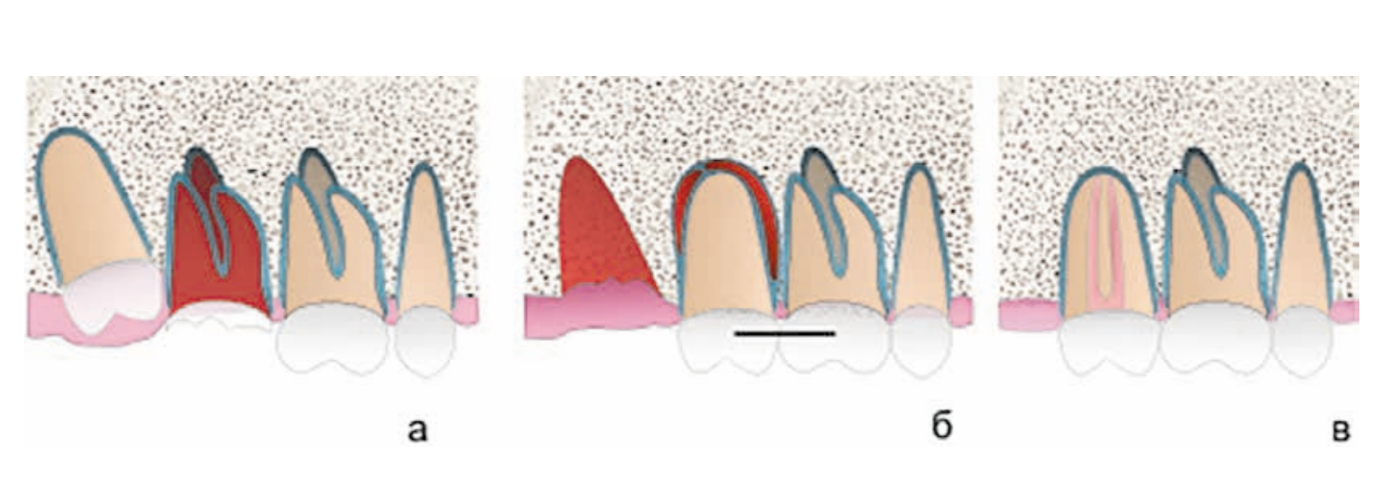
La metodologia dell'autotrapianto negli adulti prevede il trapianto di un dente del giudizio al posto di un altro su entrambe le arcate dentarie. Può essere eseguito sia nella cavità di un dente estratto che in un alveolo nuovamente formato. Le ultime ricerche hanno dimostrato che dopo l'integrazione del dente si forma un legamento parodontale completo e funzionalmente il trapianto non si differenzia dagli altri denti. Le sostanziali differenze tra l'autotrapianto di un dente e l'impianto sono i tempi di integrazione fino a 2 mesi e la formazione di un legamento parodontale completo, che previene la riassorbimento dell'osso e semplifica la protesizzazione.
Obiettivo dello studio: aumentare l'efficacia del trattamento dei pazienti adulti con assenza parziale di denti attraverso l'autotrapianto.
Materiale e metodi: lo studio è stato condotto su 64 pazienti di età compresa tra 18 e 62 anni senza malattie somatiche. È stato eseguito l'autotrapianto di 39 denti superiori e 15 denti inferiori in cavità dentali naturali e artificialmente create. L'ancoraggio è stato effettuato con una stecca in filo non rigido per 3 settimane. Il trattamento endodontico è stato eseguito entro 2 settimane dopo l'intervento. I risultati sono stati valutati mediante metodi clinici e radiologici dopo 6, 12 e 18 mesi dall'intervento.
Risultati. Dai risultati dello studio, il successo di questo metodo è stato dell'82,4% (n = 56); la mobilità di II grado e superiore è stata riscontrata nel 1,5% (n = 1); l'anchilosi è stata determinata nel 4,5% (n = 3); rimossi a causa di riassorbimento infiammatorio il 5,8% (n = 4).
Conclusioni: l'efficacia del metodo di autotrapianto dipende da molti fattori, come l'età del paziente, lo stato del legamento parodontale del dente donatore, le tecniche di esecuzione dell'operazione. Questo deve essere considerato nella scelta del caso clinico.
Introduzione
Osservazioni a lungo termine dimostrano che l'efficacia dell'autotrapianto è di circa il 95% (sopravvivenza dei denti per oltre 10 anni). Questo metodo può essere applicato per il ripristino di difetti isolati e terminali della serie dentale. La comprensione dei processi di rigenerazione del complesso parodontale ha permesso di sviluppare le metodologie più efficaci per l'esecuzione di interventi di conservazione dentale. Ad esempio, l'uso del dente del giudizio come trapianto nell'area dei molari consente di ottenere un'unità masticatoria completa in 2-3 mesi e nella maggior parte dei casi non richiede ulteriori protesi. È inoltre importante notare che, dopo una completa rigenerazione, il legamento parodontale funzionante è la base per una microcircolazione stabile e previene la riassorbimento osseo, il che rappresenta un enorme vantaggio rispetto ad altri metodi. L'aumento del numero di ricerche sul trapianto di denti, la modifica della stessa metodologia e i risultati stabili a lungo termine aprono nuove opportunità per l'assistenza odontoiatrica ai pazienti.
Senza dubbio, la limitazione del numero di denti trapiantabili non pone questa metodica allo stesso livello dell'implantologia, ma, se la situazione clinica consente di utilizzare un dente al posto di un impianto, questo può essere la soluzione migliore per il paziente.
Operazioni
Caso clinico.
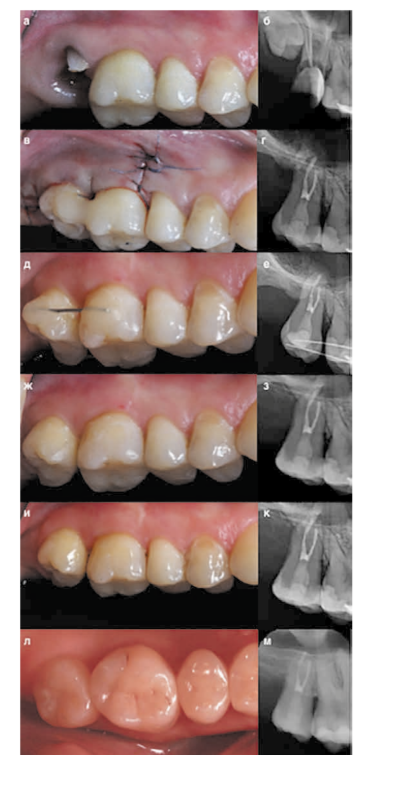
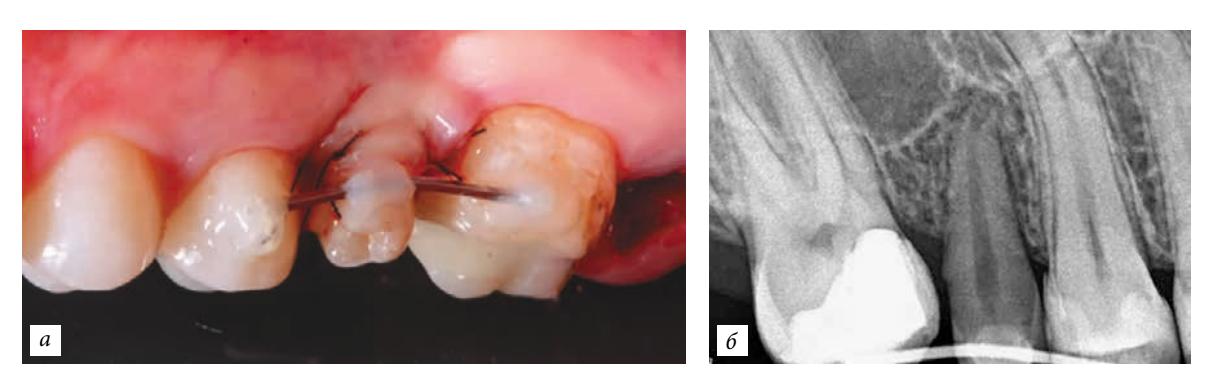
Una paziente di 31 anni è stata indirizzata dal suo medico curante per l'estrazione dei denti 1.7 e 1.8, con successiva implantazione e protesizzazione nell'area del dente 1.7. Dopo aver concordato con il medico curante che ha effettuato il rinvio, è stato proposto alla paziente un piano alternativo che prevedeva l'estrazione del dente 1.7 e l'autotrapianto del dente 1.8 nel sito del dente 1.7. Poiché entrambi i denti dovevano essere estratti, la possibilità di salvare uno di essi è stata determinante nella scelta del piano di trattamento ottimale.
1. Autotrapianto nel sito del dente estratto con processo infiammatorio cronico
Caso clinico.
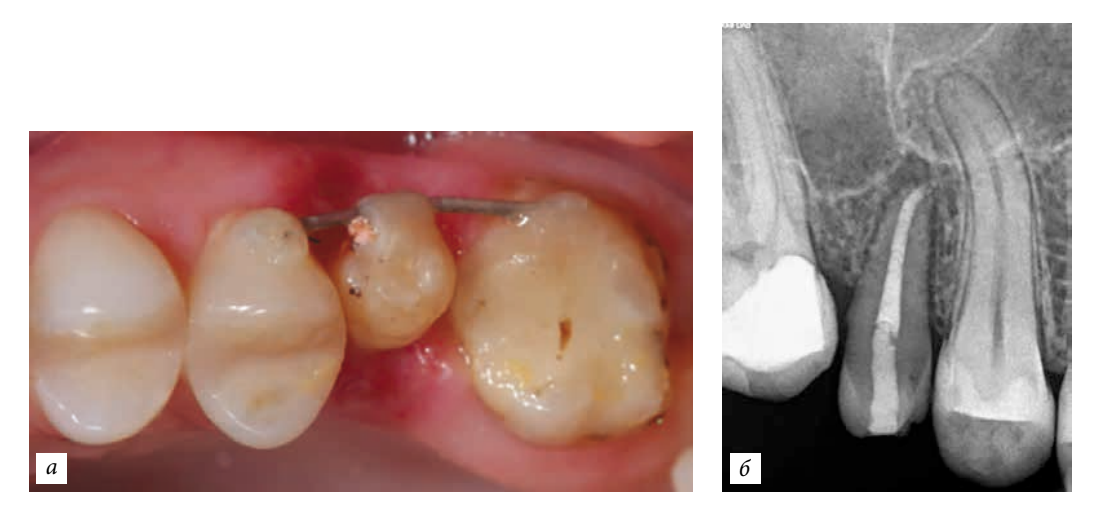
Una paziente di 29 anni si è presentata con lamentele di dolori sordi nell'area del dente 4.6. È stata diagnosticata: parodontite cronica, riassorbimento della radice. Il dente 4.8 ha una radice conica e non partecipa all'atto masticatorio. È stata presa la decisione di autotrapiantare il dente 4.8 nel sito del dente 4.6. Poiché la corona del dente 4.8 era completamente eruttata, l'apertura della bocca era completa, è stata eseguita la devitalizzazione e il riempimento temporaneo dei canali con idrossido di calcio. Successivamente, il dente 4.6 è stato estratto, è stata effettuata la curettage del sito e l'autotrapianto del dente 4.8. Fissazione con una stecca non rigida bilaterale. Sutura dei tessuti molli. La stecca è stata rimossa dopo 3 settimane.
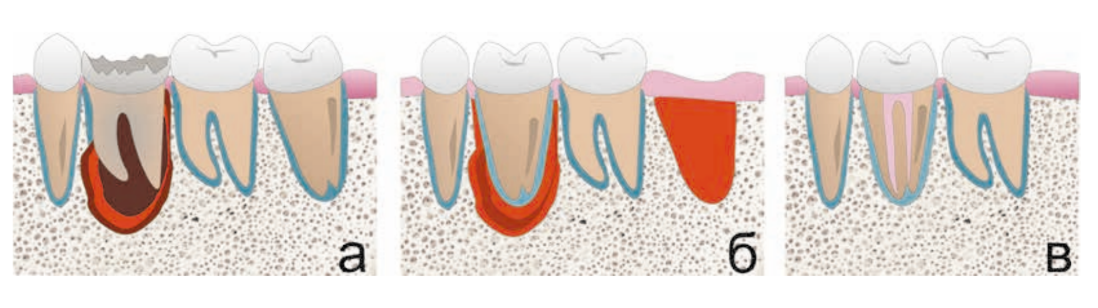
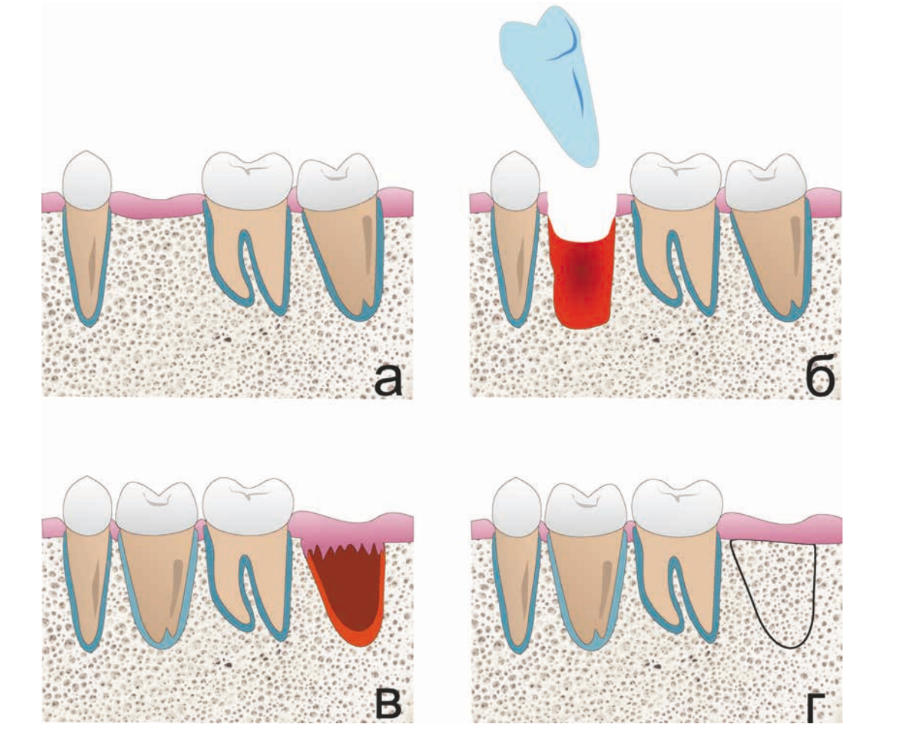
2. Autotrapianto in un alveolo creato artificialmente
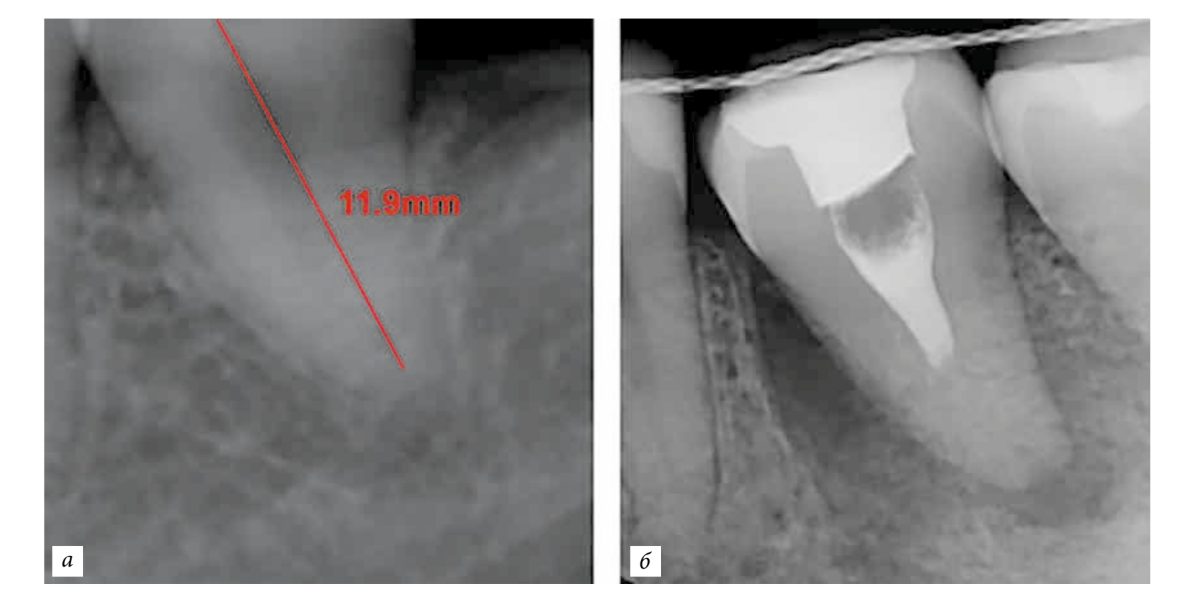
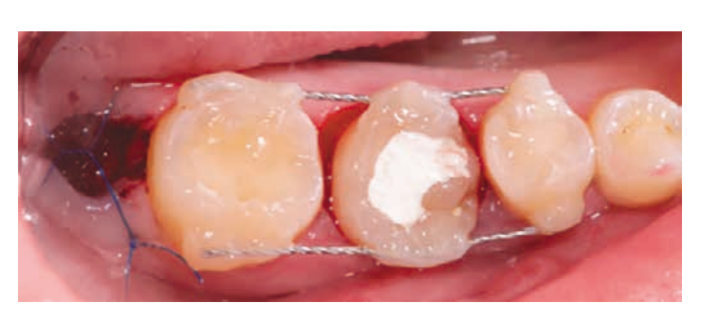
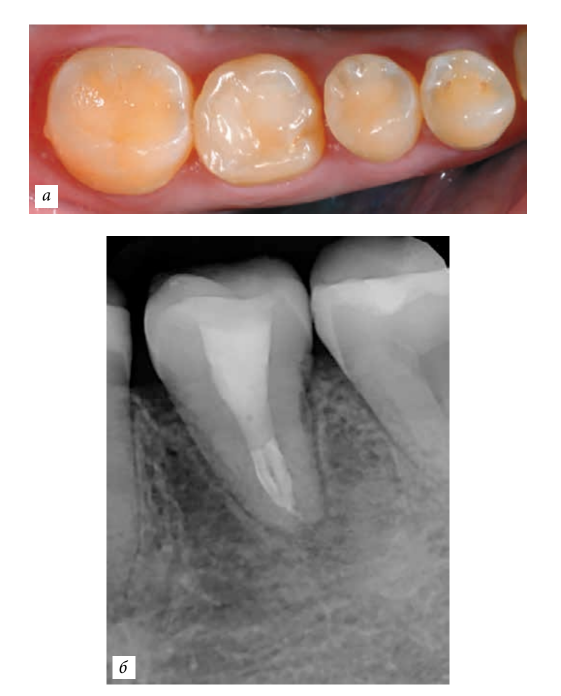
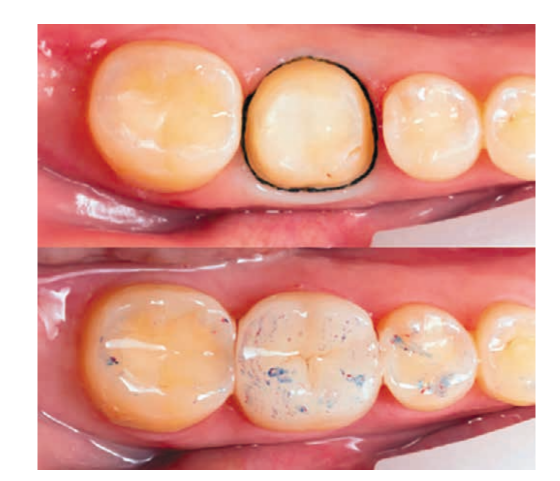
Caso clinico.
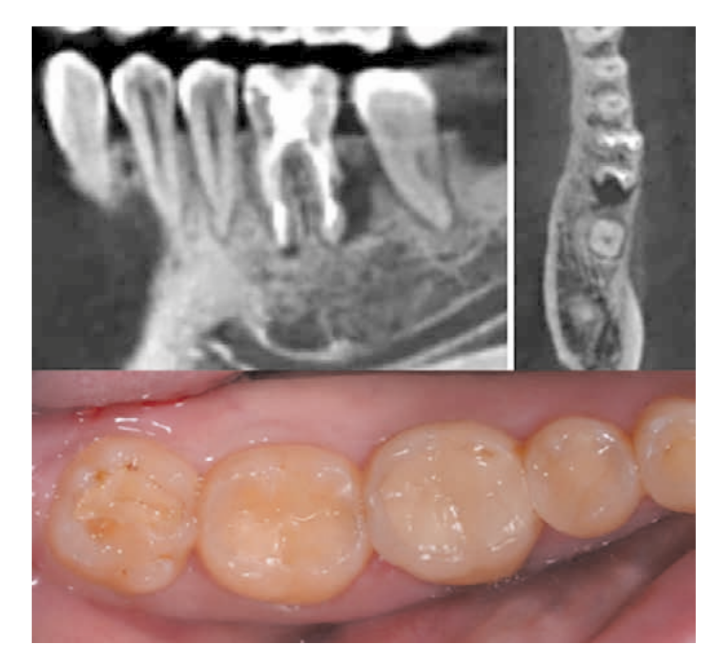
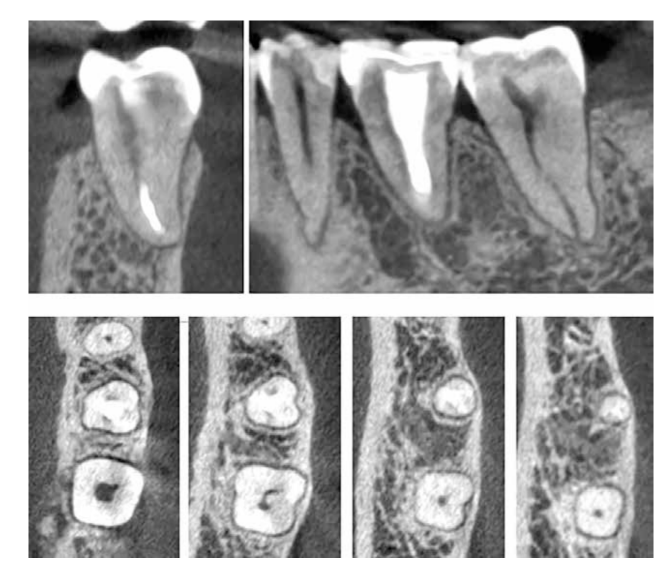
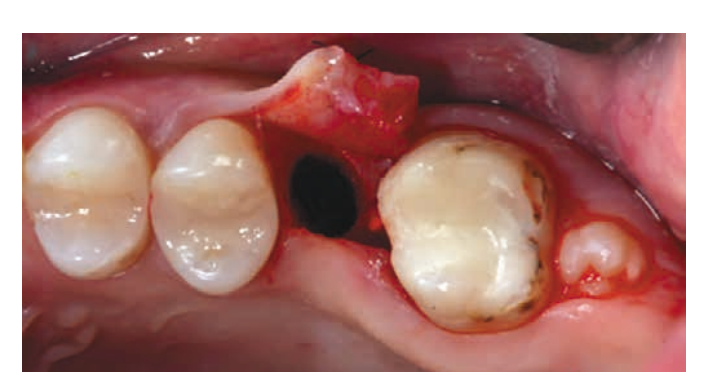
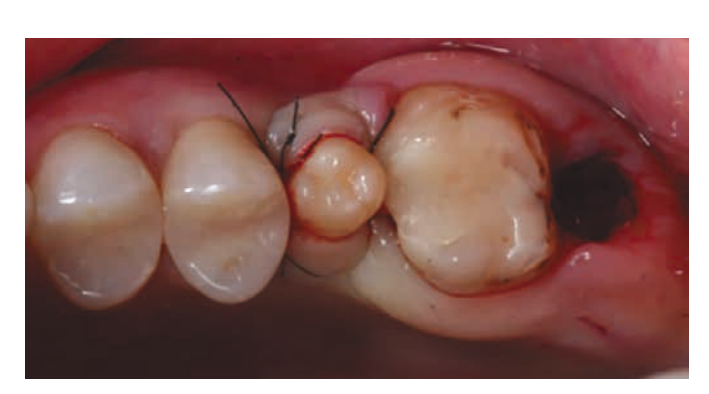
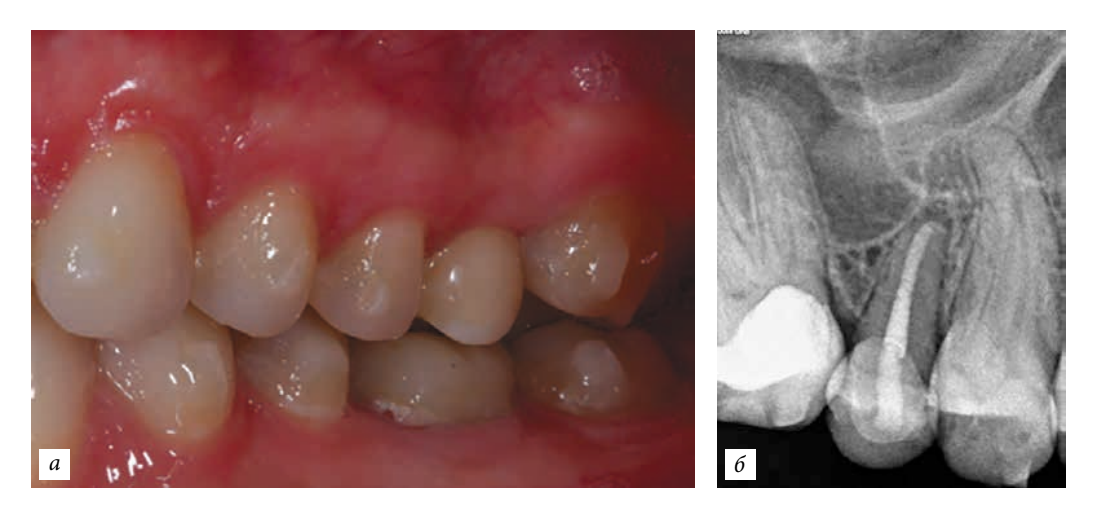
La paziente, 25 anni, si è presentata per l'assenza del dente 1.6. Il dente era stato estratto in età infantile. All'esame è stata riscontrata una deviazione del dente 1.7 mesialmente, atrofia del tessuto osseo nell'area di 1.6, microdentia di 1.8. Al fine di ridurre le manovre chirurgiche e il costo del lavoro in caso di installazione di un impianto, è stata eseguita un'autotrapianto del dente 1.8 in un alveolo artificialmente formato. L'alveolo è stato formato tenendo conto della forma e delle dimensioni della radice di 1.8 utilizzando un'apposita punta piezoelettrica. La punta è stata modellata utilizzando una tomografia computerizzata ed è stata realizzata in laboratorio.
Conclusione
Operazioni di questo tipo sono percepite dai pazienti con grande entusiasmo e vengono tollerate bene. Nel periodo post-operatorio, il dolore e il gonfiore nell'area del trapianto sono assenti, il che indica la biologicità del metodo. La somministrazione di antibiotici viene effettuata selettivamente, a scopo preventivo.
Il trapianto di denti di un'unica gruppo morfologico nella maggior parte dei casi non richiede ulteriori protesi, il che consente di ripristinare il difetto della serie dentale in un'unica visita.
Certamente, la limitazione del numero di denti trapiantabili non colloca questa metodologia allo stesso livello dell'implantologia, ma, se la situazione clinica consente di utilizzare un dente al posto di un impianto, questo può essere la soluzione migliore per il paziente.
Autori: Badalyan V. A., Zedgenidze A. M.
Letteratura:
- Ichinokawa H., et al. L'analisi patologica negli esperimenti sul trapianto autologo di denti. Jpn J. Conserv. Dent. 1998; 41: 38.
- Ichinokawa H., et al. L'analisi patologica negli esperimenti sul trapianto autologo di denti parte 2. Le modifiche microstrutturali nel processo di guarigione. Jpn J. Conserv. Dent. 1998; 41: 91.
- Andreasen JO. Guarigione parodontale dopo reimpianto e autotrapianto di incisivi nei primati. Int J. Oral Surg. 1981; 10: 54—61. Tsukiboshi M. I criteri di impianto o trapianto. The Quintessence Yearbook. 1995; 132—44.
- Yamamura T., et al. Patologia e Guarigione. Tokyo: Ishiyaku; 1988.
- Andreasenn J. O. Revisione dei sistemi e modelli di riassorbimento radicolare. Eziologia del riassorbimento radicolare e i meccanismi omeostatici del legamento parodontale. In: Meccanismi biologici dell'eruzione dentale e del riassorbimento radicolare. EBSCO Media; 1988: 9—21.
- I-Kai Wang, Ho-Tai Wu, Un'analisi retrospettiva della sopravvivenza dei molari autotrapiantati presso l'Ospedale Generale dei Veterani di Taipei 1996~2004. J. Dent. Sci. 2007; 2(4): 226—9.
- Yu-Kang Tu, Hsein Kun Lu, Risultati dei denti autotrapiantati con formazione radicolare completa: una revisione sistematica e meta-analisi. Art. J. Clin. Periodontol; 2014.
- Machado L. A., do Nascimento R. R. Prognosi a lungo termine del trapianto autologo di denti: una revisione sistematica e meta-analisi. Int. J. Oral Maxillofac. Surg. 2016; 45: 610—7
- Abu-Hussein Muhamad, Nezar Watted Trapianto autologo di denti; Clin. Concepts J. Dent. Med. Sci.; 2017.
- Tsukiboshi M. Autotrapianto di denti: requisiti per un successo prevedibile. DentTraumatol. 2002; 18: 157—80.
- Tobe O. Studi istologici sulle reazioni dei tessuti parodontali dopo reimpianto intenzionale di incisivi nei primati: con particolare riferimento alla ricostruzione tridimensionale assistita da computer dei denti reimpiantati. Jpn J. Conserv. Dent.1990; 33: 772—802. (in giapponese).
- Proye M. P., Polson A. M. Riparazione in diverse zone del parodonto dopo reimpianto dentale. J. Periodontol. 1982; 53: 379—89.
- Andreasen J. O. Studio istometrico della guarigione dei tessuti parodontali nei ratti dopo lesione chirurgica. I. Progettazione di una procedura chirurgica standardizzata. Odontol. Revy. 1976; 27: 115—30.