Tecnica del tentpole supportata da acido ialuronico connesso
Traduzione automatica
L'articolo originale è scritto in lingua DE (link per leggerlo) .
Viene presentata la ricostruzione riuscita di un mascellare atrofizzato con una tecnica GBR modificata. Stabilizzando le particelle ossee con acido ialuronico reticolato e supportando la membrana di collagene con diverse viti di sostegno, si ottiene una sufficiente stabilità dell'innesto, così da poter rinunciare all'applicazione sensibile alla tecnica di blocchi ossei o di gusci. Inoltre, l'acido ialuronico reticolato favorisce una migliore guarigione delle ferite e accelera significativamente la guarigione ossea dell'innesto a lenta riassorbimento.
Per consentire una riabilitazione implantare nel mascellare edentulo anche in caso di forte atrofia, sono necessarie ampie misure augmentative. Queste comprendono fondamentalmente o trapianti a blocco o la ricostruzione supportata da membrana con materiale osseo sostitutivo particolato (rigenerazione ossea guidata, GBR).
La tecnica GBR, facilmente applicabile in chirurgia, è preferita da molti operatori. Tuttavia, la sua efficacia è limitata, poiché la chiusura della ferita e la conseguente pressione dei tessuti molli portano a un movimento apicale dell'innesto, causando così un riempimento incompleto del difetto. Questo fenomeno può essere evitato solo immobilizzando l'innesto, per creare uno spazio stabile tra tessuto duro e tessuto molle. Per questo motivo, per un trattamento prevedibile di questi difetti, vengono solitamente applicati metodi con innesti "stabili nella posizione".
La metodologia meglio documentata è qui l'uso di blocchi ossei autologhi, spesso in combinazione con un KEM a lenta resorbibilità e una membrana.
I blocchi ossei autogeni sono sempre stati considerati il materiale di scelta per la rigenerazione orizzontale. Tuttavia, l'uso di osso autogeno presenta svantaggi, come la disponibilità limitata e la necessità di un prelievo che richiede tempo, con il rischio di morbidità nel sito di prelievo e di resorbimento nel sito ricevente.
I blocchi ossei allogenici sono spesso descritti come un'alternativa equivalente a quelli autologhi, ma non è ancora chiaro se i tassi di successo attesi e i risultati a lungo termine siano comparabili.
Per consentire un concetto di trattamento meno invasivo e il più possibile privo di complicazioni per il paziente, si propone la metodologia GBR con un KEM particolato e una membrana barriera adeguata. Tuttavia, per garantire il mantenimento dello spazio e la funzione di supporto della membrana, devono essere adottate misure appropriate per ottimizzare la stabilità di posizione delle particelle di innesto.
Tecnica del palo tenda per la stabilizzazione della membrana
La tecnica del palo tenda offre un'opzione di trattamento minimamente invasiva, finora applicata principalmente per la rigenerazione di difetti verticali. Grazie alle viti di osteosintesi, è possibile evitare il collasso della membrana a causa della pressione del lembo, garantendo così uno spazio stabile per la rigenerazione. L'augmentazione può ora avvenire con un KEM particolato. Per coprire l'augmentato e la vite di osteosintesi, viene utilizzata una membrana barriera.
L'autore utilizza sia le cosiddette viti a ombrello che viti di osteosintesi con una testa larga e piatta, per garantire la stabilizzazione della membrana e per evitare una perforazione della membrana e del lembo sovrastante. Tuttavia, esiste fondamentalmente ancora il rischio di destabilizzazione delle particelle del graft, in particolare con l'uso di una membrana di collagene a rapida riassorbimento. Questo porterebbe a un aumento della pressione dei tessuti molli sulla vite di osteosintesi, che nel tempo perforerebbe la gengiva, causando così una perdita di volume. Per questo motivo, viene utilizzato acido ialuronico reticolato, che serve sia per mescolare il KEM che per la "impregnazione" della membrana.
Augmentazione con Sticky Bone
L'autore utilizza un biomateriale KEM a lento assorbimento per garantire una situazione di volume stabile dell'innesto. Invece dello standard di trattamento bovino DBBM, viene utilizzato un materiale sostitutivo osseo porcino (SMARTGRAFT, REGEDENT), che consente anch'esso un'alta stabilità di volume dell'innesto, ma si integra meglio nel nuovo osso rispetto al materiale sostitutivo osseo bovino.
Mescolando il minerale osseo porcino con acido ialuronico reticolato (xHyA – hyaDENT BG, REGE-DENT), si ottiene una pasta modellabile che migliora notevolmente la stabilità posizionale delle particelle ossee. Ulteriori vantaggi dell'acido ialuronico, che mostra un effetto positivo in tutte le fasi di guarigione delle ferite, vanno dalla riduzione del gonfiore nella fase iniziale, alla rapida rivascolarizzazione, fino a un tempo di integrazione significativamente più breve e a una migliore integrazione ossea del KEM.
È inoltre noto che l'acido ialuronico reticolato rallenta il profilo di degradazione delle membrane di collagene native. Grazie al prolungato tempo di permanenza della membrana, l'innesto e le viti di osteosintesi sono protetti più a lungo dai tessuti molli infiltranti.
Il grande potenziale dell'acido ialuronico reticolato nella GBR è stato dimostrato in uno studio clinico recentemente pubblicato, in cui un'augmentazione laterale nella mandibola è stata eseguita utilizzando un protocollo GBR classico con DBBM e una membrana di collagene nativo, oppure con una combinazione di DBBM/membrana e acido ialuronico reticolato. Dopo sei mesi, il gruppo xHyA ha mostrato un guadagno di volume significativamente migliore (8 mm di guadagno in larghezza contro 4 mm). Un'analisi della struttura ossea ha mostrato nel gruppo xHyA una quantità significativamente maggiore di nuovo osso formato e significativamente meno particelle residue del KEM avitale.
Rapporto di caso
La paziente di 85 anni si è presentata per un ascesso parodontalmente pronunciato nella regione 14/15. Sia clinicamente che radiologicamente si è evidenziata una distruzione parodontale molto avanzata, che ha portato all'estrazione dei denti. All'inizio, siamo stati piuttosto cauti riguardo al desiderio della paziente di avere una protesi fissa a causa della massiccia infiammazione clinica e dell'avanzo molto avanzato di riassorbimento osseo. Inoltre, si è evidenziata anche una significativa perdita di volume nella zona anteriore della mascella superiore (Fig. 1–4).
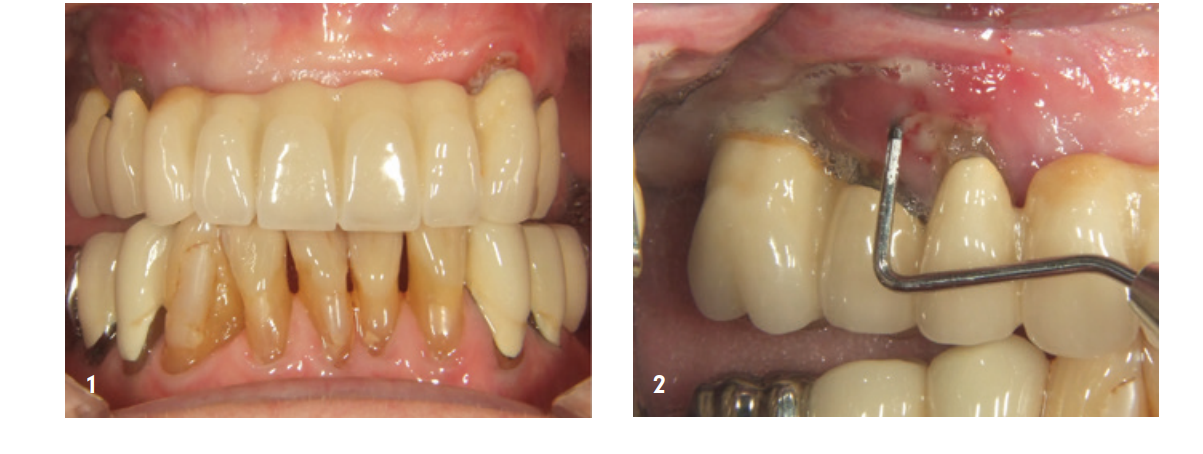
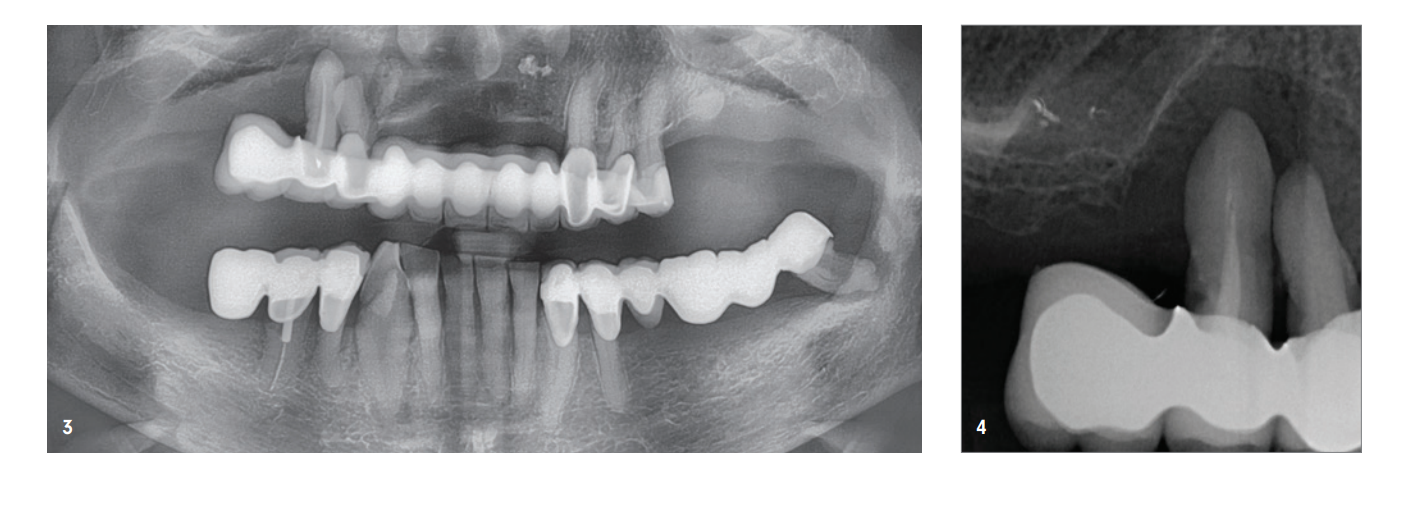
In una prima seduta sono stati estratti i denti 14 e 15 non recuperabili e la paziente è stata convocata quattro settimane dopo, dopo la guarigione dei tessuti molli, per l'intervento di aumento.
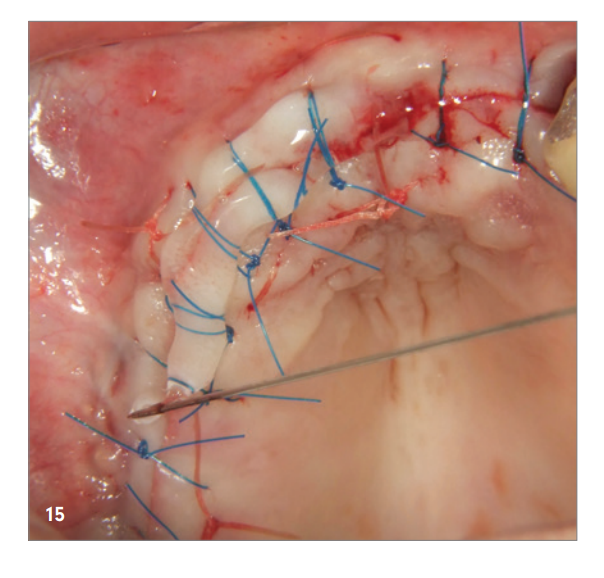
Dopo l'anestesia locale, è stata effettuata un'incisione crestale e la preparazione di un lembo mucoperiostale. Si evidenzia una marcata atrofia ossea sotto forma di una sottile lamella ossea nella zona anteriore e un difetto osseo particolarmente pronunciato nella zona posteriore e del seno di Q1 (Fig. 5). Per ottenere un'adeguata disponibilità ossea per la protesi pianificata supportata da quattro impianti, si dovrebbe eseguire un sollevamento del seno e un'augmentazione laterale sotto forma di GBR con membrana barriera e KEM. A tal fine, è stato mescolato un KEM porcino con un profilo di riassorbimento lento (SMARTGRAFT, REGEDENT) con acido ialuronico reticolato (hyaDENT BG, REGEDENT) per ottenere un'augmentazione più precisa e una migliore stabilità della posizione. Per ottenere ulteriore stabilità per l'area aumentata e sostenere la membrana di collagene, sono stati inseriti diversi Tenting Screws (USTOMED, lunghezza 8 mm, Ø 1,4 mm) (Fig. 6).
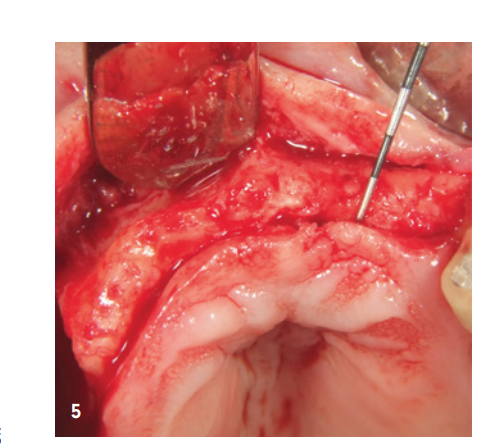
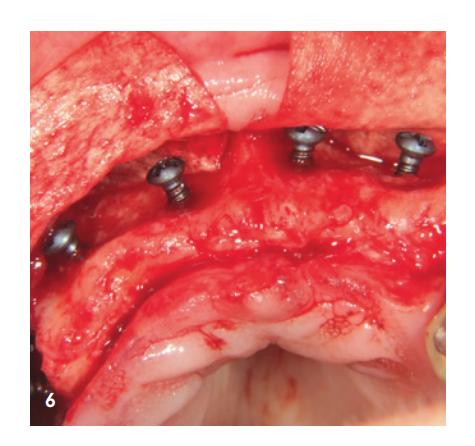
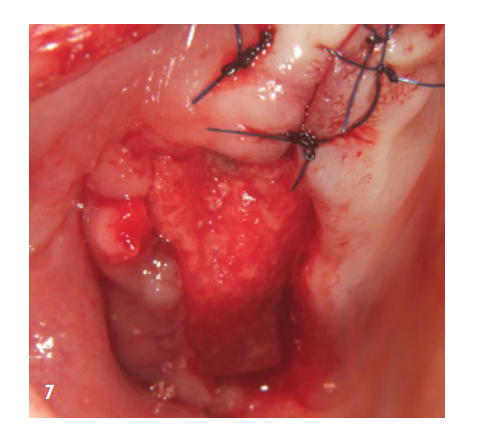
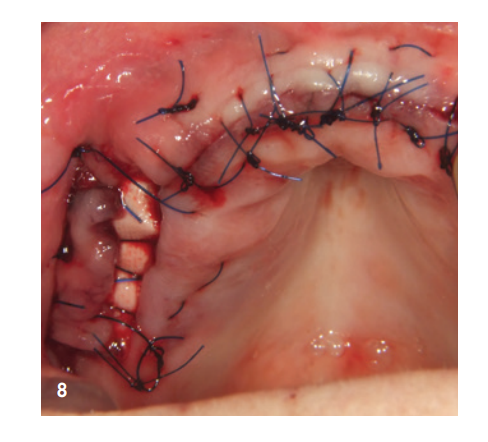
La zona anteriore è stata riempita con il minerale osseo suino stabilizzato xHyA, coperta con una membrana di collagene nativo (SMARTBRANE, REGEDENT) e chiusa con punti a materasso orizzontali in combinazione con punti a singolo nodo, per realizzare una chiusura della ferita il più priva di tensione possibile (Fig. 7). A causa della limitata disponibilità di tessuti molli nella zona posteriore di Q1, non si desiderava una chiusura completa della ferita, per generare tessuto cheratinizzato attraverso la granulazione aperta, la seconda fase della guarigione della ferita. Per questo motivo, dopo il riempimento del seno e l'augmentazione laterale, il difetto è stato coperto con una membrana a lungo termine stabilizzata con zucchero (OSSIX Plus, REGEDENT). La membrana non è stata completamente coperta ed è stata fissata con punti a materasso profondi, per garantire una stabilità di posizione adeguata (Fig. 8).
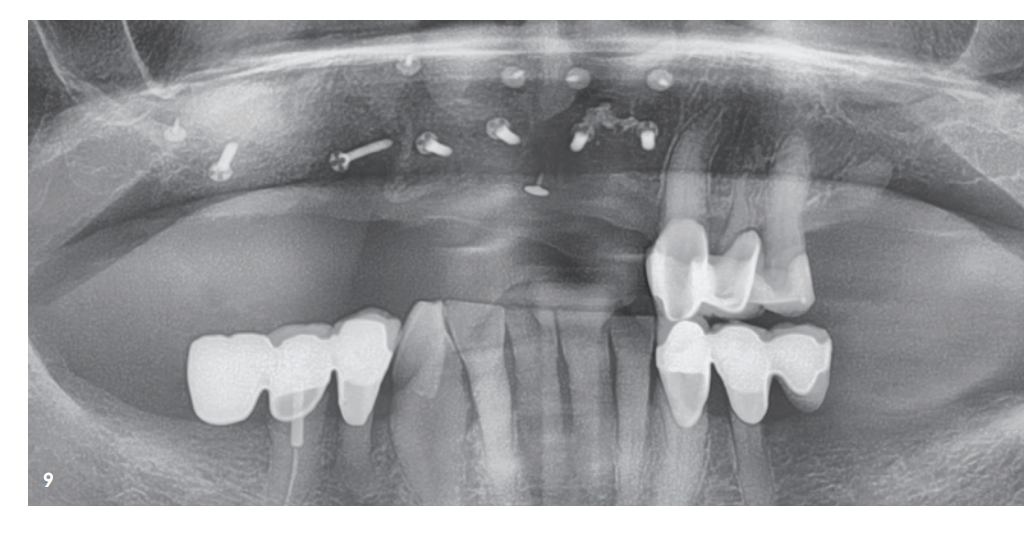
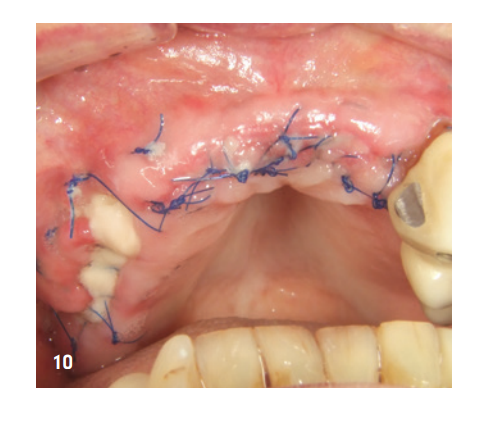
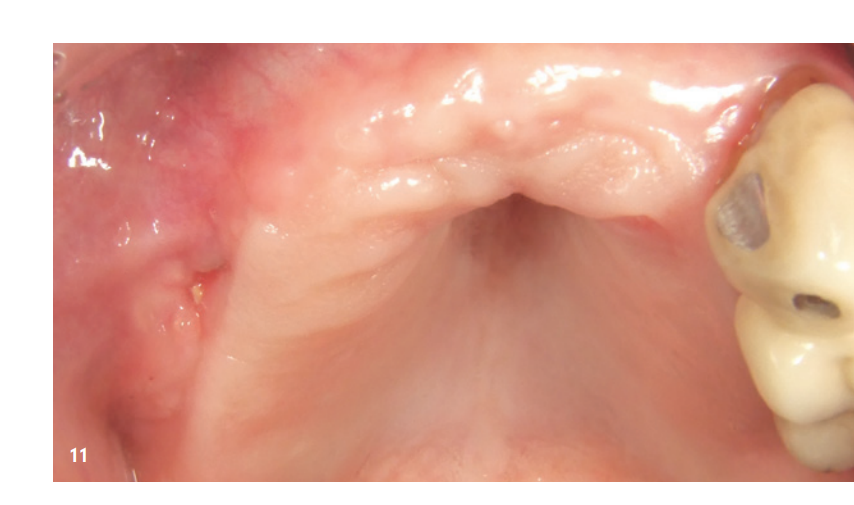
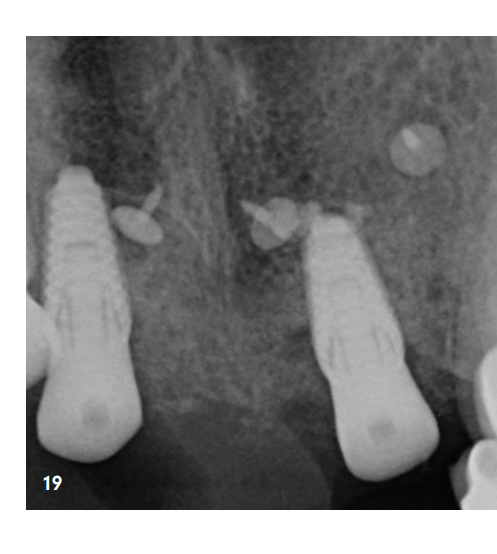
La figura 9 mostra la radiografia immediatamente dopo l'aumento. Il paziente è stato informato post-operatoriamente ed è stato protetto sia con antibiotici che con analgesici. Il collutorio antisettico viene consigliato nel nostro studio solo a partire dal terzo giorno post-operatorio, per non ridurre l'espressione dei fibroblasti nella fase iniziale di guarigione della ferita. La rimozione dei punti è avvenuta dopo dieci giorni. Si è osservata una buona guarigione precoce della ferita, anche nella zona della membrana esposta, che era già parzialmente coperta da epitelizzazione secondaria (Fig. 10). La fase di guarigione successiva è proseguita senza complicazioni. Dopo quattro settimane post-operatorie si è presentata una gengiva non irritata e la zona posteriore precedentemente esposta di Q1 era completamente chiusa (Fig. 11).
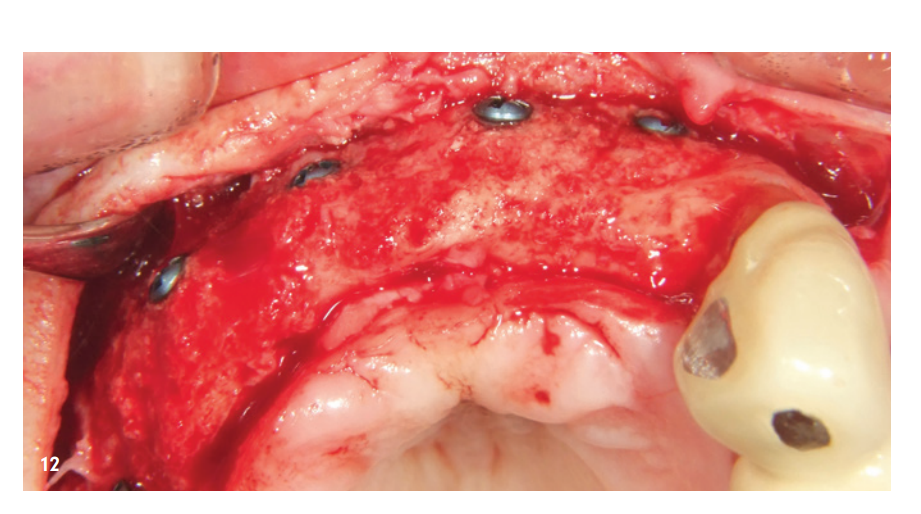
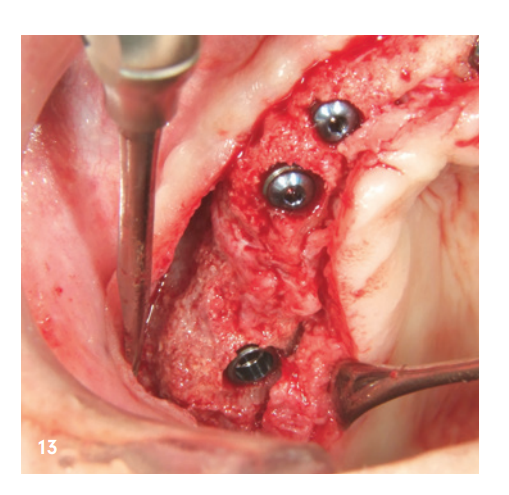
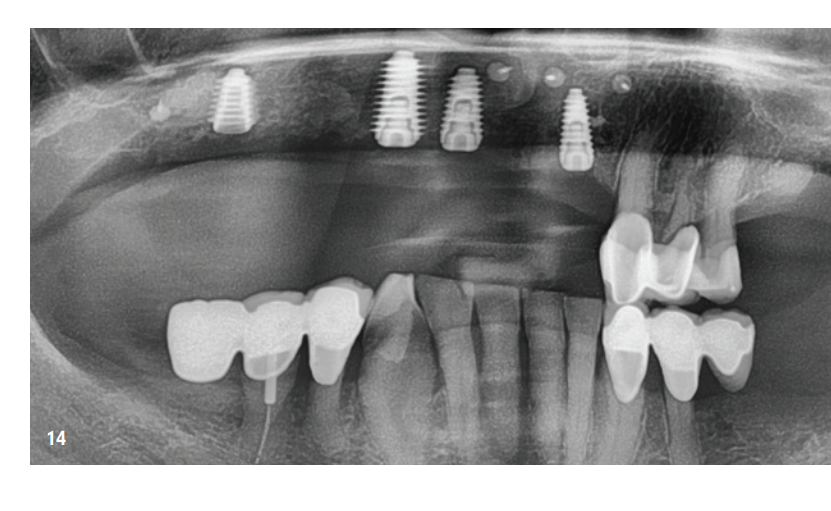
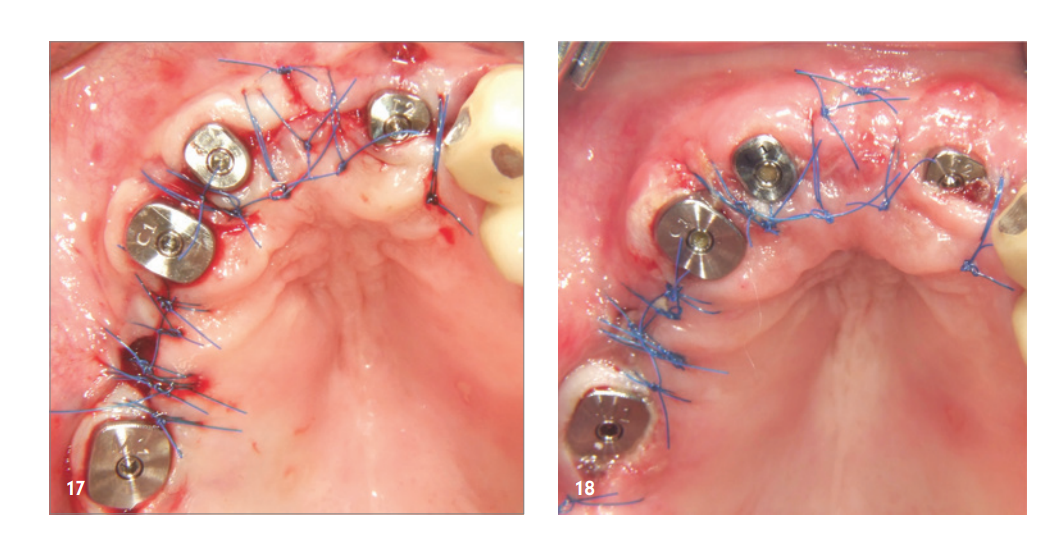
Il reentry è avvenuto sei mesi dopo l'innesto osseo. Dopo la formazione di un lembo mucoperiostale, si è osservato un alveolo mascellare eccellentemente consolidato senza segni di riassorbimento dell'innesto. Il volume era completamente mantenuto fino alle teste delle viti (Fig. 12). Le viti sono state rimosse senza problemi e l'inserimento di quattro impianti (MegaGen AnyRidge) è stato possibile grazie all'adeguata disponibilità ossea in posizione corretta (Fig. 13–15). Un'analisi istologica di un campione osseo prelevato prima dell'impianto ha mostrato una struttura ossea molto buona, caratterizzata da un'alta percentuale di tessuto mineralizzato, principalmente da nuovo osso (blu) e solo pochi resti di KEM (rosso; Fig. 16).

Il decorso della guarigione così come la successiva assistenza si sono rivelati senza particolari problemi (Fig. 17–19). La figura 20 mostra la situazione clinica dopo l'inserimento della restaurazione finale.
Riassunto
Attraverso la stabilizzazione delle particelle ossee con acido ialuronico reticolato e il supporto della membrana di collagene con diverse viti di sostegno, è possibile ricostruire anche aumentazioni complesse e grandi situazioni di difetto utilizzando la tecnica GBR. In questo modo, ai nostri pazienti si può risparmiare un prelievo osseo aggiuntivo o l'uso di innesti allogenici (blocchi o placche ossee).
I vantaggi di questa tecnica risiedono in particolare nella stabilità volumetrica dell'area aumentata e in una integrazione significativamente migliore delle particelle di innesto a lento assorbimento grazie all'acido ialuronico reticolato. Inoltre, la riduzione del gonfiore e la favorevole guarigione dei tessuti duri e molli riducono la morbidità dei pazienti e il rischio postoperatorio.