Cirugía de la maloclusión clase III: ¿cuándo hacer sólo cirugía mandibular?
Anamnesis
El paciente de 26 años de edad acudió a consulta por tratamiento quirúrgico de su deformidad mandibular. El paciente aquejaba una mandíbula grande y molestias en la articulación temporomandibular izquierda.
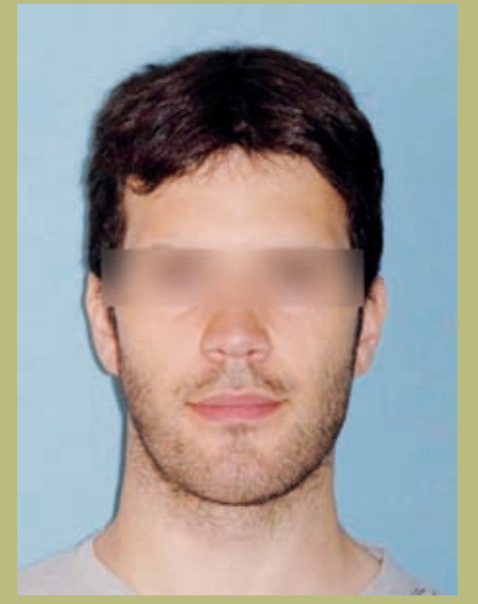
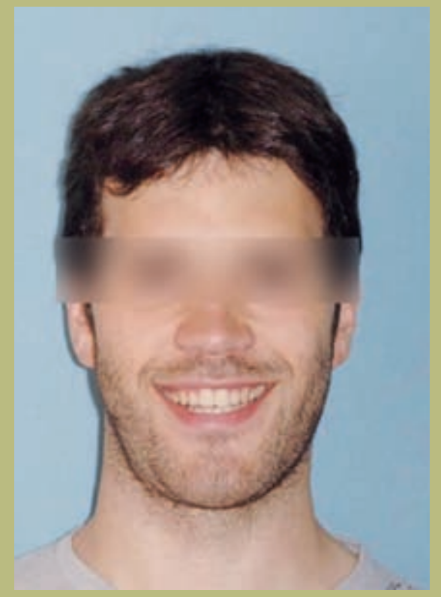
Análisis facial
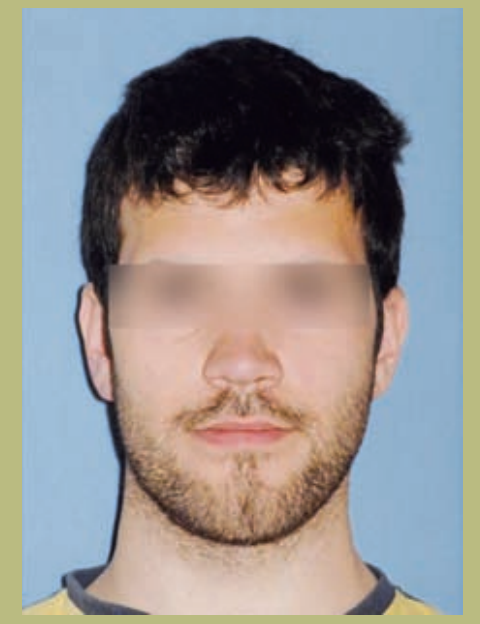
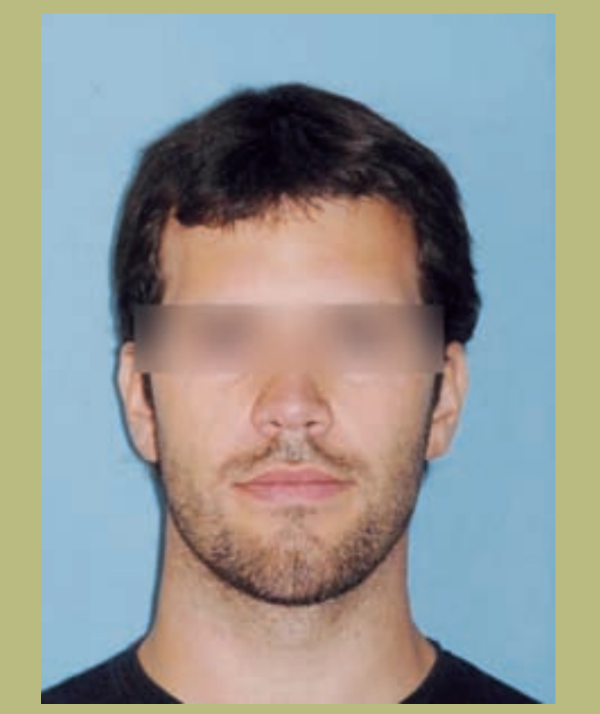
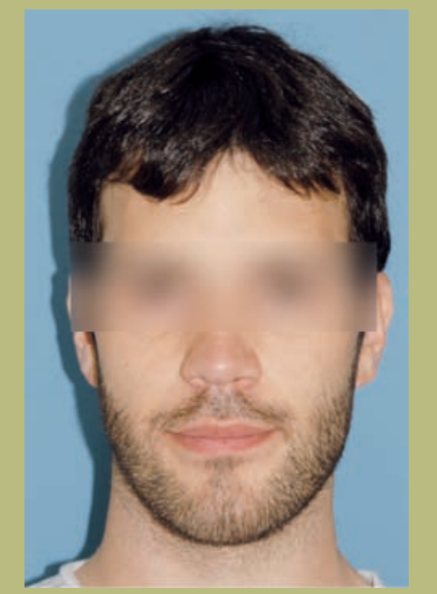
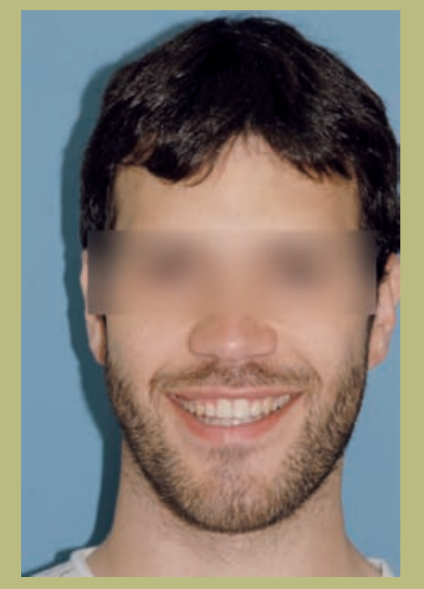
- Frente (figuras 1 y 2)
- Exposición de la esclera leve.
- Anchura bicigomática normal.
- Configuración paranasal plana (hipoplasia zonas paranasales).
- Las narinas y la distancia interalar están ensanchadas.
- Leve asimetría mandibular.
- Cara larga y con una sensación de aumento vertical del mentón.
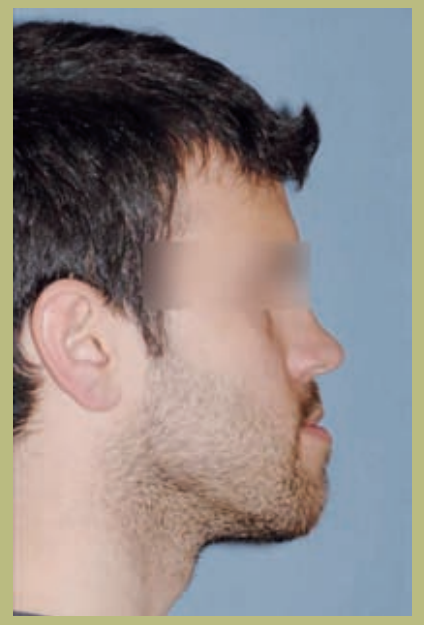
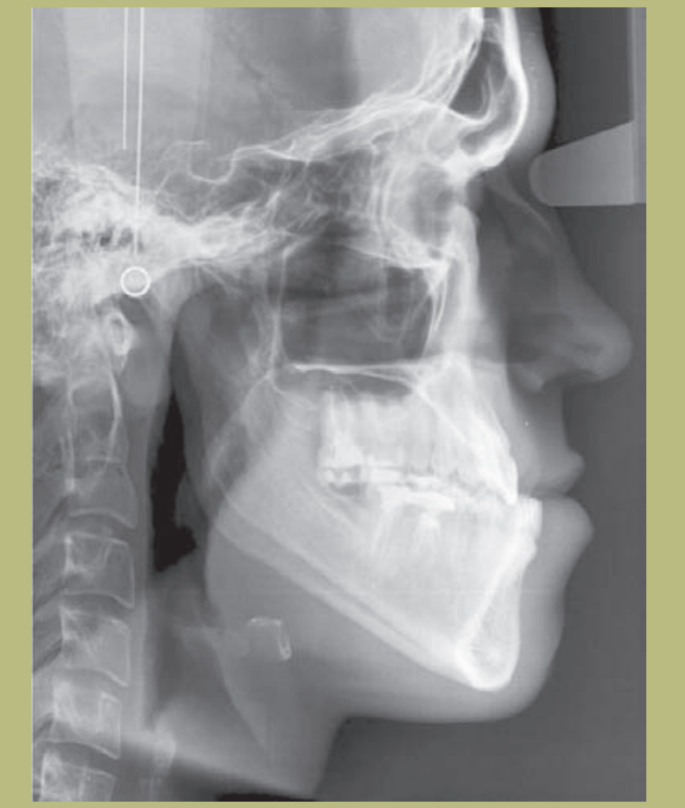
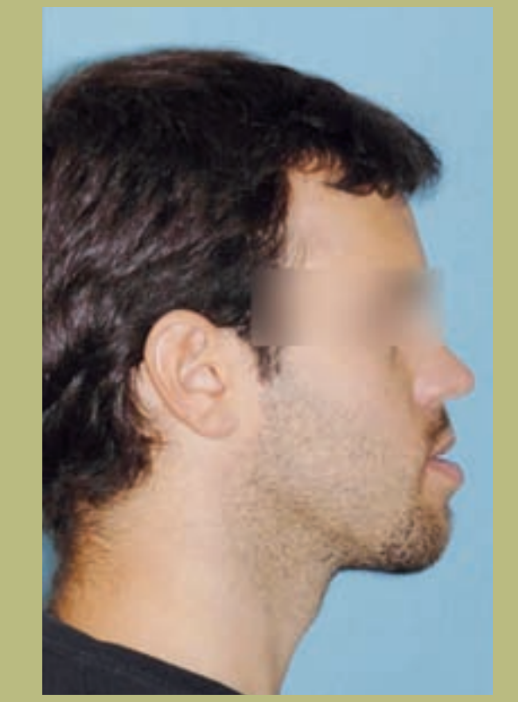
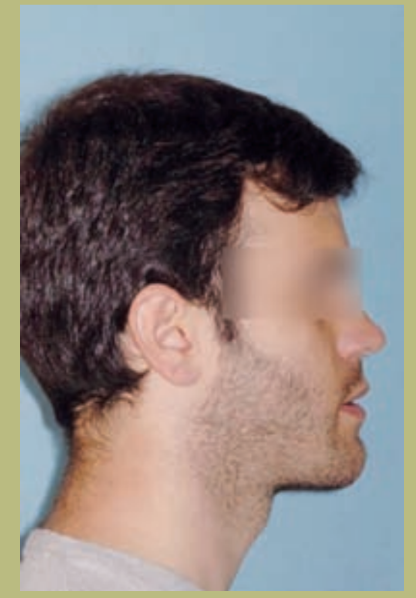
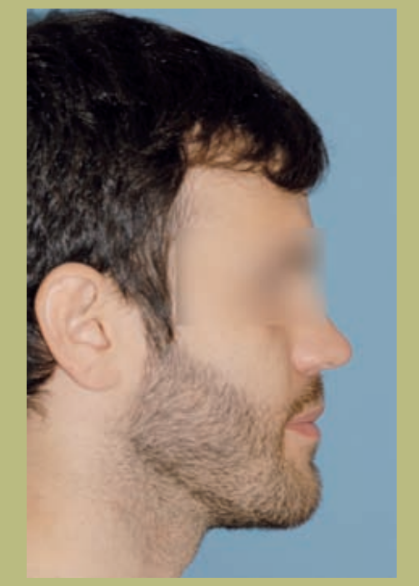
Perfil (figura 3)
- Proyección reborde infraorbitario disminuido.
- Configuración de la mejilla plana.
- Configuración paranasal plana.
- Tamaño de la nariz normal con ángulo naso-labial ligeramente aumentado.
- Longitud cervico-mental aumentada.
- Ángulo cervico-mental normal.
- Surco mento-labial disminuido.
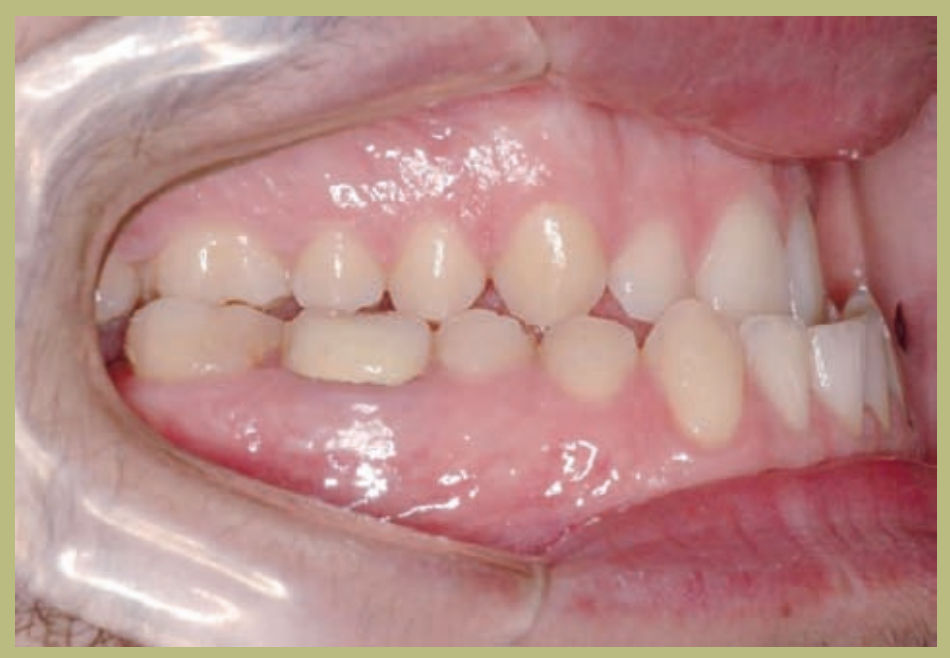
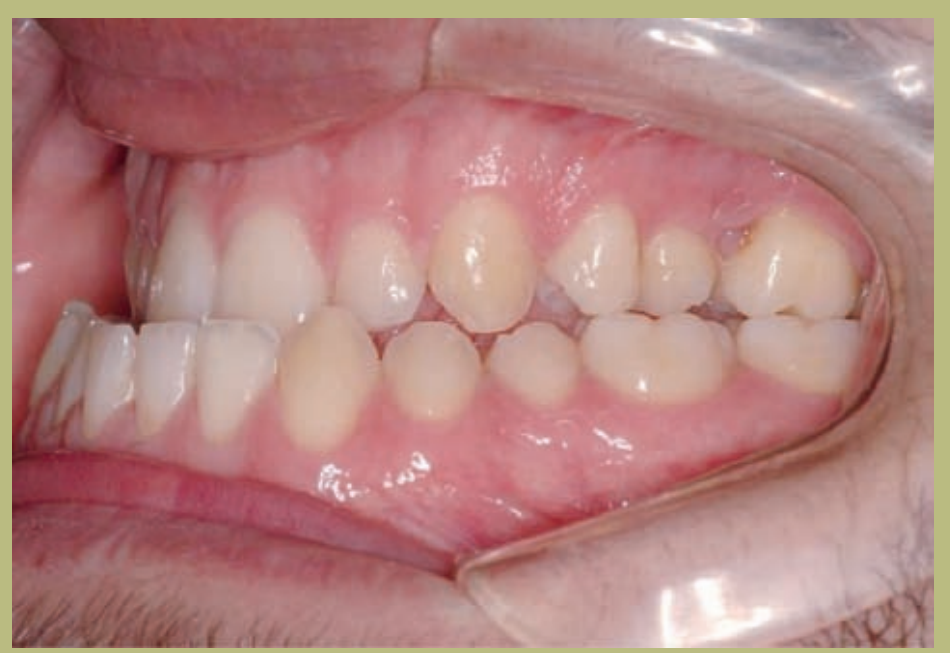
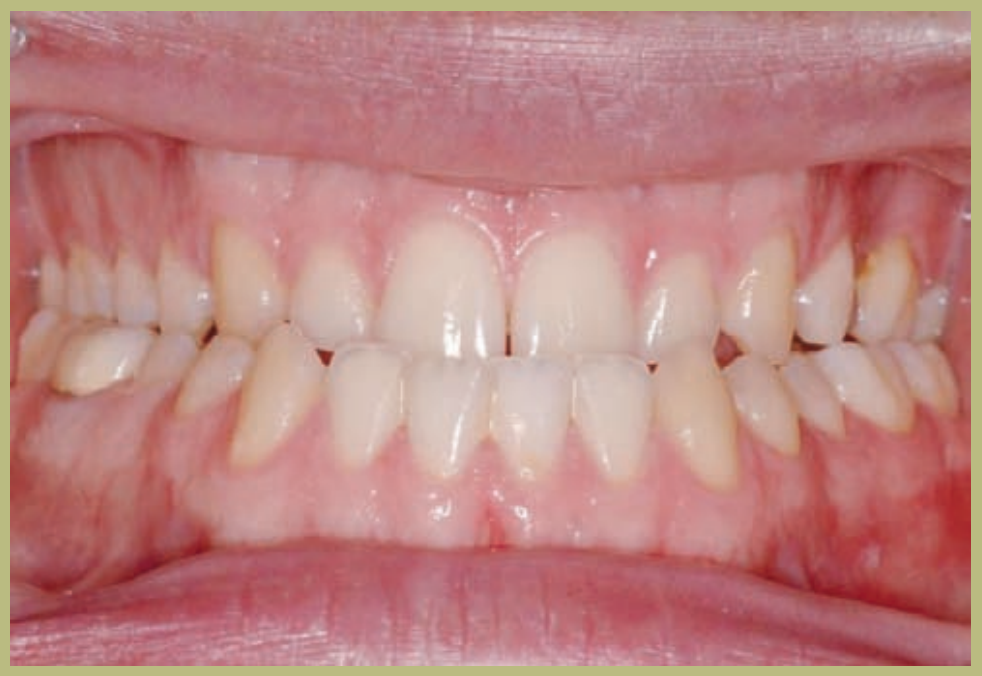
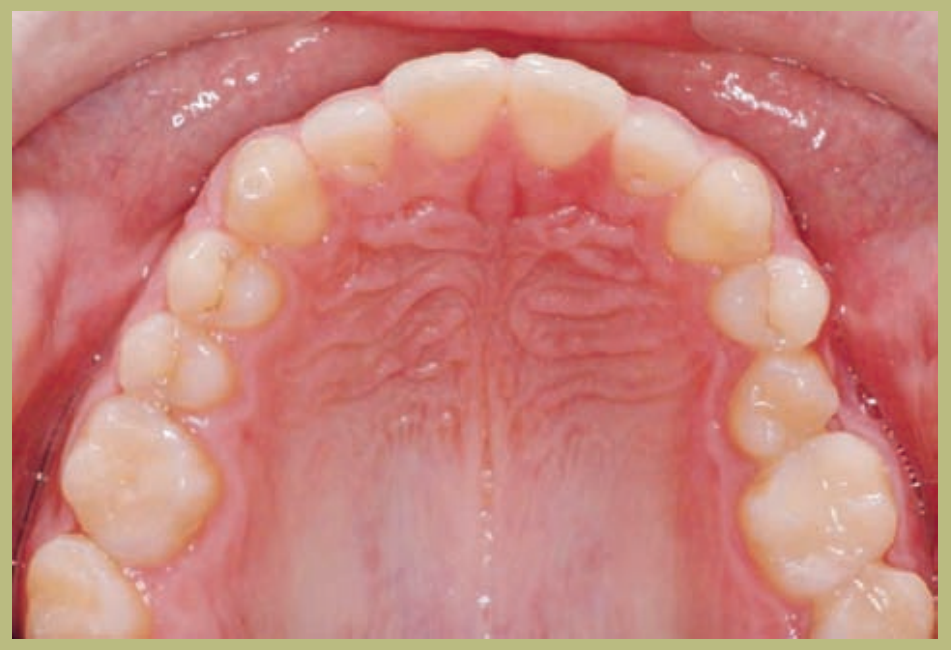
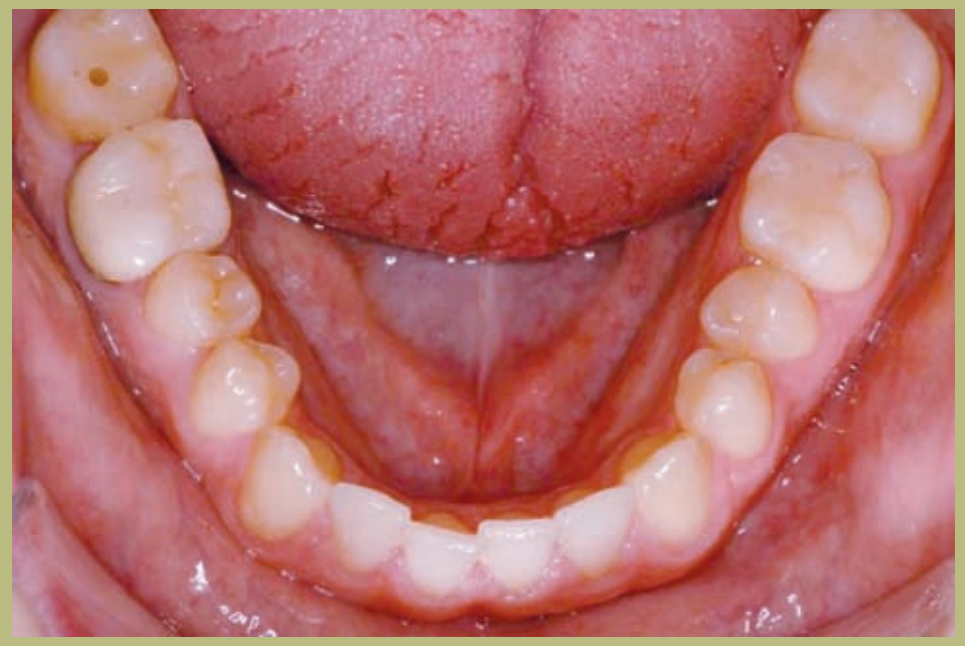
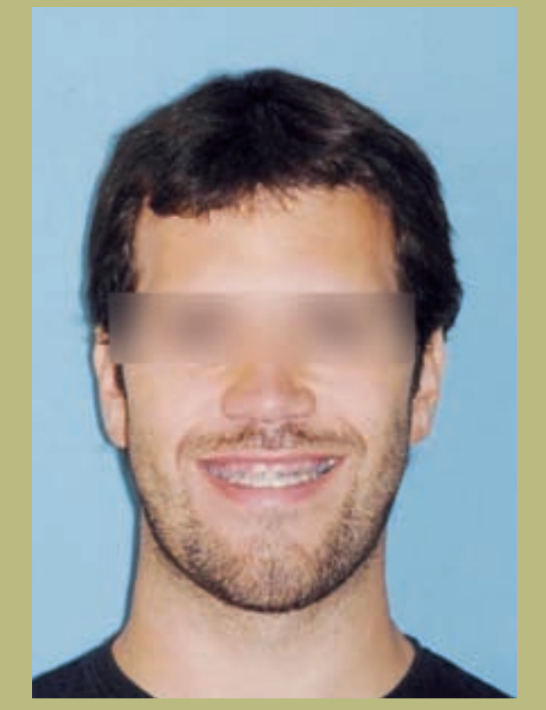
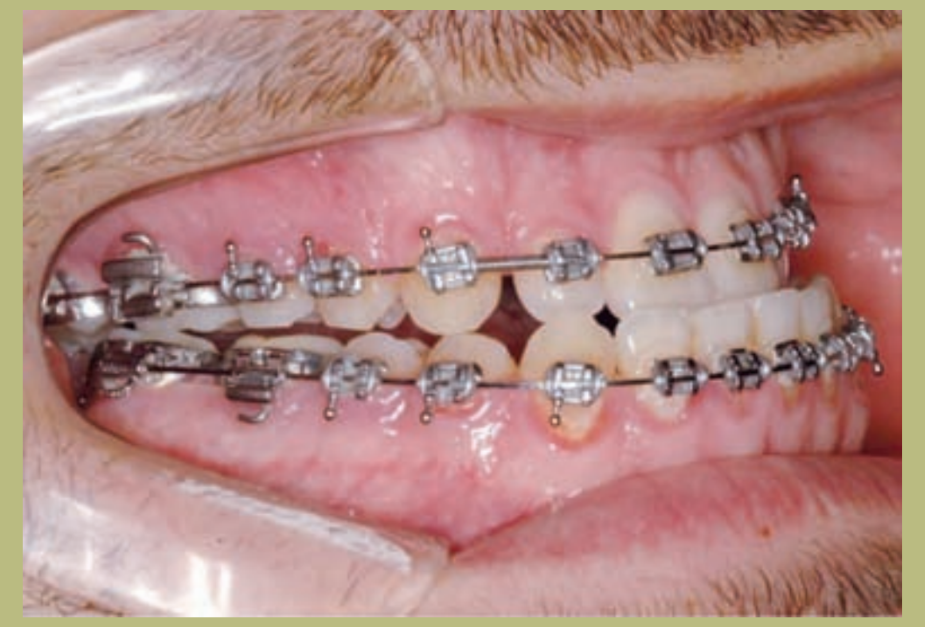
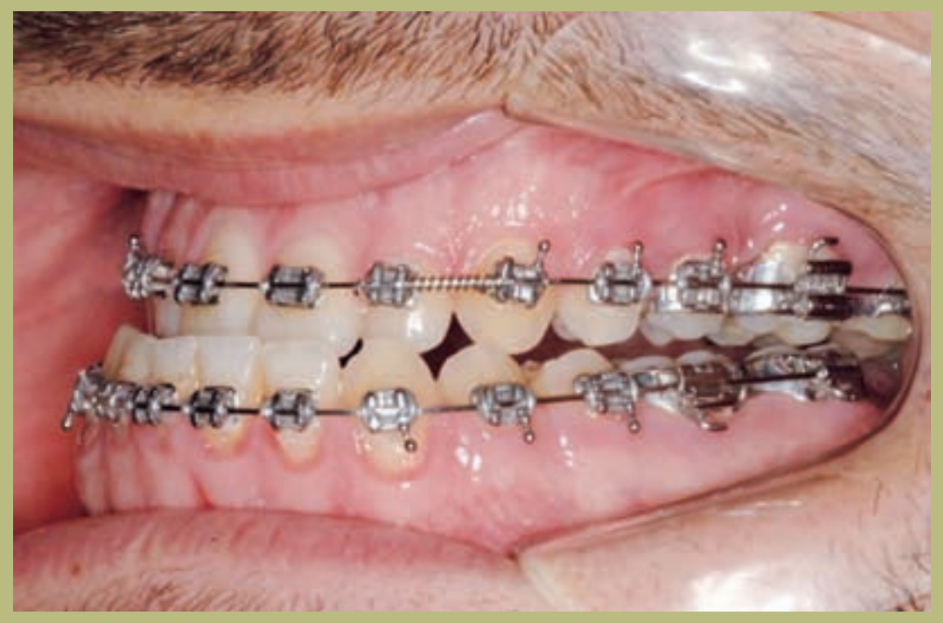
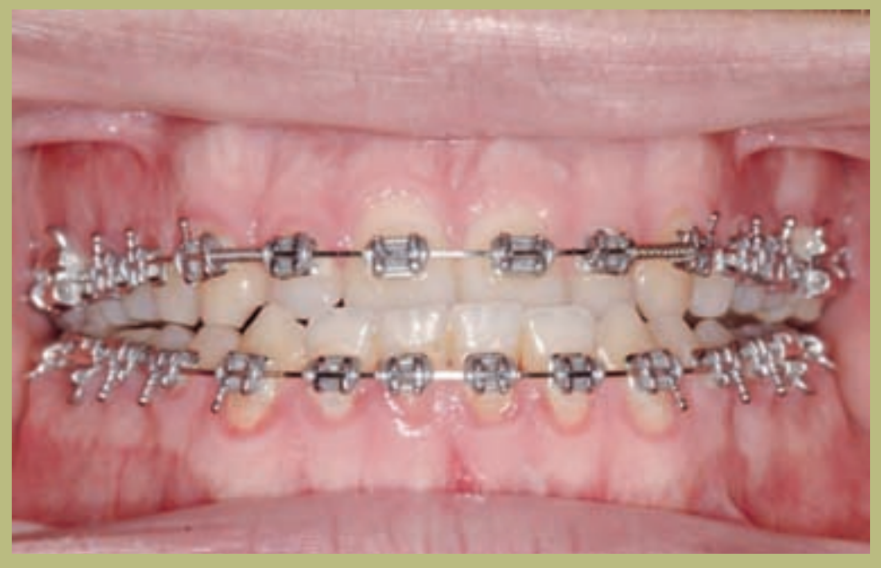
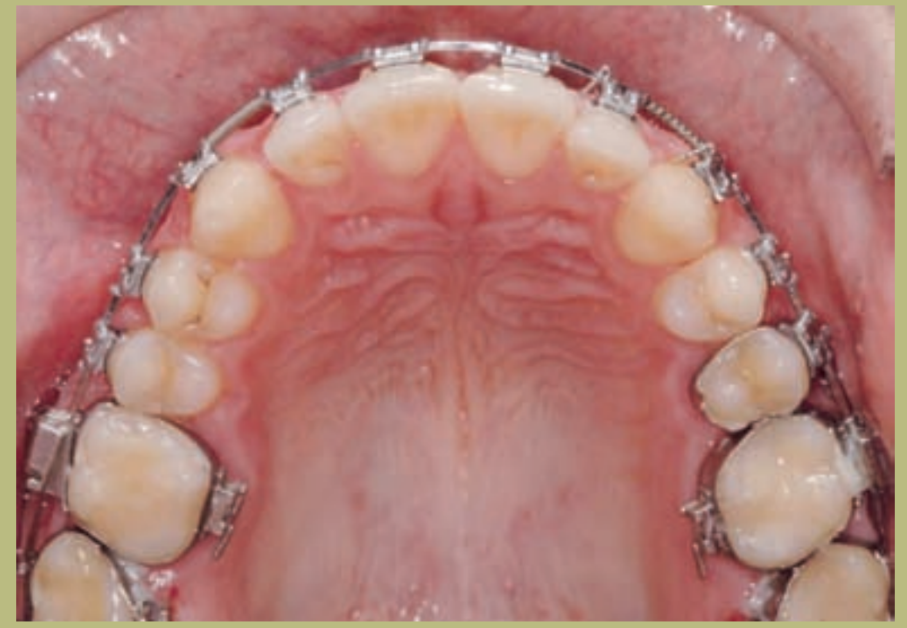
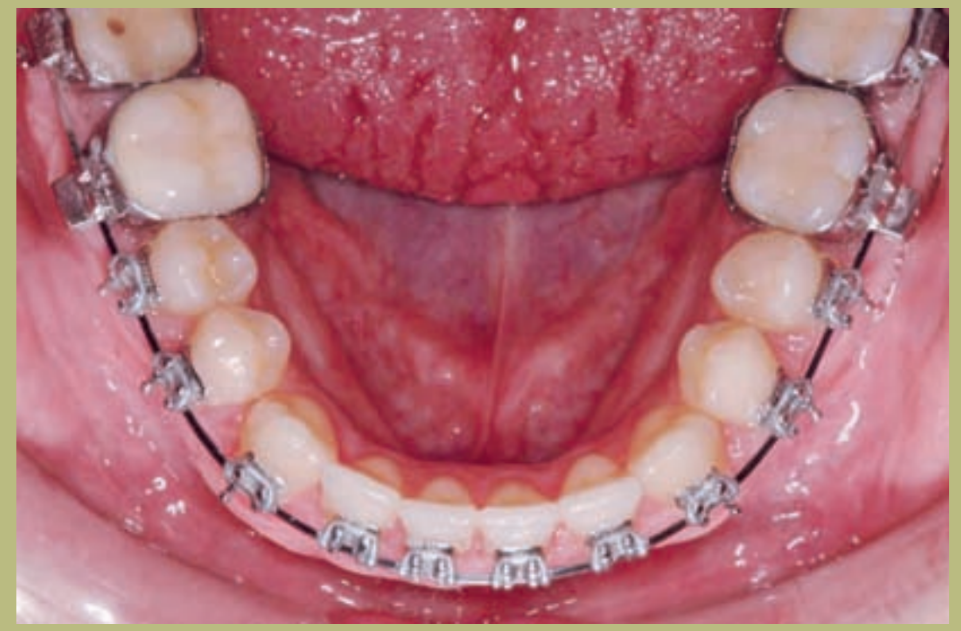
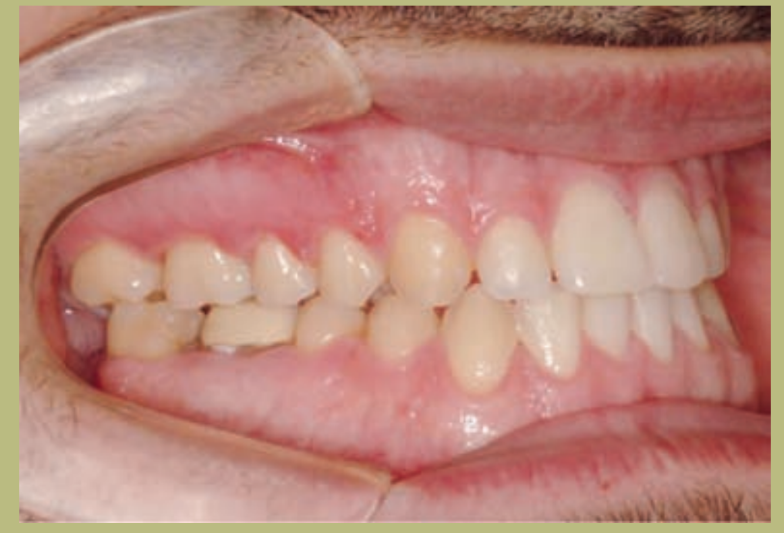
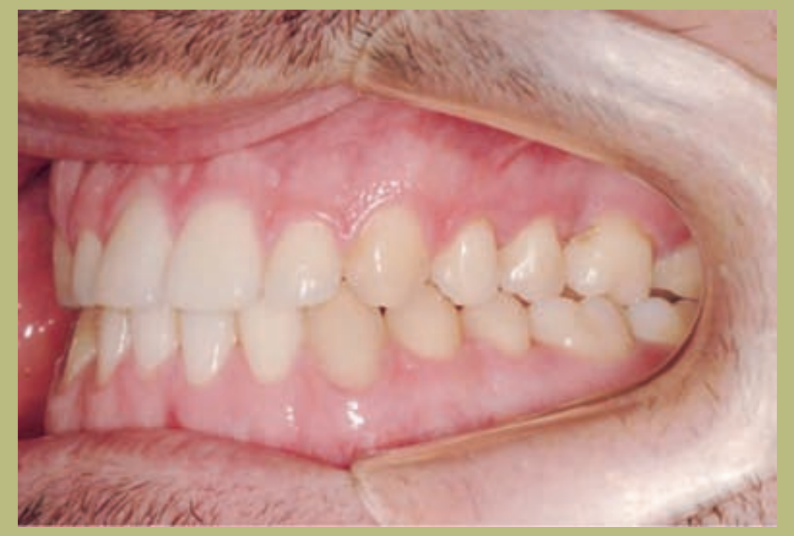
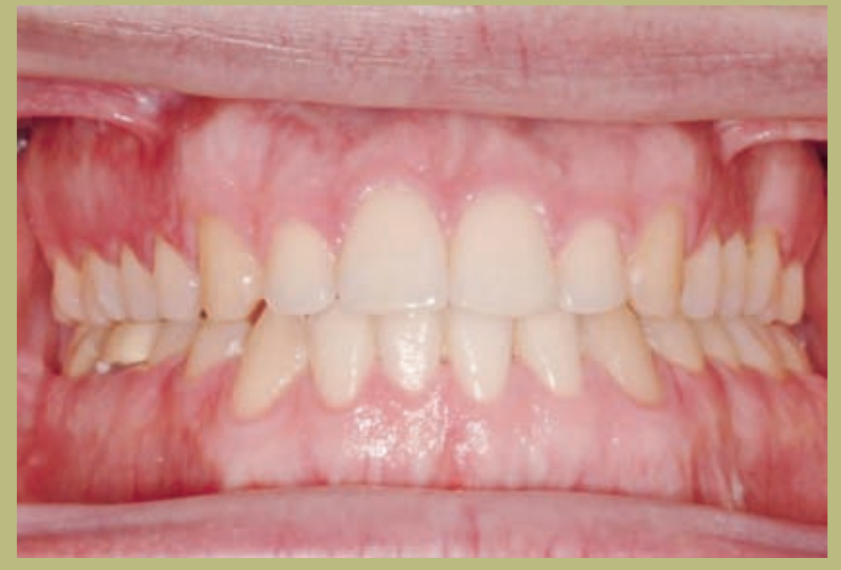
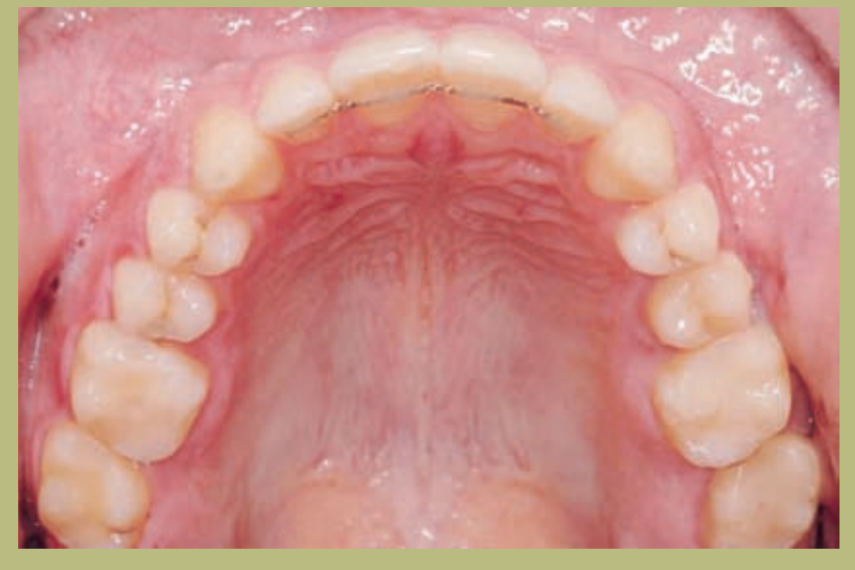
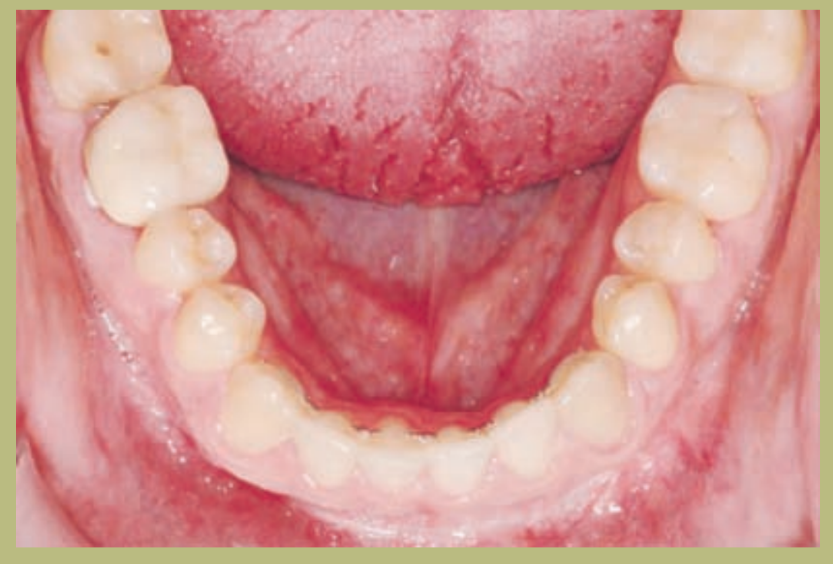
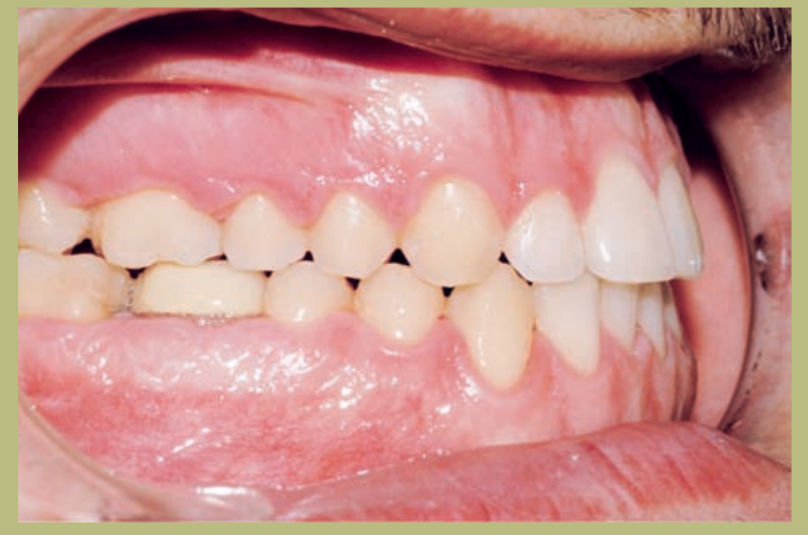
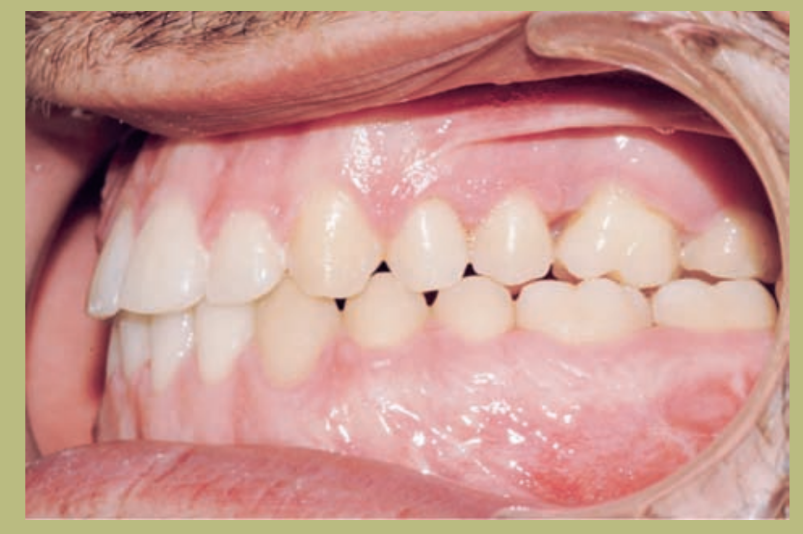
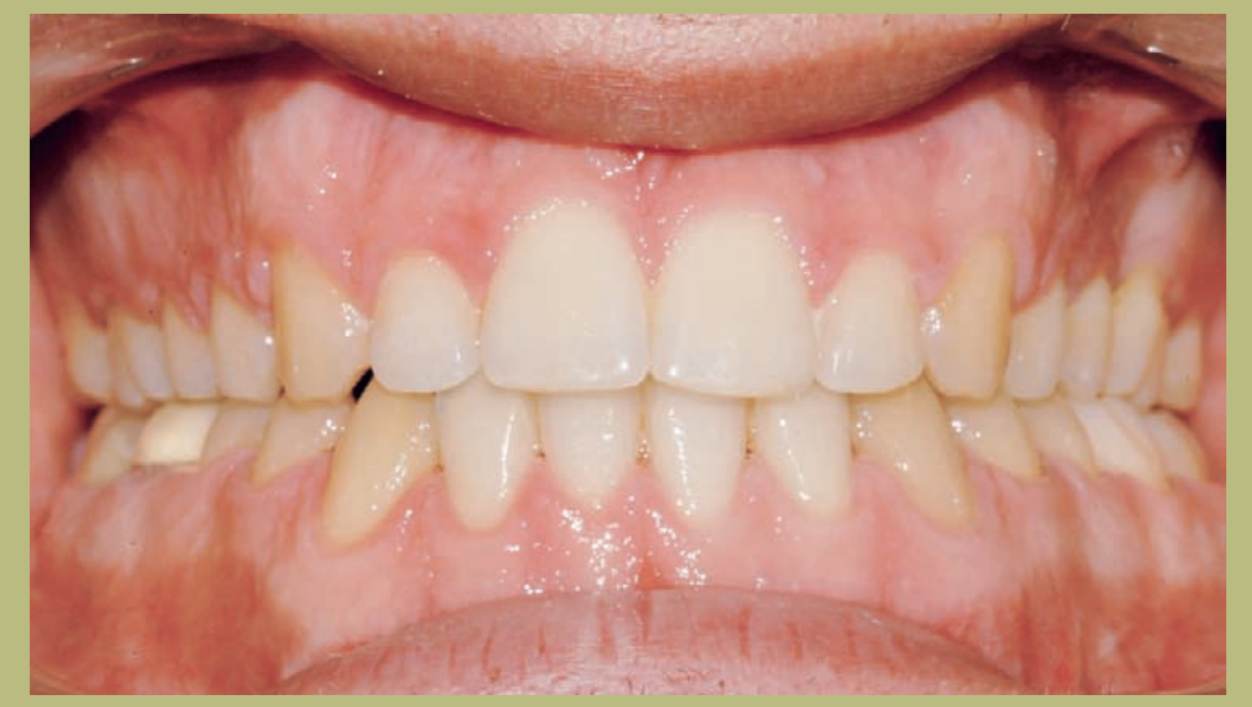
Análisis intraoral (figuras 4–8)
- Clase III molar y canina completa derecha e izquierda.
- Mordida cruzada anterior con un resalte de -7 mm.
- Sobremordida 2 mm.
- Rotación 16, 26, 25.
- Desviación de la línea media inferior a la derecha de 1,5 mm.
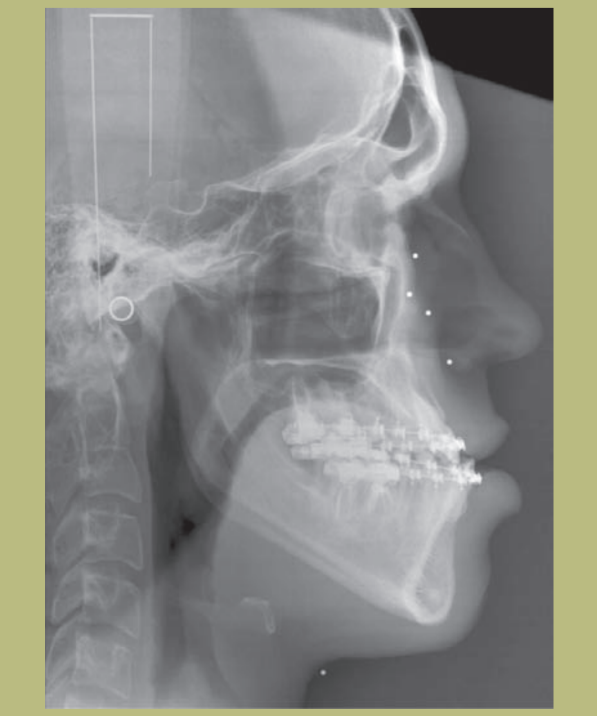
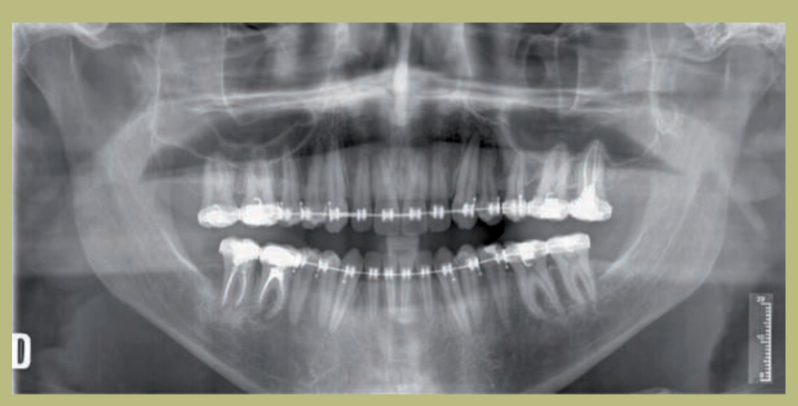
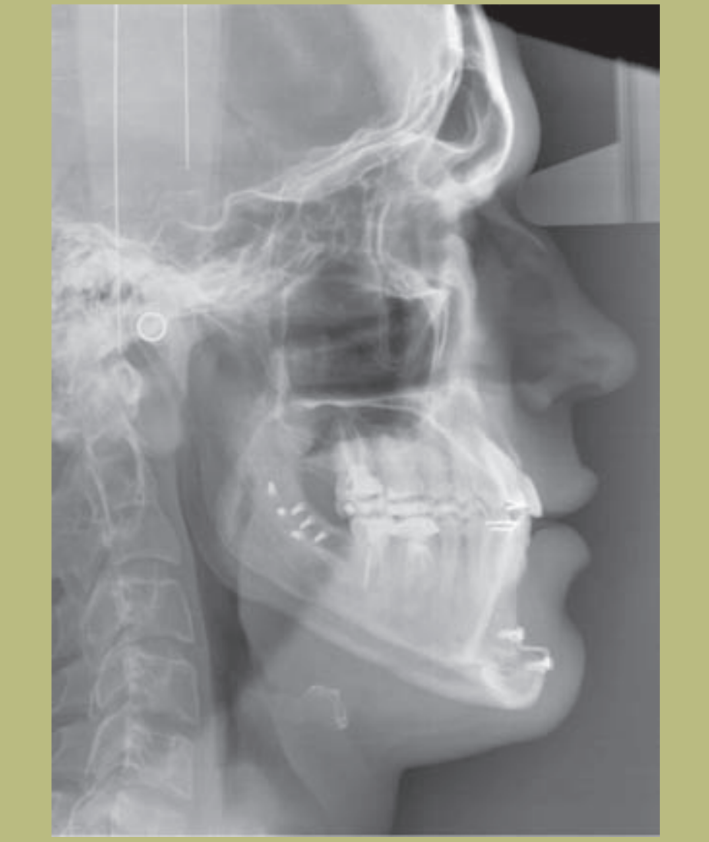
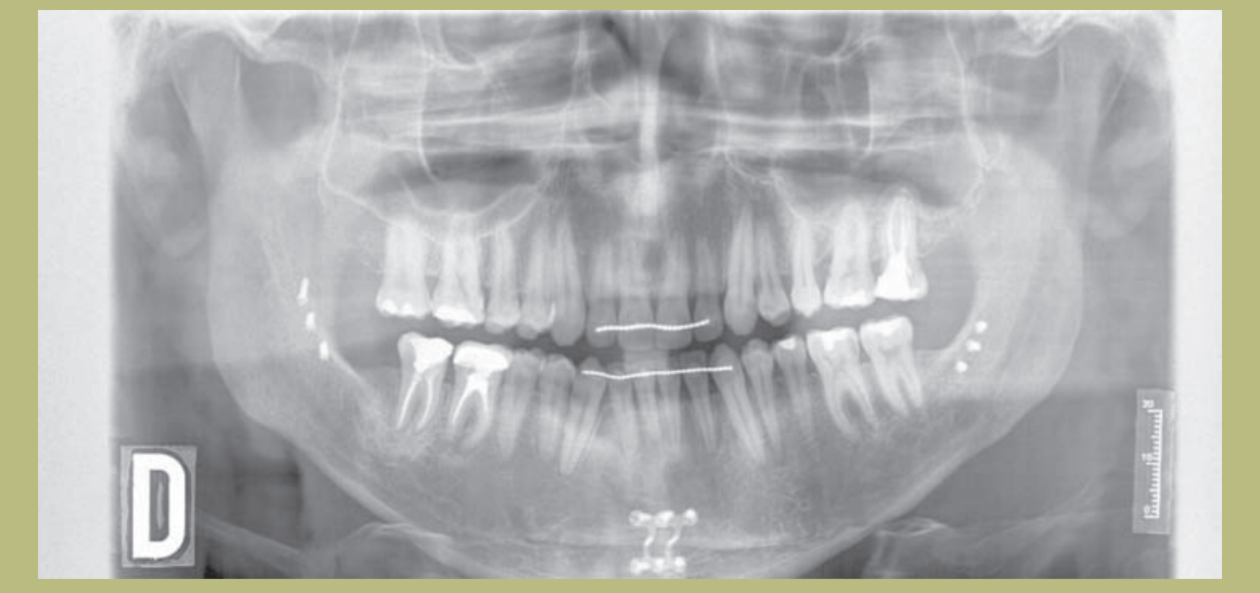
Análisis radiológico (figuras 9–11)
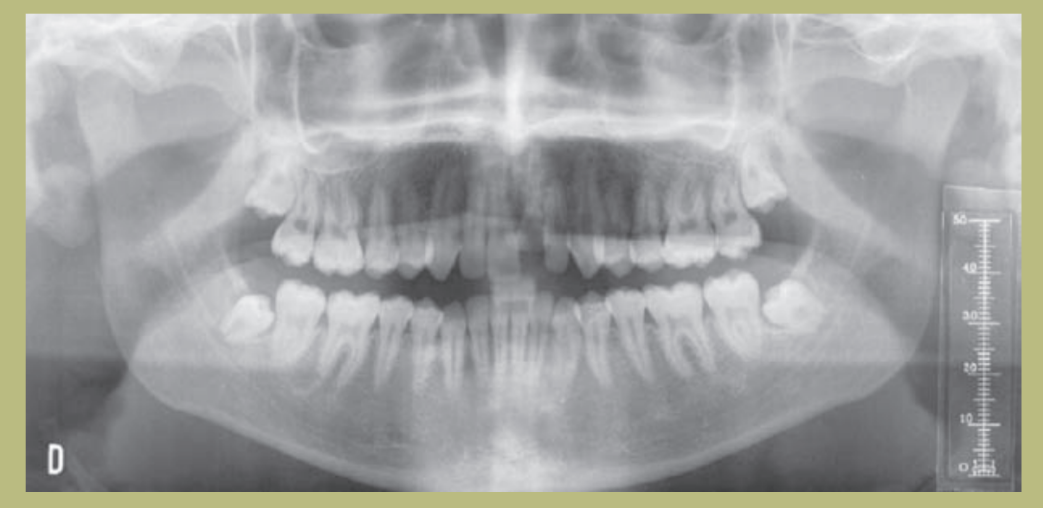
1) Ortopantomografía:
- Defecto óseo angular del 26.
- Extrusión del 17.
2) Cefalometría:
- Clase III esquelética de origen mixto (hipoplasia maxilar e hiperplasia mandibular).
- Incisivos superiores correctamente ubicados sobre sus bases óseas y los inferiores ligeramente lingualizados.
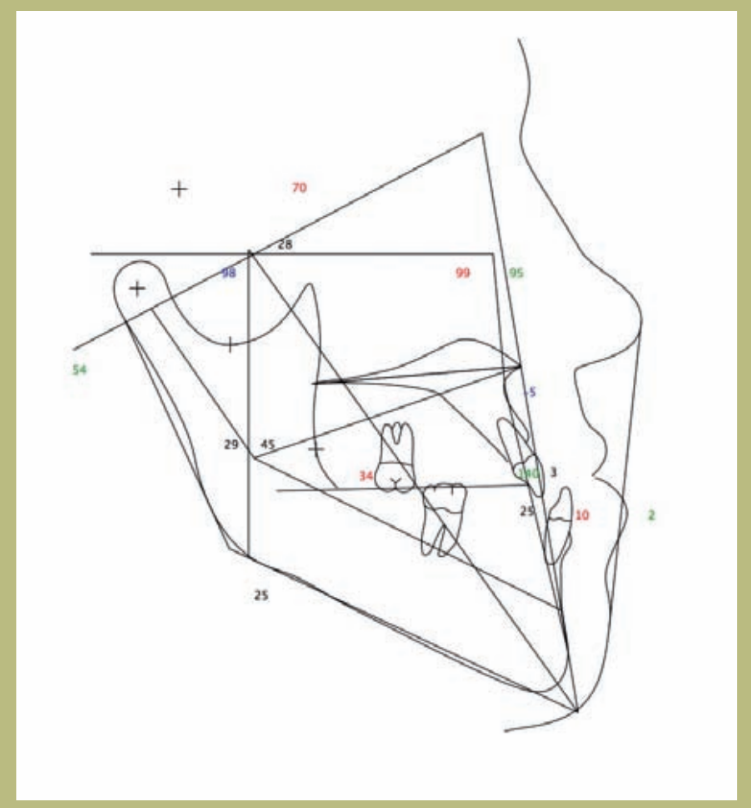
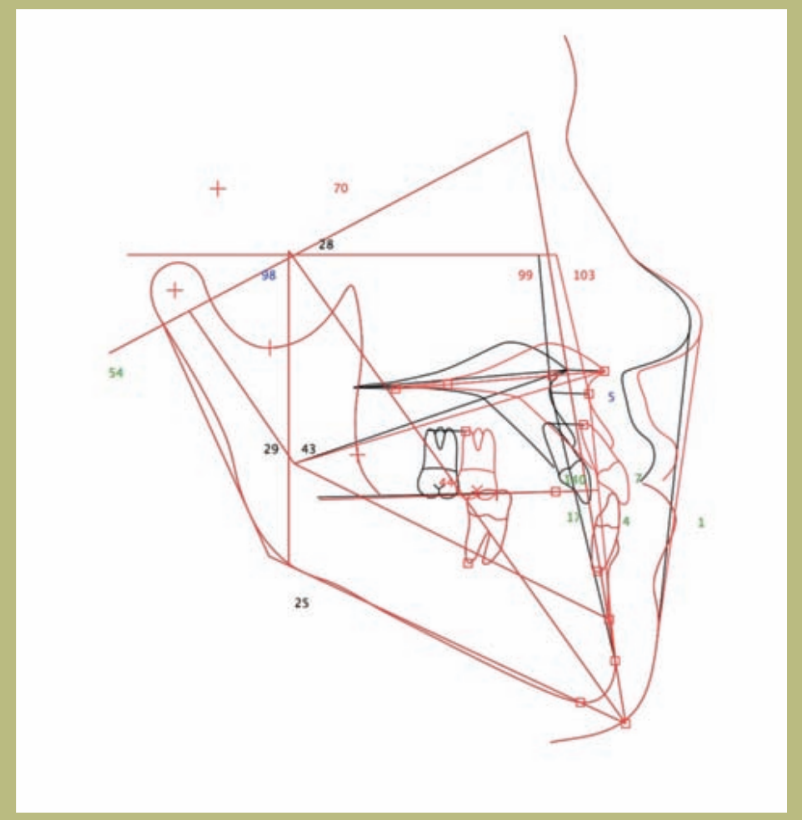
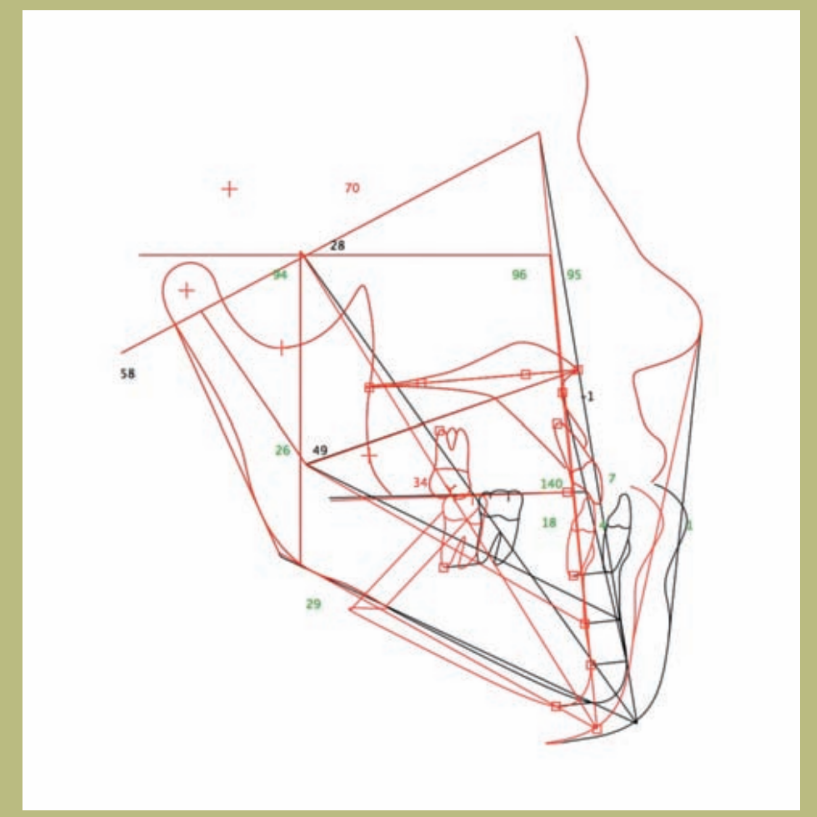
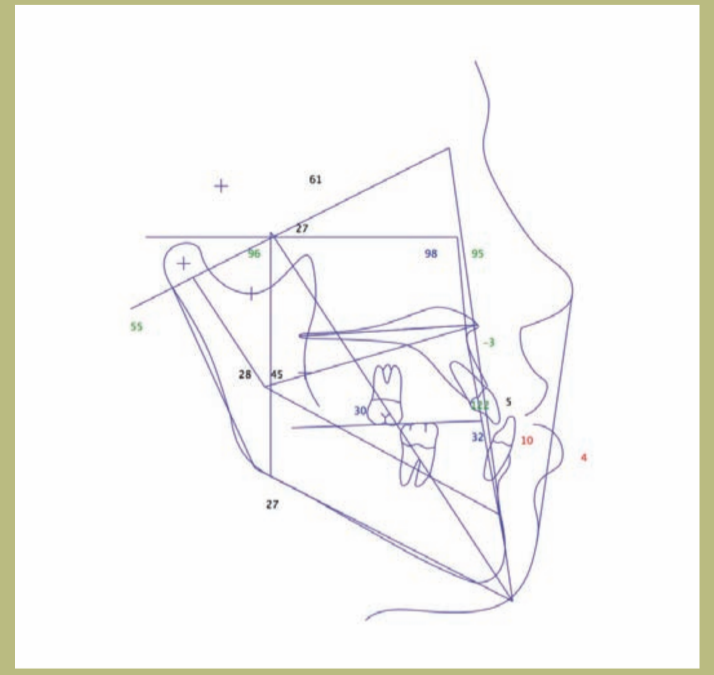
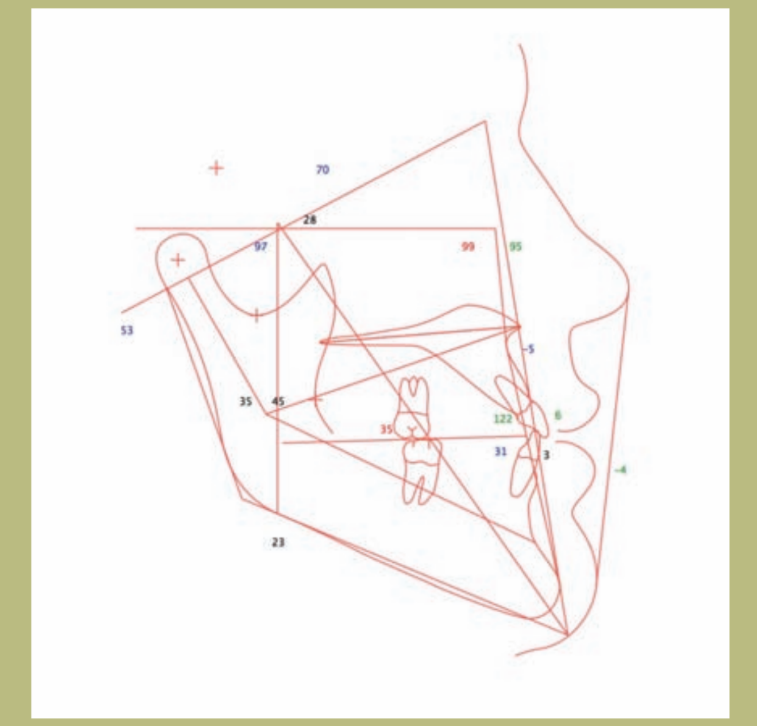
V.T.O. (figuras 12–14)
1) Si se realiza exclusivamente un avance maxilar, aparecen varios problemas potenciales. Por una parte, el avance es muy grande (10 mm) y, por otra, se produciría un efecto muy desfavorable sobre la nariz y su pedestal, que resultaría en un ángulo nasolabial muy abierto (superior a 105 grados), y un ensanchamiento de la base alar difícil de manejar quirúrgicamente; además, disminuiría el espesor del labio superior y aumentaría la exposición de los incisivos superiores. Por último, se produciría un empeoramiento del déficit malar que se podría compensar con la colocación de prótesis malares.
2) Si se acometiese únicamente una retrusión mandibular, se produciría una pérdida de soporte de los tejidos blandos de la mandíbula con la aparición de un ángulo cervico-mental obtuso y papada.
3) Si se combinase la cirugía de retrusión mandibular y mentoplastia, ello permitiría que no se alterase el ángulo cervico-mental y no apareciese papada, con la ventaja añadida de la mejoría del surco mento labial.
Objetivos ortodoncia pre-quirúrgica (figuras 15–25)
1. Mantener la anchura de las arcadas, ya que la mordida cruzada que se observa es debida a la distinta posición sagital del maxilar con respecto a la mandíbula; sin embargo, ésta desaparece al colocar los modelos en clase I.
2. Eliminar las compensaciones dento-alveoares colocando los incisivos correctamente sobre sus bases óseas, es decir, aumentando la torsión tanto de los incisivos superiores como inferiores.
3. Mantener la desviación de la línea media, ya que es debido a una asimetría esquelética que se corregirá en la cirugía.
En el curso de la ortodoncia prequirúrgica se siguió una secuencia progresiva de arcos: 016 niti térmico, 018 niti térmico, 19x25 niti térmico y 19x25 de acero.
Se recementaron algunos brackets de incisivos inferiores para poder obtener una correcta alineación. Después de tres meses de tener los arcos de acero se realizaron registros prequirúrgicos completos mediante radiografías, fotografías y montaje de modelos en articulador. A partir de dichos registros se realizó un S.T.O. final y se decidieron los movimientos quirúrgicos finales de retrusión mandibular y mentoplastia por los motivos anteriormente expuestos.
Unos días antes de la cirugía se colocaron unos postes en los arcos para poder utilizarlos como apoyo para las gomas intermaxilares.
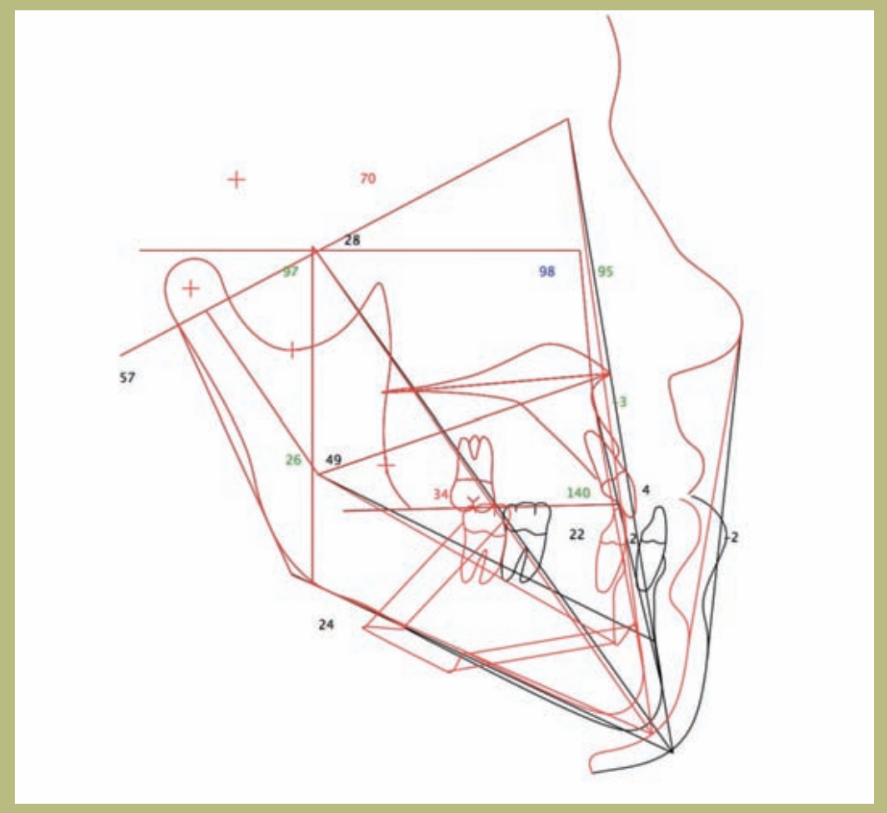
Planificación preoperatoria
En la planificación preoperatoria se realizó un estudio estético facial con análisis cefalométrico lateral y modelos dentales que se montaron en el articulador para planificar los detalles de la cirugía. Los modelos se montaron en articulador semiajustable en relación céntrica una semana antes de la cirugía. Se constató un resalte invertido de 7 mm.
Se planificó una cirugía de retroceso mandibular, para obtener una oclusión adecuada funcional y estética de 9 mm, y una osteotomía deslizante del mentón o genioplastia de avance de 7 mm y disminución vertical de 2 mm.
La decisión de la mentoplastia está basada en criterios estéticos para no perder soporte del envolvente cutáneo del tercio inferior de la cara, no alterar el ángulo cervicomandibular y, al disminuir la altura y avanzar el mentón, mejorar el ángulo labiomentoniano.
Cirugía
Bajo anestesia general se realizó intubación nasotraqueal. Las líneas de incisión en la zona mandibular y en el mentón se infiltraron con una solución de lidocaína con 0,25% y suero salino con adrenalina al 1/100.000; las osteotomías de rama se realizaron con sierra oscilante Osteomed, comenzando por el corte horizontal en la rama y, finalmente, con el corte vertical en el cuerpo mandibular.
En todo momento el corte se realizó por la parte más externa de la mandíbula, inmediatamente medial a la cortical externa y cresta oblicua externa. Una vez completada la osteotomía y analizando la integridad del paquete vasculonervioso, se posicionó el fragmento distal en la férula de acrílico previamente realizada y se procedió al cerclaje intermaxilar con alambres. Se retiró un fragmento de hueso del extremo anterior del fragmento proximal o condíleo, para evitar interferencias en el retroceso del cuerpo mandibular de 1 cm. La osteotomía se fijó con tornillos bicorticales en número de 3 en la cresta oblicua externa; a continuación, se comprobó el ajuste pasivo de la mandíbula objetivándose una adecuada posición condilar.
Posteriormente, se realizó incisión en el vestíbulo en la zona sinfisaria, exponiendo el mentón y ambos nervios dentarios; previo marcado de la línea media, se cortó el mentón con sierra oscilante y una vez completada la osteotomía, el mentón avanzó libremente y, gracias al diseño de la osteotomía –oblicua e inferior hacia atrás–, se perdieron 3 mm de altura, resultando en un ángulo labiomentoniano más armónico.
La genioplastia se fijó rígidamente con placas Osteomed® y cuatro tornillos. Se realizó el cierre con 2 planos para evitar la ptosis del mentón.
Ortodoncia post-quirúrgica (figuras 26-36)
A partir de las 6 semanas se comenzó a establecer una correcta oclusión empleando elásticos para asentar la oclusión y luchar contra la recidiva.
Discusión (figuras 37–42)
La corrección quirúrgica del prognatismo ha consistido tradicionalmente en la reposición posterior del cuerpo mandibular con osteotomías de rama. Este abordaje está basado en estudios cefalométricos y ha producido resultados oclusales y funcionales predecibles y favorables. Con frecuencia este abordaje de la maloclusión y disarmonía esquelética se solucionaba a expensas de la estética facial, resultando en pérdida de proyección del esqueleto maxilofacial y pérdida de soporte de los tejidos blandos faciales. La pérdida de soporte y volumen esquelético resultan en aumento de la laxitud, profundización de las arrugas, tendencia a un ángulo cervicomandibular más obtuso y aumento de la papada.
El avance maxilar establece una oclusión normal produciendo expansión esquelética y extendiendo el envoltorio. Sin embargo, en este caso y contrariamente a la filosofía de trata- miento que impera actualmente, se decidió cirugía mandibular únicamente, basada en el análisis facial siguiente:
- Ángulo nasolabial muy abierto.
- Dorso nasal insuficiente para las características antropométricas de este caso.
- Sensación de prognatismo con divergencia anterior exagerada y aspecto de cuerpo mandibular grande.
- Macrogenia o mentón excesivamente largo verticalmente. En este caso cualquier tipo de avance maxilar hubiese resultado en una excesiva proyección del pedestal nasal –aumentando todavía más el ángulo nasolabial– y proyección de la punta, originando un aspecto de nariz en silla de montar que precisaría una cirugía nasal posterior difícil.
Al paciente se le ofreció un aumento del malar y maxilar con prótesis que rechazó. La cirugía mandibular de retroceso de 9 mm supone dos potenciales complicaciones:
- Recidiva.
- Pérdida de soporte de tejidos blandos del tercio inferior facial y deterioro del ángulo cervicomandibular.
La pérdida de soporte del envolvente cutáneo fue solucionada por medio de una mentoplastia de avance y reducción vertical que redistribuyó los tejidos blandos, mejoró el ángulo labiomentoniano y no resultó en una alteración del ángulo cervicomandibular con aumento de la papada. La cirugía de retroceso mandibular, junto con el descenso maxilar y la expansión transversal del maxilar, son los movimientos más inestables, impredecibles y recidivantes en la cirugía ortognática.
En circunstancias generales, el retroceso mandibular es predecible si la estabilización esquelética se asegura con placas y/o tornillos en todas las osteotomías con o sin fijación de una férula prefabricada, que se une con alambres a los brackets del maxilar que no se ha movilizado, si la magnitud es menor de 7 mm. En estos casos, si existe maloclusión precoz después de la cirugía, se debe a un error técnico intraoperatorio.
En la recidiva más tardía influyen factores ortodóncicos como una falta de eliminación de las compensaciones dentarias; o en el manejo de las discrepancias transversales o factores quirúrgicos, como un posicionamiento condilar intraoperativo inadecuado, rotación y pérdida de control del fragmento proximal de rama tras fijarlo al distal en la oclusión deseada, movilización insuficiente de los fragmentos, rotación hacia fuera del cóndilo de la fosa glenoidea o insuficiente fijación de las osteotomías; y, en muchos casos, sobre todo en varones, hiperplasias condilares no diagnosticadas o pacientes que no han finalizado el crecimiento.
En nuestro paciente se tuvo especial cuidado por obtener una fijación pasiva con los cóndilos en su sitio en la cavidad glenoidea, sin torsiones, y que al retirar 1 cm de fragmento óseo no existiesen interferencias en la posición de ambas osteotomías. La relación céntrica se comprobó en múltiples ocasiones en quirófano y se colocaron elásticos suaves de clase
III. Nuestra experiencia en clase III con tornillos bicorticales es altamente satisfactoria, aportando un alto grado de estabilidad con un mínimo de tornillería en la mandíbula.
César Colmenero Ruiz, Fe Serrano Madrigal, Javier Prieto Serrano
Bibliografía
- Rosen HM. Maxillary advacement for mandibular prognathism: indications and rationale. Plast Reconstr Surg 87: 823-831, 1991.
- Epker B, Fisch I. The surgical-orthodontic correction of class III esqueletal open bite. Am J Orthod Dentofacial Orthop 73: 601- 617, 1978.
- Kobayashi T, Hoshima T. Masticatory function in patients with mandibular prognathism before and after orthognathic surgery. J Oral Maxillofac Surg 51: 997-1004, 1993.
- Proffit Wr, Philips C, Dann C. Stabilily after surgical orthodontic correction of skeleter class III int. J Adult Orthod Orthognath Surg 6: 7-14, 1991.
- Obwegeser HL. Mandibular growth anomalies. Springer-Vierlag: 332-335, 2000.
- Spiessl B. The sagital splitting osteotomy for correction of mandibular prognathism. Scand J Plast Reconstr Surg Hand Surg 9: 496-502, 1982.
- Rosen HM. Aesthetic guidelines and refinements in genioplasty: the role of the labiomental gold. Plast Reconstr Surg 88: 5, 14, 1991.
- Wolfe SA. Shortering and lengthening the chin. J Craneomaxillofac Surg 15: 223-228, 1987