L'effetto del blocco anestetico regionale del ganglio sfenopalatino sul dolore auto-riferito nei pazienti con status migrainosus
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
Contesto. Lo status migrainosus (SM) è definito come un attacco emicranico debilitante che dura più di 72 ore in pazienti precedentemente noti per soffrire di mal di testa emicranico. Tipicamente, questi attacchi non rispondono ai farmaci da banco e ai farmaci abortivi. Il ganglio sfeno-palatino (SPG) gioca un ruolo critico nella propagazione sia del dolore che dei sintomi autonomici comunemente associati alle emicranie. Il blocco dell'SPG tramite lidocaina transnasale è moderatamente efficace nel ridurre i sintomi dell'emicrania, ma questo approccio è spesso scarsamente tollerato e i risultati sono incoerenti. Abbiamo proposto che un blocco dell'SPG utilizzando un approccio di iniezione sopra zigomatica sarebbe un'opzione sicura ed efficace per abortire o alleviare il dolore e i sintomi autonomici dello SM.
Metodi. Attraverso una revisione retrospettiva dei registri, abbiamo identificato pazienti con una diagnosi ben consolidata di emicrania basata sui criteri dell'International Headache Society. I pazienti selezionati per l'inclusione nello studio erano stati diagnosticati con SM, non avevano risposto a 2 o più farmaci abortivi e avevano ricevuto un blocco dell'SPG sopra zigomatico. Ai pazienti era stato anche chiesto di valutare il loro dolore su una scala Likert da 1 a 10, sia prima che 30 minuti dopo l'iniezione.
Risultati. Ottantotto pazienti consecutivi (20 uomini e 68 donne) hanno ricevuto un totale di 252 procedure di blocco del SPG soprazigomatico nella clinica ambulatoriale per mal di testa dopo che i farmaci tradizionali non sono riusciti ad abortire il loro SM. A 30 minuti dopo le iniezioni, c'è stata una riduzione del 67,2% (±26,6%) della gravità del dolore con una riduzione mediana di 5 punti (IQR= −6 a −3) sulla scala di Likert (che va da 1 a 10). Complessivamente, i pazienti hanno sperimentato una riduzione statisticamente significativa della gravità del dolore (P < .0001).
Conclusione. Si sa che il SPG gioca un ruolo integrale nella patofisiologia del dolore facciale e delle cefalee autonomiche trigeminali, sebbene il suo ruolo esatto nella generazione e nel mantenimento dell'emicrania rimanga poco chiaro. Il blocco anestetico regionale soprazigomatico del SPG è potenzialmente efficace per un sollievo immediato del SM. Riteniamo che la procedura sia semplice da eseguire e comporti un rischio minimo.
Introduzione
Circa il 15% della popolazione generale soffre di emicrania. Lo status migrainosus (SM) è definito come un attacco emicranico debilitante che dura più di 72 ore in pazienti precedentemente noti per soffrire di emicrania. Tipicamente, questi attacchi non rispondono ai farmaci da banco standard, ai triptani, agli steroidi endovenosi (IV), alle benzodiazepine parenterali o ai farmaci neurolettici, che forniscono un sollievo a breve termine seguito tipicamente da un'emicrania ricorrente entro 24 ore. Negli Stati Uniti, le visite al pronto soccorso (ED) per SM costano circa 700 milioni di dollari all'anno. Questi pazienti sono frequentemente ricoverati. Nel 2010, il costo del ricovero per SM è ammontato a circa 375 milioni di dollari. In un rapporto, la durata media del ricovero per un paziente con SM era di 2,7 giorni.
Il ganglio sfenopalatino (SPG) è il più grande ganglio parasimpatico extracranico del corpo ed è parte del sistema nervoso autonomo che potrebbe svolgere un ruolo nel trattamento terapeutico della SM. In particolare, il SPG si trova all'interno della fossa pterigopalatina, dietro il nasofaringe, posteriormente al turbinato medio e inferiormente al seno sfenoidale (Fig. 1). Poiché il SPG è anatomicamente situato vicino ai nervi sensoriali facciali e ai rami del nervo trigemino, ha un potenziale ruolo nella fisiopatologia dell'emicrania unilaterale e del dolore facciale idiopatico mediato attraverso il complesso trigeminovascolare.
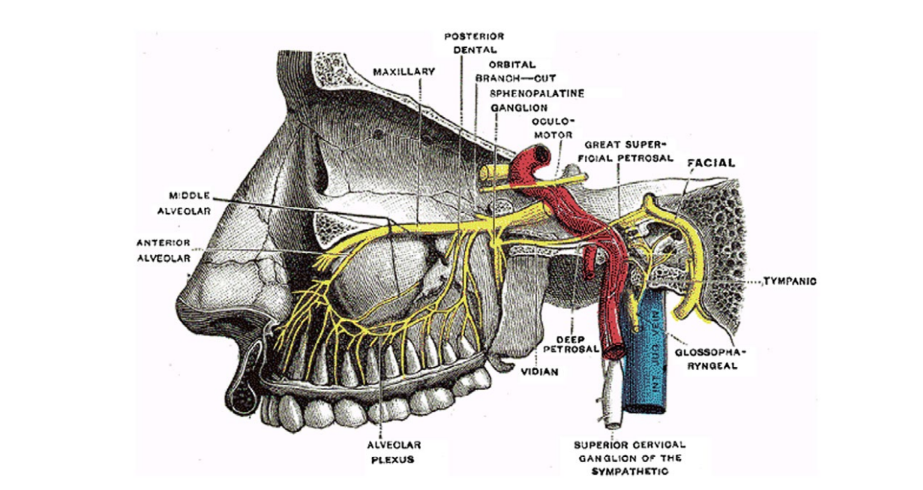
Il blocco anestetico regionale soprazigomatico del ganglio sfenopalatino (SSPGB) probabilmente influisce sul deflusso parasimpatico verso le strutture vascolari craniche, sebbene il meccanismo non sia completamente compreso. Quando si attiva un attacco di emicrania, viene attivato il riflesso trigemino-autonomico. I neuroni trigeminali afferenti stimolano il nucleo salivare superiore attraverso il ponte, aumentando l'output parasimpatico del ganglio sfenopalatino tramite il nervo facciale. Il deflusso del ganglio sfenopalatino media la vasodilatazione dei vasi sanguigni cerebrali all'interno delle meningi, il che facilita l'estravasazione dei mediatori infiammatori, portando al dolore avvertito dai pazienti. Il mal di testa emicranico è comunemente associato a sintomi autonomici tra cui fotofobia, fonofobia, nausea ed emesi e occasionalmente congestione nasale. Simile al mal di testa a grappolo, si teorizza che il ganglio sfenopalatino giochi un ruolo fondamentale nel facilitare questi sintomi autonomici quando associati all'emicrania, e un blocco riuscito del ganglio sfenopalatino potrebbe quindi fornire un beneficio nel lenire questi sintomi. I blocchi transnasali del ganglio sfenopalatino con pledget imbevuti di lidocaina si sono dimostrati efficaci nel ridurre il dolore emicranico ma sono spesso scarsamente tollerati, e i risultati complessivi sulla riduzione del dolore sono deludenti e inconsistenti. Recentemente, la somministrazione transnasale di anestetico al processo peduncolare del ganglio sfenopalatino tramite il dispositivo TX360 ha migliorato notevolmente questo approccio, ma è stata studiata solo nel contesto dell'emicrania cronica con applicazioni ripetute per 6 settimane. In questo studio, abbiamo ipotizzato che un SSPGB sarebbe tollerabile ed efficace nell'abortire il dolore dell'emicrania, una condizione clinicamente più comune nella popolazione generale rispetto all'emicrania cronica.
Metodi
Abbiamo condotto uno studio retrospettivo per valutare l'effetto del SSPGB sui pazienti con SM trattati presso la clinica per mal di testa ambulatoriale di un grande ospedale di terziario in Pennsylvania orientale. Sono stati esaminati i registri dei pazienti da gennaio 2008 a dicembre 2016 per identificare i pazienti con una diagnosi ben consolidata di emicrania e SM, utilizzando i criteri dell'International Headache Society. Il nostro algoritmo di trattamento acuto per la SM include triptani orali, intranasali o sottocutanei somministrati di routine come terapia di prima linea. Nei pazienti refrattari ai triptani, viene utilizzata l'ergotamina sotto forma di spray nasale Migranal, Cafergot orale o 1 mg di diidroergotamina intramuscolare 45 (DHE). Ai pazienti viene istruito di assumere questi farmaci precocemente nel corso dell'evoluzione della loro emicrania. Per il mal di testa che persiste per 3 giorni o più, viene prescritto un taper di desametasone per 3 giorni consistente in 12, 8 e 4 mg in giorni consecutivi. Questo è accompagnato da metergina 0,2 mg ogni 6 ore per via orale per 3 giorni. Nei pazienti che non possono tollerare la terapia con triptani o ergotamina, viene prescritto isometheptene/dicloralfenazone/acetaminofene come agente di prima linea con codeina 30 mg somministrata per via orale ogni 8 ore come salvataggio se la terapia iniziale è risultata inefficace. I pazienti con SM non responsivi all'algoritmo sopra descritto sono stati inviati per blocco SPG da tutti i neurologi della pratica. Tutti i pazienti sono stati valutati consecutivamente senza esclusioni dall'analisi. È stato chiesto ai pazienti di valutare il loro dolore su una scala Likert da 1 a 10, sia prima che 30 minuti dopo la procedura di iniezione. La procedura è stata spiegata ai pazienti in dettaglio e è stato ottenuto un consenso informato scritto prima della procedura.
I criteri di esclusione includevano anticoagulazione sistemica, emicrania a tipo tensivo, emicrania a grappolo, nevralgia del trigemino, emicrania post-concussiva, emicrania cervicogenica e emicrania persistente giornaliera nuova con caratteristiche migrainose. I pazienti che avevano una risposta inadeguata al blocco del SPG e rimanevano in grave dolore venivano tipicamente ricoverati per terapia endovenosa che includeva soluzione salina normale, DHE 45, terapia antiemetica con metoclopramide, ondansetron o clorpromazina, e magnesio. La lidocaina endovenosa era raramente utilizzata.
Questo studio non ha richiesto l'approvazione di un comitato etico poiché questa procedura è comunemente utilizzata in chirurgia orale, e il blocco del SPG transnasale e infrazigomatico ha dimostrato di essere efficace nell'emicrania. Il nostro gruppo ha seguito le linee guida etiche delineate nella Dichiarazione di Helsinki. Questo studio è stato approvato dal nostro comitato di revisione istituzionale, che comprende alcuni membri del nostro comitato etico.
La procedura: blocco anestetico regionale spg
Il SSPGB è stato eseguito utilizzando una miscela di 5 mL di desametasone (1 mL) e ropivacaina allo 0,5% (4 mL). Con il paziente in posizione di decubito laterale, un ago da 25 gauge lungo 2 pollici è stato avanzato a un angolo di 45 gradi rispetto al cranio, dirigendosi posteriormente a un angolo di 15 gradi dalla linea meato oculare verso il condilo posteriore del ramo della mandibola (Fig. 2).
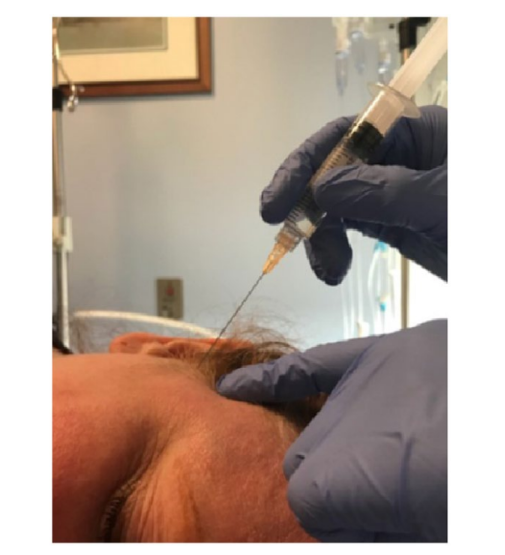
L'accuratezza di questa procedura è stata determinata dalla presenza di intorpidimento nella parte posteriore della lingua e nella guancia. Inoltre, il sollievo dalla fotofobia e dalla nausea è stato un altro parametro per supportare l'accuratezza dell'iniezione.
Risultato e analisi statistica
Sono state generate statistiche descrittive per tutte le variabili. La media e la deviazione standard sono presentate per le variabili continue. Se la distribuzione delle variabili continue era asimmetrica, sono stati presentati la mediana e l'intervallo interquartile (IQR). L'asimmetria è stata valutata mediante ispezione visiva degli istogrammi e della statistica di asimmetria. Frequenze e percentuali sono utilizzate per descrivere le variabili categoriali.
Ci sono state 2 unità di analisi per questo studio – paziente e procedura – a causa del fatto che diversi pazienti hanno subito più di un blocco SPG durante il periodo di studio. Per testare l'ipotesi, è stata utilizzata solo la procedura iniziale, poiché il test dei ranghi firmati di Wilcoxon assume che tutte le coppie siano indipendenti. Tuttavia, le procedure ripetute sono state comunque analizzate in modo descrittivo. La percentuale di cambiamento nei punteggi del dolore è stata calcolata sottraendo i punteggi pre e post procedura e dividendo la differenza per il punteggio del dolore di base.
Il test dei ranghi firmati di Wilcoxon è stato utilizzato per testare la nostra ipotesi, a causa dell'asimmetria delle distribuzioni dei punteggi di dolore pre e post procedura, così come della natura ordinale dei punteggi. Tutti i test statistici erano a due code e un valore di P di .05 è stato considerato statisticamente significativo. L'analisi è stata condotta utilizzando SAS versione 9.3 (SAS Institute, Cary, NC, USA).
Risultati
Un totale di 88 pazienti caucasici, 20 uomini e 68 donne, sono stati arruolati in questo studio. Tutti i pazienti avevano un'età compresa tra 24 e 76 anni. I pazienti hanno subito un totale di 252 procedure SSPGB. Lo studio ha incluso pazienti che avevano 1 o più episodi di SM intrattabile in diverse occasioni.
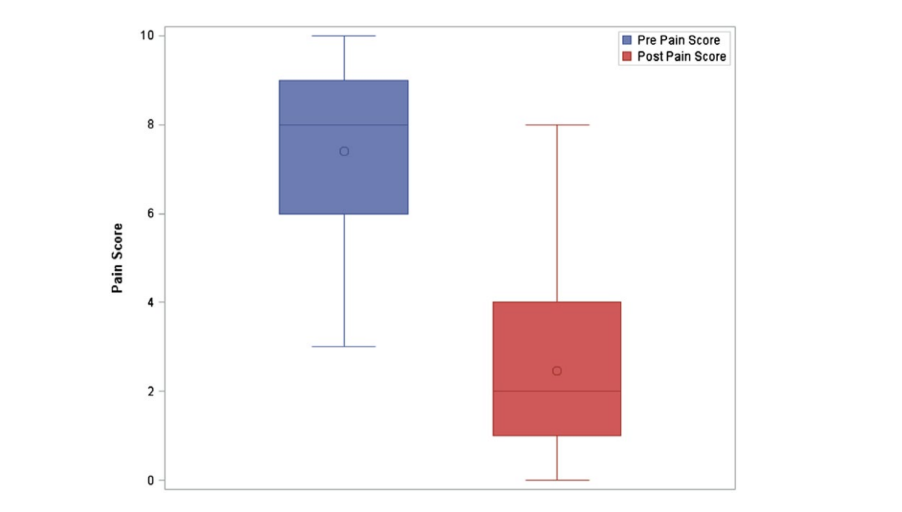
Analizzando solo la procedura iniziale di ciascun paziente, il punteggio mediano di dolore Likert pre-procedura era 8 (IQR = 6-9). Il punteggio mediano di dolore Likert post-procedura era 2 (IQR = 1-4), corrispondente a una riduzione media della gravità del dolore del 67,2% (±26,6%) per tutti i pazienti per la procedura SPG iniziale. Il miglioramento medio nella scala del dolore Likert è stato di 5 punti (IQR = 6-3). A 30 minuti dopo l'iniezione, c'è stata una riduzione statisticamente significativa della gravità del dolore (P < .0001). La figura 3 mostra le distribuzioni dei punteggi di dolore pre e post procedura solo per le procedure iniziali. Il boxplot rivela che i punteggi di dolore pre-procedura erano più alti rispetto ai punteggi di dolore post-procedura. Inoltre, mostra che la distribuzione dei punteggi di dolore pre-procedura era asimmetrica a sinistra, mentre i punteggi di dolore post-procedura erano asimmetrici a destra.
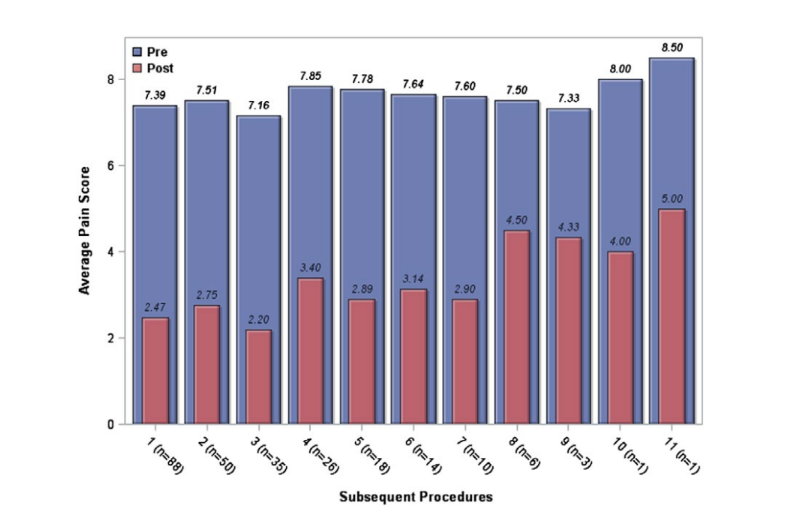
La maggior parte del campione (57%) ha ricevuto almeno 2 blocchi durante il periodo di studio. I successivi SSPGB sono stati analizzati separatamente. Analizzando i risultati delle procedure successive, il punteggio mediano di dolore Likert pre-procedura in questo gruppo era 8. Il punteggio mediano di dolore post-procedura era 3 (IQR = 1-4). Il miglioramento mediano nella scala del dolore Likert era di 4 punti (IQR = −6 a −3), il che ha comportato un miglioramento medio del dolore del 64,1% (±27). La figura 4 mostra che l'efficacia del blocco SPG non è diminuita con iniezioni ripetute. I pazienti hanno avuto una riduzione comparabile della gravità del dolore con iniezioni ripetute.
Non ci sono state complicazioni significative della procedura. Un paziente ha sviluppato una paresi transitoria del nervo cranico VI che si è risolta completamente in circa 6 ore.
Discussione
Il blocco anestetico regionale del SPG utilizzando l'approccio soprazigomatico rappresenta un'opzione innovativa e importante per abortire l'SM nei pazienti che non rispondono ai farmaci anti-migraine prescritti standard. È noto che il SPG gioca un ruolo fondamentale nella patofisiologia del dolore facciale e delle cefalee autonomiche trigeminali, ma il suo ruolo esatto nelle emicranie non è ben compreso. In questo studio, abbiamo misurato i punteggi del dolore pre e post procedura in pazienti con SM che hanno ricevuto un SSPGB. A 30 minuti dopo il trattamento, la riduzione complessiva del dolore tra i pazienti era statisticamente significativa. Quando abbiamo iniziato a eseguire l'SSPGB nella nostra clinica per il mal di testa, i nostri specialisti del mal di testa hanno notato che è diventato immediatamente un trattamento di scelta per i pazienti con SM, evitando la necessità di utilizzare i servizi di emergenza o di ricovero. La maggior parte dei pazienti ha sperimentato un immediato significativo sollievo dal dolore e, in caso di episodi ricorrenti di SM, è tornata in clinica per un trattamento ripetuto con SSPGB.
Cady et al hanno dimostrato che la stimolazione ripetuta del SPG per un periodo di 6 settimane porta a una riduzione della gravità e della durata dell'emicrania nei pazienti affetti da emicrania cronica, con una popolazione di pazienti e una sindrome dolorosa distinta rispetto al nostro studio. Sei settimane, tuttavia, sono un periodo prolungato per raggiungere un sollievo terapeutico, in particolare nei pazienti con dolore severo.
Con una corretta identificazione dei punti di riferimento, questa procedura può essere facilmente eseguita in meno di 2 o 3 minuti. Questo approccio è ben consolidato tra i chirurghi maxillo-facciali e viene utilizzato nelle procedure orali. Inoltre, Radder e colleghi hanno notato un maggiore beneficio nell'utilizzo di un approccio soprazigomatico per il blocco del nervo mascellare per le estrazioni dentali rispetto all'approccio infrazigomatico. La maggior parte dei loro pazienti non ha sperimentato alcun disagio significativo con questo approccio. Un approccio transcoronoideo infrazigomatico sotto fluoroscopia è stato utilizzato da Tepper e colleghi durante l'impianto di stimolatori neurali per l'emicrania; tuttavia, i pazienti hanno sperimentato un disagio significativo e è stato considerato un approccio alternativo. Il metodo SSPGB utilizzato nel nostro studio ha fornito un blocco anestetico regionale rapido, efficace e sicuro al SPG.
Schaffer et al hanno trattato pazienti con emicrania con blocco intranasale del SPG nel pronto soccorso. Sebbene lo studio non abbia mostrato una riduzione significativa del dolore rispetto al placebo, c'è stata una riduzione persistente del dolore 24 ore dopo il trattamento. Questo ha dimostrato che il blocco anestetico del SPG continuava a essere efficace nella riduzione del dolore per un periodo più lungo della emivita dell'agente utilizzato. In confronto, la riduzione del dolore nel nostro studio ha raggiunto la significatività statistica.
L'IV‐DHE è attualmente accettato dalla comunità come il gold standard per abortire l'SM. Nello studio originale con IV‐DHE, 49 su 55 pazienti erano completamente privi di dolore a 48 ore dopo il trattamento. Sebbene questi dati suggeriscano che l'IV‐DHE sia più efficace, molti pazienti nella nostra pratica non hanno risposto inizialmente al DHE, ma piuttosto hanno risposto al trattamento solo se somministrato per 3-5 giorni. In un altro studio che utilizzava l'IV‐DHE nel pronto soccorso per l'SM, solo 3 dei 32 pazienti hanno sperimentato un sollievo dei sintomi dopo il trattamento e 15 pazienti hanno riportato un forte mal di testa residuo.
Il costo medio di un ricovero ospedaliero varia da $5000 a $7000 nei pazienti pediatrici trattati con IV‐DHE, che si presume sia comparabile a quello nella popolazione adulta. Il costo di un'iniezione SSPGB nella nostra clinica per il mal di testa è di circa $160. Nei pazienti con malattie vascolari, renali, epatiche e cardiache, il DHE è fortemente controindicato, mentre l'SSPGB non ha tali controindicazioni.
Una delle principali limitazioni del nostro studio è la mancanza di dati di follow‐up a lungo termine sulla valutazione del dolore. Il nostro studio ha valutato solo gli effetti immediati (30 minuti dopo la procedura) del blocco SPG. Non abbiamo valutato dati longitudinali sulla durata del sollievo dal dolore e se questi pazienti abbiano sperimentato emicrania ricorrente nei giorni e nelle settimane dopo la procedura. Questo studio retrospettivo è stato progettato per esaminare la sicurezza e l'efficacia immediata nel fornire sollievo dal dolore nel contesto della SM. È necessario uno studio prospettico per valutare l'effetto a lungo termine del blocco SPG. Lo studio attuale non ha controllato per fattori confondenti come i sintomi autonomici pre‐procedura.
La maggior parte dei pazienti ha riportato un sollievo immediato dei sintomi autonomici dopo la procedura, anche prima del completo controllo del dolore. Poiché il SPG gioca un ruolo nella mediazione del riflesso trigemino-autonomico, un blocco potrebbe potenzialmente alleviare i sintomi autonomici, che non sono stati valutati sistematicamente nel nostro studio. Una terza limitazione è che il nostro studio non era controllato con placebo.
I professionisti dovrebbero esercitare cautela quando eseguono un blocco del SPG poiché ci sono diverse potenziali complicazioni, tra cui la paralisi del nervo abducente o facciale. Non è stata osservata nel nostro studio alcuna lesione dell'arteria mascellare, che si trova anatomicamente vicino al SPG. Radder e colleghi hanno riportato che non c'è rischio di lesione dell'arteria mascellare utilizzando l'approccio soprazigomatico.
Nel nostro studio, è stata riportata una reazione avversa di paralisi transitoria del nervo abducente. Nella nostra clinica per mal di testa, sono stati eseguiti quasi 1000 blocchi del SPG negli ultimi 8 anni, ma i dati sui livelli di dolore pre e post procedura nei pazienti SM erano disponibili solo nel 25% dei casi, senza paralisi del nervo facciale o lesioni dell'arteria mascellare riportate in quel sottogruppo. Gli effetti avversi sono stati valutati immediatamente dopo la procedura, a 30 minuti e durante le visite di follow-up. I pazienti sono stati anche invitati a contattare il fornitore e segnalare eventuali reazioni avverse dopo la dimissione.
Non riteniamo che questa sia una procedura eccessivamente aggressiva o difficile. Non è più difficile o dolorosa per i pazienti rispetto a un blocco del nervo occipitale o auricolotemporale o al protocollo di iniezione di tossina botulinica per l'emicrania cronica. In questo studio, la frequenza di pazienti che hanno subito blocchi ripetuti suggerisce che questa procedura è ben tollerata e produce un significativo sollievo dal dolore. La maggior parte dei pazienti che ha avuto un immediato sollievo dal dolore dopo la procedura ha riportato un beneficio duraturo.
Prevediamo di continuare a valutare questa tecnica con uno studio prospettico, randomizzato e controllato con placebo per valutare la risposta al dolore a lungo termine al SSPGB.
Conclusione
I pazienti con SM che hanno ricevuto un SSPGB nella nostra clinica per il mal di testa hanno sperimentato una riduzione statisticamente significativa del dolore auto-riferito in 30 minuti. L'SSPGB può fornire una terapia abortiva terapeutica relativamente economica nei pazienti con SM, il che a sua volta ridurrebbe il numero di visite dei pazienti al pronto soccorso e la necessità di ospedalizzazione. La mancanza di reazioni avverse a questo trattamento aumenta anche il rapporto beneficio-rischio. Sono necessari ulteriori studi per supportare questi risultati.
Dev Mehta, Megan C. Leary, Hussam A. Yacoub, Mohammed El‐Hunjul, Hope Kincaid, Vitaliy Koss, Katrina Wachter, Don Malizia, Barry Glassman, John E. Castaldo
Riferimenti
- Adelsmann A, Saccomani P, Dreyer E, da Costa AL. Trattamento dello status migrainosus con anestesia generale: un rapporto di caso. Braz J Anesthesiol. 2015;65:407‐410.
- Insinga RP, Ng‐Mak DS, Hanson ME. Costi associati alla cura ambulatoriale, al pronto soccorso e all'assistenza ospedaliera per emicrania negli USA. Cephalalgia. 2011;31:1570‐1575.
- Lucado J, Paez K, Elixhauser A. Agenzia per la ricerca e la qualità dell'assistenza sanitaria. Mal di testa negli ospedali e nei pronto soccorso statunitensi, 2008. Bethesda, MD: Healthcare Cost and Utilization Project. Statistical Brief #111. https://www.hcup-us. ahrq.gov/reports/statbriefs/sb111.pdf. Pubblicato a maggio 2011. Accesso il 14 marzo 2018.
- Piagkou M, Demesticha T, Troupis T, et al. Il ganglio pterigoideo e il suo ruolo in vari sindromi dolorose: dall'anatomia alla pratica clinica. PainPract. 2012;12:399‐412.
- Siéssere S, Vitti M, De Sousa LG, Semprini M, Iyomasa MM, Regalo SC. Variazione anatomica dei gangli parasimpatici cranici. Braz Oral Res. 2008;22:101‐105.
- Yin W. Lesioni radiofrequenziali del ganglio sfenopalatino nel trattamento del dolore facciale. Tech Reg Anest Pain Manag. 2004;8:25‐29.
- Yarnitsky D, Goor‐Aryeah I, Bajwa ZH, et al. 2003 Wolff Award: Possibili contributi parasimpatici alla sensibilizzazione periferica e centrale durante l'emicrania. Headache. 2003;43:704‐714.
- Goadsby PJ, Lipton RB, Ferrari MD. Emicrania— comprensione attuale e trattamento. N Engl J Med. 2002;346:257‐270.
- Goadsby PJ, Holland PR, Martins‐Oliviera M et al. Fisiopatologia dell'emicrania: un disturbo dell'elaborazione sensoriale. Physiol Rev. 2017;97:553‐622.
- Maizels M, Geiger AM. Lidocaina intranasale per emicrania: uno studio randomizzato e follow‐up in aperto. Headache. 1999;39:543‐551.
- Cady R, Saper J, Dexter K, Manley H. Uno studio in doppio cieco, controllato con placebo di blocco ripetitivo del ganglio sfenopalatino transnasale con Tx360® come trattamento acuto per emicrania cronica. Headache. 2015;55:101‐116.
- GraphPad Software, Inc., Lista di controllo per l'analisi: coppie abbinate di Wilcoxon. Recuperato da: https://www.graphpad.com/guides/prism/7/statistics/index.htm?the_results_of_a_wilcoxon_matched_pairs_ test.htm. Pubblicato nel 2017. Accesso il 14 marzo 2018.
- Chiono J, Raux O, Bringuier S, et al. Blocco bilaterale del nervo mascellare soprazigomatico per la riparazione del palatoschisi nei bambini: uno studio prospettico, randomizzato, in doppio cieco contro placebo. Anesthesiology. 2014;120:1362‐1369.
- Radder K, Shah A, Fatima S, Kothari C, Zakaullah S, Siddiqua A. Efficacia e fattibilità dell'approccio all'angolo frontozigomatico per il blocco del nervo mascellare extra orale in chirurgia orale: uno studio clinico descrittivo. J Maxillofac Oral Surg. 2014;13:231‐237.
- Tepper S, Rezai A, Narouze S, Steiner C, Mohajer P, Ansarinia M. Trattamento acuto dell'emicrania intrattabile con stimolazione elettrica del ganglio sfenopalatino. Headache. 2009;49:983‐989.
- Schaffer JT, Hunger BR, Ball KM, Weaver CS. Blocco non invasivo del ganglio sfenopalatino per mal di testa acuto nel pronto soccorso: uno studio randomizzato controllato con placebo. Ann Emerg Med. 2015;65:503‐510.
- Neil R. Dihidroergotamina endovenosa ripetitiva come terapia per emicrania intrattabile. Neurology. 1986;36:995‐997.
- Gallagher RM. Trattamento d'emergenza dell'emicrania intrattabile. Headache. 1986;26:74‐75.
- Nelson GR, Bale JF, Kerr LM. Risultato e costo dell'ospedalizzazione per trattamento endovenoso di diidroergotamina per mal di testa pediatrico refrattario. Pediatr Neurol. 2017;66:76‐81.