Gestione dei bambini con molari permanenti di prima generazione a prognosi sfavorevole: un approccio interdisciplinare è la chiave
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
Abstract
Sebbene ci siano stati continui miglioramenti nella salute orale dei bambini negli ultimi decenni, i primi molari permanenti (FPM) rimangono suscettibili a carie precoci e possono spesso essere colpiti da ipomineralizzazione. Mettiamo in evidenza il pensiero attuale nella gestione della carie e nel restauro degli FPM ipomineralizzati, discutendo anche la perdita forzata di questi denti nel contesto delle estrazioni interceptive o delle estrazioni come parte del trattamento ortodontico.
FPM compromessi possono avere un impatto negativo sulla qualità della vita di un bambino e presentare sfide significative per il team dentistico. Sebbene manchi una base di evidenze di alta qualità per le diverse opzioni di trattamento, la diagnosi precoce e la pianificazione del trattamento multidisciplinare sono fondamentali per ottenere i migliori risultati.
Introduction
La cura dentale per qualsiasi bambino, specialmente per quelli con alto rischio di carie, dovrebbe essere basata su una prevenzione personalizzata e basata su evidenze, mirata ad evitare malattie e una serie di potenziali impatti negativi per il bambino, la sua famiglia e i fornitori di servizi. Un consistente corpo di evidenze supporta l'efficacia di vari regimi preventivi applicati professionalmente e di cura domiciliare per aiutare a ridurre la carie e migliorare i risultati di salute orale per i bambini.
Data questa etica basata sulla prevenzione, ci si può chiedere perché i professionisti della salute dentale continuino a vedere così tanti bambini con molari permanenti di prima generazione (FPM) compromessi nella loro pratica quotidiana. Inoltre, come dovrebbero essere gestiti questi bambini, data la complessità del processo decisionale in relazione alla prognosi a lungo termine, allo stato ortodontico e ai fattori rilevanti del bambino/genitore? Qui forniamo un commento pragmatico sui principi generali della cura dentale per i bambini con FPM di scarsa prognosi.
Perché continuiamo a vedere bambini con FPM compromessi?
I medici dentisti generali (GDP) nel Regno Unito hanno recentemente riportato che circa il 10% dei bambini che vedono avrà FPM compromessi. I dati dell'Ufficio Nazionale di Statistica (2015) corroborano questa impressione clinica, con il risultato che il 5% degli otto anni e un allarmante 25% dei quindici anni hanno qualche forma di carie nei loro FPM. È anche importante riconoscere che gli FPM cariati possono avere un difetto di smalto sottostante, che può predisporli a un rischio maggiore di carie. L'ipomineralizzazione dei molari incisivi (MIH) è una condizione sistemica sempre più comune, caratterizzata da difetti qualitativi dello smalto che predominano negli FPM e nei denti incisivi. Non solo i molari colpiti sono più propensi a sviluppare carie (riportato fino a sei volte), ma sono anche soggetti a rapida ed estesa rottura dello smalto post-eruttivo, che può causare un'estrema ipersensibilità della dentina. I dati epidemiologici suggeriscono che la MIH colpisce circa il 13% dei bambini in tutto il mondo, quindi anche in comunità con tassi di carie in diminuzione, i clinici continueranno ad affrontare la sfida di gestire bambini con FPM di scarsa prognosi.
Gestione clinica dei bambini con uno o più FPM compromessi
La pianificazione del trattamento per i bambini con FPM cariati e/o ipomineralizzati si basa sull'assimilazione di fattori sociali, comportamentali, medici e dentali, insieme alle preferenze del bambino e della famiglia. L'Accademia Europea di Odontoiatria Pediatrica ha recentemente pubblicato Le migliori linee guida per la pratica clinica, specifiche per i bambini con MIH, che forniscono un consenso per il trattamento insieme alla qualità delle prove a sostegno di ciascuna opzione. È interessante riflettere sulle differenze riportate negli approcci di gestione tra vari gruppi di clinici e tra diversi paesi. Nonostante queste disparità riconosciute, una diagnosi precoce di ipomineralizzazione dello smalto e/o carie è fondamentale per informare un trattamento preemptivo (semplice) e massimizzare i migliori risultati clinici e riportati dai pazienti nel lungo termine.
La valutazione iniziale
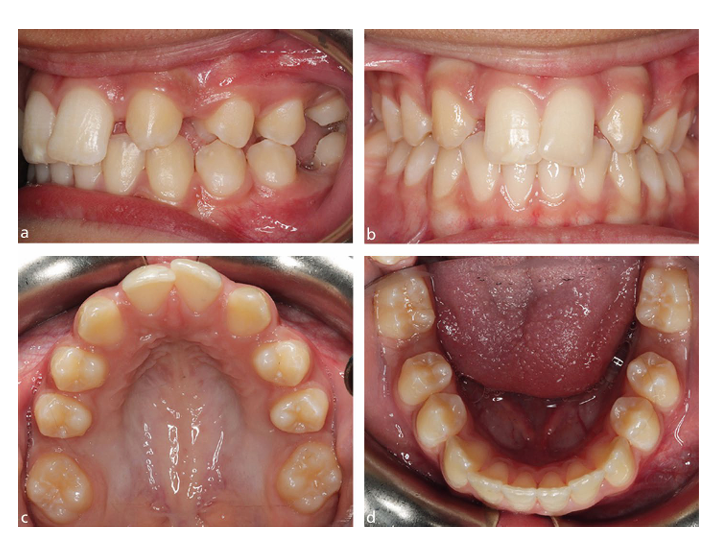
È importante effettuare una storia clinica e un esame completi e tempestivi per qualsiasi bambino con FPM di preoccupazione. Come sarà discusso in seguito, il grado di sviluppo dentale è un fattore importante quando si pianifica il momento di eventuali estrazioni. Inoltre, i clinici dovrebbero essere consapevoli del potenziale per la mancanza congenita dei secondi premolari nei bambini con MIH, il che rappresenterebbe una controindicazione all'estrazione degli FPM. La Tabella 1 evidenzia alcuni dei fattori che dovrebbero essere raccolti e presi in considerazione per tutti i bambini con FPM compromessi.
Prevenzione della carie e gestione dell'ipersensibilità dentinale
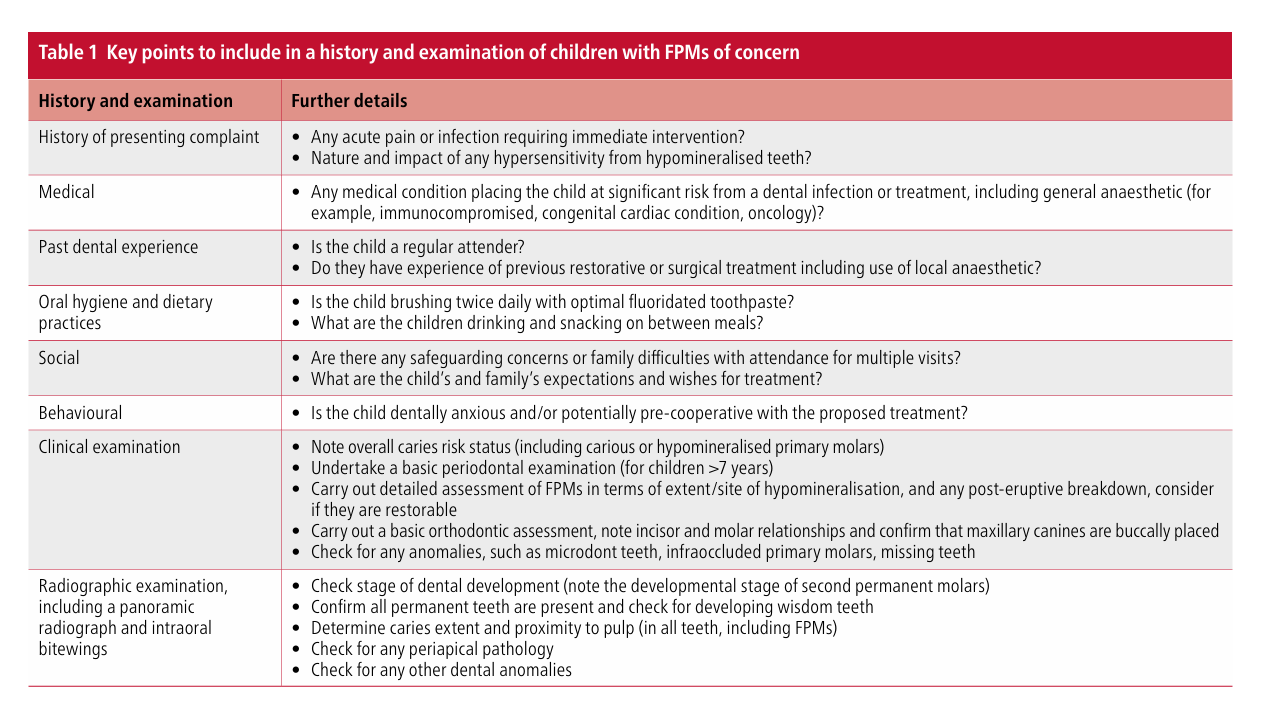
Dopo aver affrontato eventuali lamentele acute, la prima fase di qualsiasi piano di trattamento è stabilire un programma di prevenzione. I bambini con FPM cariati e/o ipomineralizzati richiedono regimi ottimali di fluoro topico, inclusi vernici al fluoro applicate professionalmente almeno due volte all'anno, dentifricio con 2800 ppm di fluoro (se più grandi di dieci anni) e, idealmente, un collutorio fluorurato quotidiano, insieme a consigli dietetici e istruzioni per lo spazzolamento dei denti. I sigillanti per fessure dovrebbero essere applicati su qualsiasi molare permanente che non richieda restauro o estrazione, sebbene l'adesione allo smalto ipomineralizzato possa essere imprevedibile. Questo, insieme a un cattivo controllo dell'umidità (derivante da un'ipersensibilità dentinale sottostante e/o ansia del bambino) può portare a tassi di fallimento più elevati dei sigillanti per fessure a base di resina convenzionale. Un approccio alternativo e meno sensibile alla tecnica sia per il bambino che per il clinico è l'uso temporaneo di un restauro sigillante in vetro ionomerico modificato da resina (Fig. 1). Sebbene alcuni clinici sostengano l'uso di prodotti remineralizzanti (prodotti a base di caseina fosfopeptide-fosfato di calcio amorfo), dentifrici desensibilizzanti o preparazioni di fluoro argentato per la gestione dell'ipersensibilità MIH, la base di prove non è stata stabilita. Dopo aver effettuato una valutazione clinica e radiografica iniziale (idealmente subito dopo l'eruzione degli FPM), la fase iniziale del trattamento mira a gestire eventuali sintomi o ansia, stabilire una strategia preventiva personalizzata e proteggere i denti da ulteriori rotture post-eruttive, carie o erosione. La considerazione successiva è valutare la probabile prognosi a lungo termine e il bisogno di trattamento per ciascun FPM, insieme alle variabili delineate nella Tabella 1. Tuttavia, una decisione definitiva potrebbe non essere appropriata alla prima valutazione, quindi il bambino dovrebbe essere mantenuto sotto revisione regolare e la famiglia informata che ci sono diverse opzioni di trattamento future.

Adottare un approccio restaurativo
Il pensiero attuale riguardo alla gestione delle carie dentinali o cavitate è orientato verso approcci minimamente invasivi, che favoriscono la rimozione selettiva o graduale delle carie, piuttosto che quella completa. Tuttavia, nel caso di carie profonde in FPM vitali asintomatici, sono state segnalate rate di successo variabili di circa il 60-80% dopo cinque anni per pulpotomie parziali o coronali (utilizzando materiali come l'aggregato di triossido minerale o biodentine). Cruciale per il successo di queste tecniche è il controllo ottimale dell'umidità con il diga di gomma e l'uso di materiali restaurativi che forniscono un sigillo ermetico. L'uso dell'amalgama non è più supportato per i bambini di età inferiore ai 15 anni nel Regno Unito. Non è pratica comune intraprendere una pulpectomia per FPM in questo gruppo di età così giovane nel Regno Unito e, sebbene il trattamento endodontico sia possibile (e talvolta indicato), l'estrazione di questi denti (con o senza chiusura ortodontica dello spazio) è probabile che raggiunga migliori risultati per il paziente e costi a lungo termine.
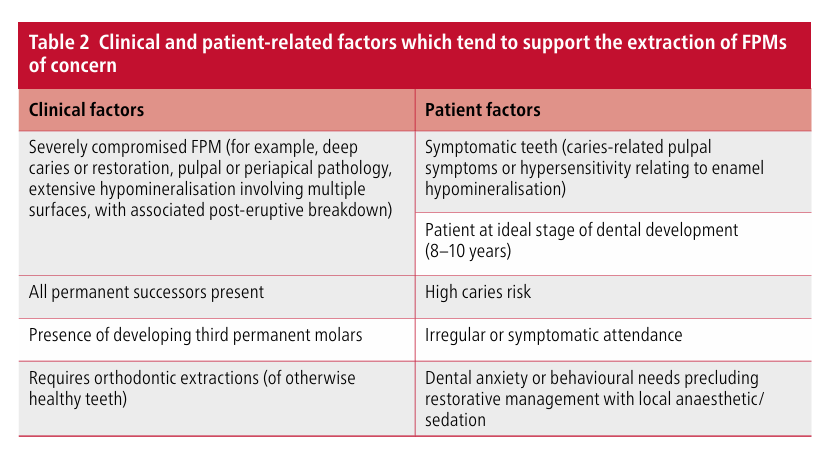
Più impegnativa della semplice gestione della carie è la restaurazione dei FPM ipomineralizzati. Una recente revisione sistematica fornisce una critica completa delle varie opzioni restaurative per i bambini con MIH. Per i FPM lievemente colpiti (minima rottura post-eruttiva), una restaurazione in resina composita, che si estende oltre l'opacità dello smalto visibilmente colpito, sembrerebbe essere la migliore opzione. Nei casi in cui le opacità coinvolgono più superfici, insieme a una rapida rottura post-eruttiva e ipersensibilità, possono essere considerate restaurazioni in resina composita dirette o indirette. L'opinione degli esperti sembra supportare la rimozione di qualsiasi smalto ipomineralizzato morbido prima della posa di una restaurazione indiretta con un controllo ottimale dell'umidità tramite diga di gomma. Per alcuni bambini con MIH severa, una copertura coronale completa utilizzando una corona metallica preformata (PMC) può offrire una semplice restaurazione a medio termine. In tali casi, la tecnica non invasiva di Hall per la posa della PMC di solito evita la necessità di anestesia locale e rimozione del tessuto dentale; vantaggioso per bambini giovani e/o ansiosi. Una PMC non è considerata una restaurazione definitiva (a causa del potenziale usura e danno parodontale), ma può essere vantaggiosa in situazioni in cui il FPM deve essere mantenuto per diversi anni fino al momento ottimale per la sua rimozione pianificata (Fig. 2).

Qualsiasi intervento restaurativo per un giovane paziente con FPM compromessi comporterà un onere di trattamento a lungo termine per quel paziente. Infatti, tra i 9 e i 18 anni, i bambini con MIH possono subire quattro volte più episodi di trattamento (di solito ritreatment di restauri falliti) per questi denti rispetto a un gruppo di controllo. All'età di 18 anni, il gruppo MIH continuava a affrontare un ciclo continuo di interventi restaurativi.
Indicazioni per l'estrazione
La rimozione di uno o più FPM compromessi non è una pratica comune al di fuori del Regno Unito, e un approccio restaurativo è generalmente preferito in Europa. Questo può essere in parte spiegato dalla maggiore prevalenza di carie nel Regno Unito e dalla più ampia accettazione sociale delle estrazioni sotto sedazione o anestesia generale. Tuttavia, si sostiene che le estrazioni possano offrire il trattamento più appropriato per alcuni bambini con carie estese e/o ipomineralizzazione, in particolare quelli che presentano sintomi. La logica per l'estrazione 'intercettiva' degli FPM è che elimina la necessità di cure restaurative e endodontiche continuative, e incoraggia l'eruzione del secondo molare permanente con la chiusura dello spazio tra questo dente e il secondo premolare, in particolare se effettuata nella fase 'ideale' dello sviluppo dentale (cioè, intorno all'età di 8-10 anni, con il secondo molare permanente ancora in fase di sviluppo all'interno dell'osso alveolare). Sono stati riportati tassi di successo variabili negli archi mascellari e mandibolari, con la maggior parte dei ricercatori che citano una probabilità dell'80-90% di contatto nell'arcata mascellare e circa il 50-60% nella mandibola. Tuttavia, la base di evidenze per i risultati clinici e basati sui pazienti associati agli FPM rimane sorprendentemente scarsa, con una mancanza di studi clinici randomizzati (RCT) (Box 1). In generale, ci sono alcuni fattori clinici e relativi ai pazienti riconosciuti che tendono a favorire l'estrazione di uno o più FPM compromessi (Tabella 2).
Considerazioni ortodontiche
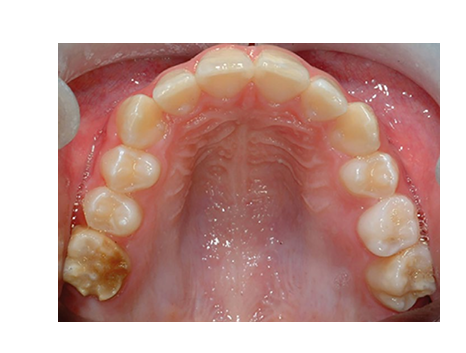
Il ruolo dell'ortodontista nella gestione dei FPM con prognosi sfavorevole è quello di collaborare con il dentista pediatrico o il GDP e fornire consigli nel contesto di eventuali estrazioni intercettive e della gestione complessiva di eventuali malocclusioni sottostanti. È importante affermare che la chiave per il processo decisionale ortodontico è una chiara indicazione sulla prognosi a lungo termine di ciascun dente interessato e questo dovrebbe provenire dal dentista pediatrico o dal GDP, in particolare in relazione ai denti colpiti da MIH (Fig. 3). Inoltre, la presenza di sintomi acuti, la capacità di un bambino di accettare cure restaurative e, naturalmente, qualsiasi necessità di un'anestesia generale come parte della loro gestione, avrà un'influenza significativa sulle decisioni fondamentali di pianificazione del trattamento. Le linee guida della Faculty of Dental Surgery, Royal College of Surgeons of England, descrivono le migliori pratiche riguardo al momento, alla compensazione e all'equilibrio delle estrazioni di FPM; tuttavia, la base di evidenze è generalmente di bassa qualità, con una prevalenza di indagini retrospettive attualmente presenti nella letteratura.
In termini di estrazioni interceptive, i predittori per una eruzione di successo del secondo molare permanente sono sempre stati più importanti nell'arcata mandibolare. Classicamente, il bambino dovrebbe avere una malocclusione di Classe I ed essere di età compresa tra 8 e 10 anni per garantire una minima interruzione dello sviluppo occlusale. Inoltre, l'evidenza radiografica del secondo molare permanente non eruttato nell'osso alveolare e la precoce mineralizzazione della biforcazione rappresentano un momento ottimale per l'estrazione del primo molare permanente per garantire una buona posizione eruttiva del secondo molare. Evidenze più recenti suggerirebbero che la finestra di opportunità in relazione allo sviluppo radiografico del secondo molare permanente è più ampia in termini di mineralizzazione della biforcazione, e che l'angolazione mesiodistale di questi denti e la presenza di un terzo molare permanente possono offrire ulteriori utili predizioni di una favorevole eruzione del secondo molare permanente. Tutti questi fattori predittivi sono più rilevanti nell'arcata mandibolare, poiché il secondo molare permanente mascellare generalmente raggiungerà una buona posizione eruttiva su un intervallo più ampio di tempistiche di estrazione. In termini di trattamento interceptivo, l'estrazione di bilanciamento di un primo molare permanente sano per preservare una linea centrale dentale non è raccomandata. È stata suggerita l'estrazione compensativa di un primo molare permanente superiore sano per prevenire l'over-eruzione di questo dente quando è necessaria l'estrazione del primo molare permanente inferiore. Per un primo molare permanente superiore che rimarrà non opposto per un certo periodo, un'over-eruzione significativa può causare interferenze con l'eruzione del secondo molare permanente inferiore, ostacolando la chiusura dello spazio e contribuendo potenzialmente ad altre interferenze occlusali. Le evidenze attuali suggerirebbero che il rischio di over-eruzione del primo molare permanente superiore, a causa dell'estrazione del primo molare permanente inferiore, è ridotto, e le decisioni dovrebbero essere prese caso per caso.
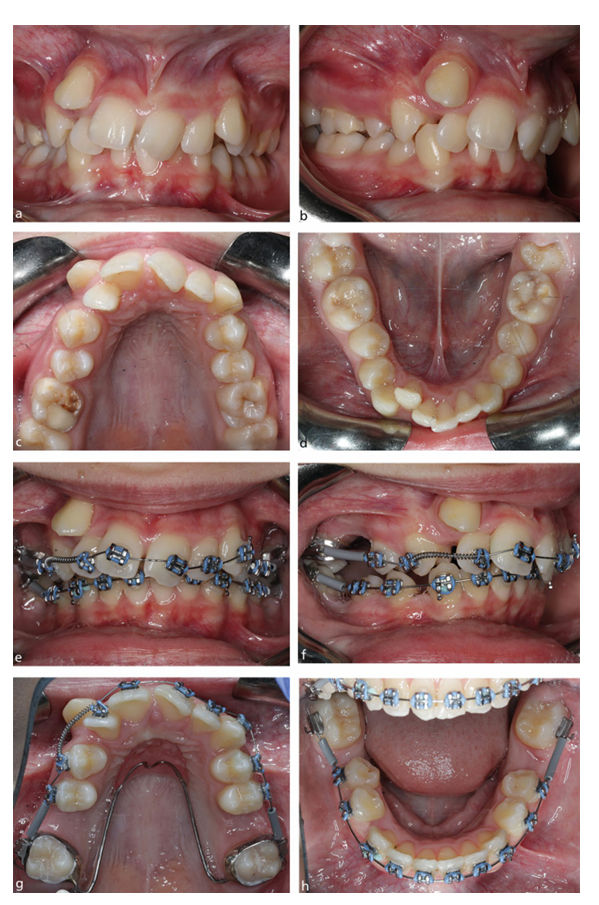
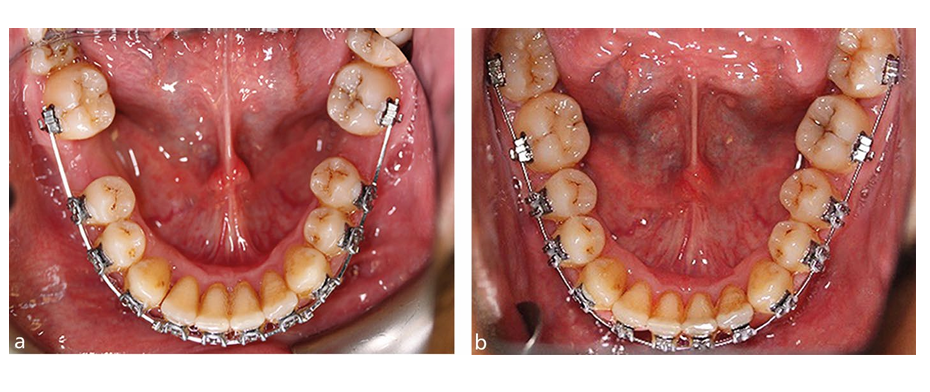
L'uso diffuso di apparecchi fissi moderni e di ancoraggio fisso in ortodonzia ha significato che l'incorporazione delle estrazioni dei molari permanenti (FPM) è diventata più routinaria nella gestione della malocclusione. Infatti, con evidenza radiografica dello sviluppo del terzo molare permanente e un requisito per il trattamento con apparecchi fissi basato su estrazioni, la presenza di carie, MIH o una restaurazione in qualsiasi FPM dovrebbe suscitare una seria considerazione della sua estrazione elettiva come parte di un piano di trattamento ortodontico che incorpora apparecchi fissi. Quando si considera il trattamento ortodontico, non c'è dubbio che i risultati occlusali siano generalmente più facili da controllare nei casi di Classe I e in quelli associati a qualsiasi grado di discrepanza sagittale che si trovano all'estremità più lieve dello spettro. In generale, più elevati sono i requisiti di ancoraggio, più difficili diventano i casi di estrazione di FPM da gestire con apparecchi fissi, in particolare quelli associati alla presenza di un overjet significativo e/o affollamento. La dipendenza dal rinforzo dell'ancoraggio con apparecchi ortodontici, archi transpalatali e mini impianti diventa più importante per ottenere un risultato di successo, in particolare nel bambino più grande (Fig. 4). Tuttavia, a seconda della gravità della malocclusione, anche i secondi molari permanenti mal posizionati possono essere gestiti relativamente facilmente con apparecchi fissi (Fig. 5). La chiusura degli spazi può essere prolungata, in particolare nell'arcata mandibolare, ma una gestione attenta dell'ancoraggio e meccaniche del paziente possono produrre buoni risultati occlusali, anche nella dentizione adulta (Fig. 6).
Si dovrebbe anche ricordare che per alcuni bambini che presentano una dentizione permanente stabilita con alto rischio di carie e/o scarsa igiene orale, gli apparecchi fissi potrebbero non essere appropriati e a volte sarà necessario fare compromessi quando i FPM non possono essere restaurati.
Perché non ci sono trial clinici randomizzati che indagano le conseguenze dell'estrazione dei FPM?
Data la quantità di bambini visti ogni anno sia nel Regno Unito che a livello internazionale con FPM compromessi, sembrerebbe sorprendente che ci sia una mancanza di dati di alta qualità che indaghino gli esiti del trattamento. Attualmente, gran parte di ciò che sappiamo si basa su dati retrospettivi raccolti da reparti ospedalieri molto occupati – in particolare in relazione agli esiti occlusali dopo la perdita forzata di questi denti. Non solo abbiamo bisogno di dati più robusti sulle conseguenze occlusali e sulla salute orale a lungo termine delle estrazioni interceptive o della cura restaurativa, ma anche di più dati relativi agli esiti della qualità della vita in relazione alle decisioni di gestione per i bambini colpiti da questa comune condizione sia nel breve che nel lungo termine. È generalmente riconosciuto che un RCT rappresenta il metodo più robusto per indagare gli effetti di un intervento terapeutico, ma ci sono sfide significative associate all'applicazione di questa metodologia nella gestione dei FPM compromessi. Infatti, mentre sono stati fatti tentativi per applicare questa metodologia all'estrazione dei FPM, non sono ancora stati pubblicati risultati. Un problema significativo è l'etica di randomizzare i bambini per estrazioni o restauri, che è aggravato da approcci fondamentalmente diversi al trattamento in diverse parti del mondo. Forse la soluzione potrebbe essere un trial multicentrico prospettico internazionale con un buon controllo delle variabili coinvolte, piuttosto che l'imposizione eticamente più impegnativa di un RCT.
Prospettive dei pazienti e qualità della vita orale
All'interno della letteratura dentale, c'è una crescente enfasi su come le condizioni dentali possano influenzare la qualità della vita orale e generale dei bambini. È ormai ben riconosciuto che sia le carie non trattate che l'MIH possano avere impatti negativi profondi sul benessere sociale, emotivo e funzionale di un bambino. È necessaria ulteriore ricerca per comprendere meglio come le interventi possano migliorare i risultati e le esperienze riportate dai pazienti per i bambini con FPM compromessi, sia a breve che a lungo termine.
Conclusione
Gli FPM compromessi possono avere un impatto negativo sulla qualità della vita di un bambino e presentare sfide significative nella gestione per il team dentistico. Sebbene manchi ancora una base di prove di alta qualità a supporto di tutte le diverse opzioni di trattamento, la diagnosi precoce e la pianificazione del trattamento multidisciplinare sono fondamentali per raggiungere i migliori risultati possibili.
Autori: Shrita Lakhani, Fiona Noble, Helen Rodd e Martyn T. Cobourne
Riferimenti:
- Moghaddam L F, Vettore M V, Bayani A et al. L'associazione tra stato di salute orale, caratteristiche demografiche e determinanti socioeconomici con la qualità della vita correlata alla salute orale nei bambini: una revisione sistematica e meta-analisi. BMC Paediatr 2020; 20: 489.
- Governo del Regno Unito. Fornire una migliore salute orale: un toolkit basato su prove per la prevenzione. 2021. Disponibile su https://www.gov.uk/government/publications/ delivering-better-oral-health-an-evidence-based- toolkit-for-prevention (accesso gennaio 2023).
- Taylor G D, Pearce K F, Vernazza C R. Gestione dei primi molari permanenti compromessi nei bambini: analisi trasversale delle attitudini dei dentisti generali e degli specialisti in odontoiatria pediatrica del Regno Unito. Int J Paediatr Dent 2019; 29: 267–280.
- Governo del Regno Unito. Indagine sulla salute dentale dei bambini: 2013. 2015. Disponibile su https://www.gov.uk/government/statistics/childrens-dental-health-survey-2013 (accesso gennaio 2023).
- Rodd H D, Graham A, Tajmehr N, Timms L, Hasmun N. Ipopermineralizzazione dei molari incisivi: conoscenze e pratiche attuali. Int Dent J 2021; 71: 285–291.
- Oreano M D, Santos P S, Borgatto A F, Bolan M, Cardoso M. Associazione tra carie dentale e ipopermineralizzazione dei molari incisivi nei primi molari permanenti: un modello gerarchico. Community Dent Oral Epidemiol 2022; DOI: 10.1111/cdoe.12778.
- Schwendicke F, Elhennawy K, Reda S, Bekes K, Manton D J, Krois J. Carico globale dell'ipopermineralizzazione dei molari incisivi. J Dent 2018; 68: 10–18.
- Lygidakis N A, Garot E, Somani C, Taylor G D, Rouas P, Wong F S L. Migliori pratiche cliniche per i clinici che trattano bambini con ipopermineralizzazione dei molari incisivi (MIH): un documento di politica aggiornato dell'Accademia Europea di Odontoiatria Pediatrica. Eur Arch Paediatr Dent 2021; 23: 3–21.
- Walshaw E G, Noble F, Conville R, Lawson J A, Hasmun N, Rodd H. Ipopermineralizzazione dei molari incisivi e anomalie dentali: un'associazione casuale o reale? Int J Paediatr Dent 2020; 30: 342–348.
- Somani C, Taylor G D, Garot E, Rouas P, Lygidakis N A, Wong F S L. Un aggiornamento delle modalità di trattamento nei bambini e negli adolescenti con denti affetti da ipopermineralizzazione dei molari incisivi (MIH): una revisione sistematica. Eur Arch Paediatr Dent 2022; 23: 39–64.
- Schwendicke F, Walsh T, Lamont T et al. Interventi per il trattamento di lesioni cariose cavitate o dentinali. Cochrane Database Syst Rev 2021; DOI: 10.1002/14651858. CD013039.pub2.
- Duncan H F, Galler K M, Tomson P L et al. Dichiarazione di posizione della Società Europea di Endodonzia: gestione della carie profonda e della polpa esposta. Int Endod J 2019; 52: 923–934.
- Taylor G D, Vernazza C R, Abdulmohsen B. Successo della gestione endodontica dei primi molari permanenti compromessi nei bambini: una revisione sistematica. Int J Paediatr Dent 2019; 30: 370–380.
- Rodríguez-Farre E, Testai E, Bruzell E et al. La sicurezza dell'amalgama dentale e dei materiali alternativi per le restaurazioni dentali per pazienti e utenti. Regul Toxicol Pharmacol 2016; 79: 108–109.
- Elhennawy K, Jost-Brinkmann P-G, Manton D J, Paris S, Schwendicke F. Gestione dei molari con grave ipopermineralizzazione dei molari incisivi: un'analisi costo-efficacia all'interno del sistema sanitario tedesco. J Dent 2017; 63: 65–71.
- Jälevik B, Klingberg G. Risultati del trattamento e ansia dentale in giovani di 18 anni con MIH, confronti con controlli sani – uno studio longitudinale. Int J Paediatr Dent 2011; 22: 85–91.
- Ashley P, Noar J. Estrazioni intercettive per i primi molari permanenti: un protocollo clinico. Br Dent J 2019; 227: 192–195.
- Nordeen K A, Kharouf J G, Mabry T R, Dahlke W O, Beiraghi S, Tasca A W. Valutazione radiografica della sostituzione del secondo molare permanente dopo l'estrazione del primo molare permanente: identificazione dei predittori per la chiusura spontanea dello spazio. Paediatr Dent 2022; 44: 123–130.
- Teo T K, Ashley P F, Parekh S, Noar J. La valutazione della chiusura spontanea dello spazio dopo l'estrazione dei primi molari permanenti. Eur Arch Paediatr Dent 2013; 14: 207–212.
- Patel S, Ashley P, Noar J. Fattori prognostici radiografici che determinano la chiusura spontanea dello spazio dopo la perdita del primo molare permanente. Am J Orthod Dentofacial Orthop 2017; 151: 718–726.
- Innes N, Borrie F, Bearn D et al. Dovrei estrarre ogni sei trial dentali (SIXES): protocollo di studio per un trial controllato randomizzato. Trials 2013; 14: 59.
- Royal College of Surgeons of England. Una linea guida per l'estrazione dei primi molari permanenti nei bambini. 2023. Disponibile su https://www.rcseng.ac.uk/-/media/ fds/guidance-for-the-extraction-of-first-permanent- molars-in-children.pdf (accesso aprile 2023).
- Thilander B, Skagius S. Sequelae ortodontiche dell'estrazione dei primi molari permanenti. Uno studio longitudinale. Rep Congr Eur Orthod Soc 1970; 429–442.
- Normando A D, Maia F A, Ursi W J, Simone J L. Cambiamenti dentoalveolari dopo estrazioni unilaterali dei primi molari mandibolari e la loro influenza sullo sviluppo e sulla posizione dei terzi molari. World J Orthod 2010; 11: 55–60.
- Yavuz I, Baydaş B, Ikbal A, Dağsuyu I M, Ceylan I. Effetti della perdita precoce dei primi molari permanenti sullo sviluppo dei terzi molari. Am J Orthod Dentofacial Orthop 2006; 130: 634–638.
- Jälevik B, Möller M. Valutazione della chiusura spontanea dello spazio e dello sviluppo della dentizione permanente dopo l'estrazione dei primi molari permanenti ipopermineralizzati. Int J Paediatr Dent 2007; 17: 328–335.
- Sandler P J, Atkinson R, Murray A M. Per quattro sei. Am J Orthod Dentofacial Orthop 2000; 117: 418–434.
- DiBiase A, Sandler C, Sandler P J. Per quattro sei, rivisitato. Am J Orthod Dentofacial Orthop 2021; DOI: 10.1016/j.ajodo.2020.11.035.
- Elhennawy K, Rajjoub O, Reissmann D R et al. L'associazione tra ipopermineralizzazione dei molari incisivi e qualità della vita correlata alla salute orale: uno studio trasversale. Clin Oral Investig 2022; 26: 4071–4077.