Il ruolo del sistema di distrazione curvilinea nell'apnea ostruttiva del sonno pediatrica: un caso clinico
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
Abstract
Obiettivo: Gli autori presentano un caso di apnea ostruttiva del sonno associata a grave micrognazia mandibolare trattata con distrazione ossea mandibolare con sistema curvilineo pianificato sotto assistenza computerizzata.
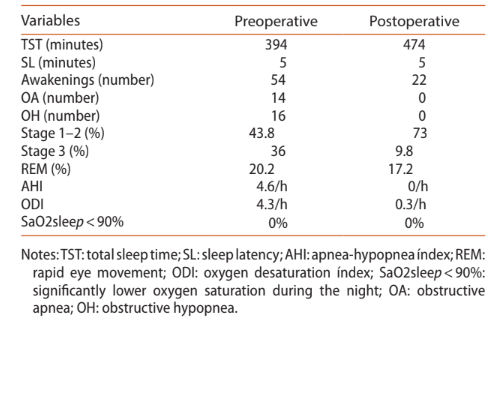
Presentazione Clinica: Un bambino di 15 anni con scarsa compliance alla terapia continua di pressione positiva delle vie aeree è stato inviato al dipartimento degli autori. L'osservazione ha rivelato una grave micrognazia mandibolare come principale causa della sindrome da apnea ostruttiva del sonno. Il primo studio di polisonnografia ha rivelato 14 apnee ostruttive, 16 ipopnee ostruttive e un indice apnea-ipopnea di 4.6/h.
Conclusione: L'osteogenesi per distrazione mandibolare può essere una tecnica di successo nell'alleviare l'ostruzione delle vie aeree superiori secondaria alla micrognazia, migliorando anche l'aspetto del paziente. La pianificazione chirurgica sotto assistenza computerizzata è uno strumento utile per prevedere i movimenti ossei, e la distrazione curvilinea potrebbe essere considerata preziosa nella distrazione mandibolare.
Introduzione
La sindrome da apnea ostruttiva del sonno (OSAS) nei bambini è definita come un disturbo della respirazione durante il sonno, caratterizzato da un'ostruzione parziale prolungata delle vie aeree superiori e/o un'ostruzione completa intermittente (apnea ostruttiva) che interrompe la ventilazione durante il sonno e frammenta i modelli di sonno. Della popolazione pediatrica generale, l'1,2–5,7% presenta OSAS. L'iperplasia adenotonsillare è l'eziologia più comune dell'OSAS nei bambini. Altre cause sono l'obesità, malformazioni facciali o scheletriche e malattie neuromuscolari, respiratorie o metaboliche. I bambini nati con anomalie craniofacciali congenite come la sequenza di Pierre Robin o la sindrome di Treacher Collins affrontano problemi complessi di gestione delle vie aeree. Spesso presentano micrognazia mandibolare e glossoptosi, che portano a ostruzione delle vie aeree. Le conseguenze dell'OSAS includono compromissione neuropsicologica e cognitiva, ipertensione sistemica e polmonare e disfunzione endoteliale. La pressione positiva continua delle vie aeree (CPAP) rimane un'alternativa di trattamento non chirurgica per l'OSAS pediatrica; tuttavia, la limitata aderenza a questo tipo di terapia rimane una limitazione realistica nei bambini. L'osteogenesi distrattiva mandibolare (MDO) ha dimostrato di migliorare l'ostruzione delle vie aeree superiori e altri risultati funzionali in pazienti selezionati con anomalie craniofacciali. Gli autori presentano un caso di apnea ostruttiva del sonno associata a grave micrognazia mandibolare trattata con distrazione ossea mandibolare pianificata con assistenza computerizzata.
Relazione di caso
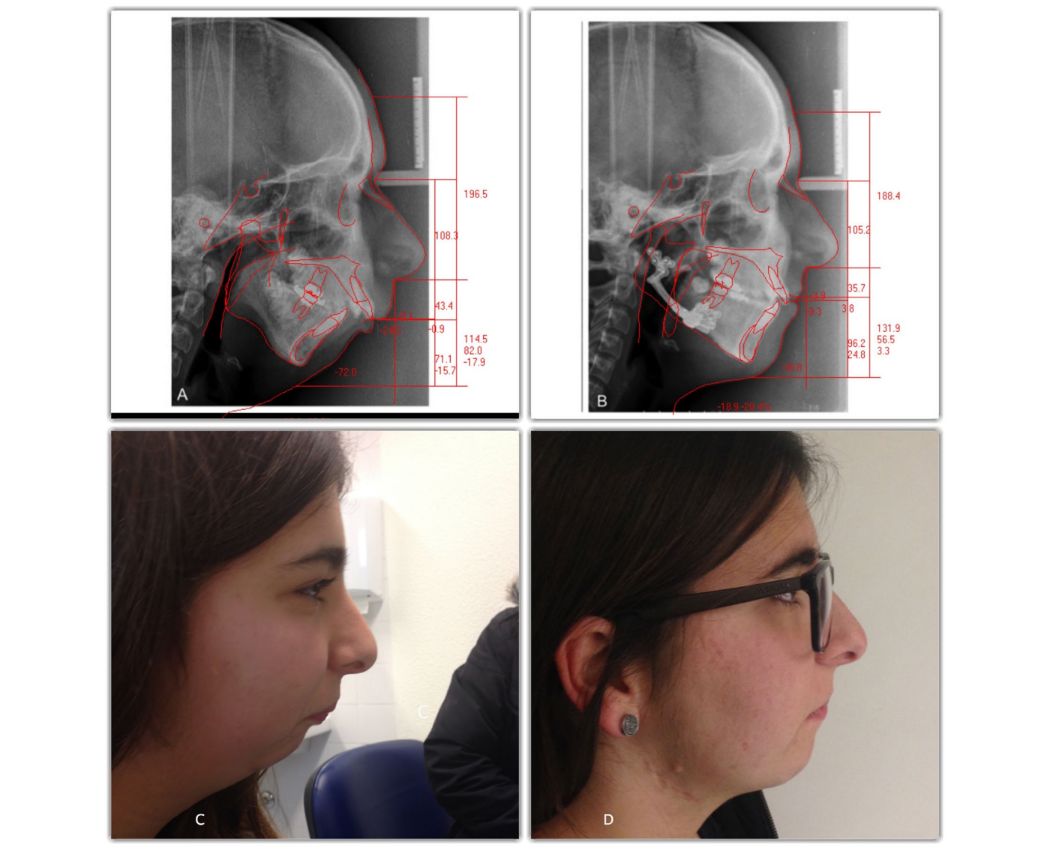
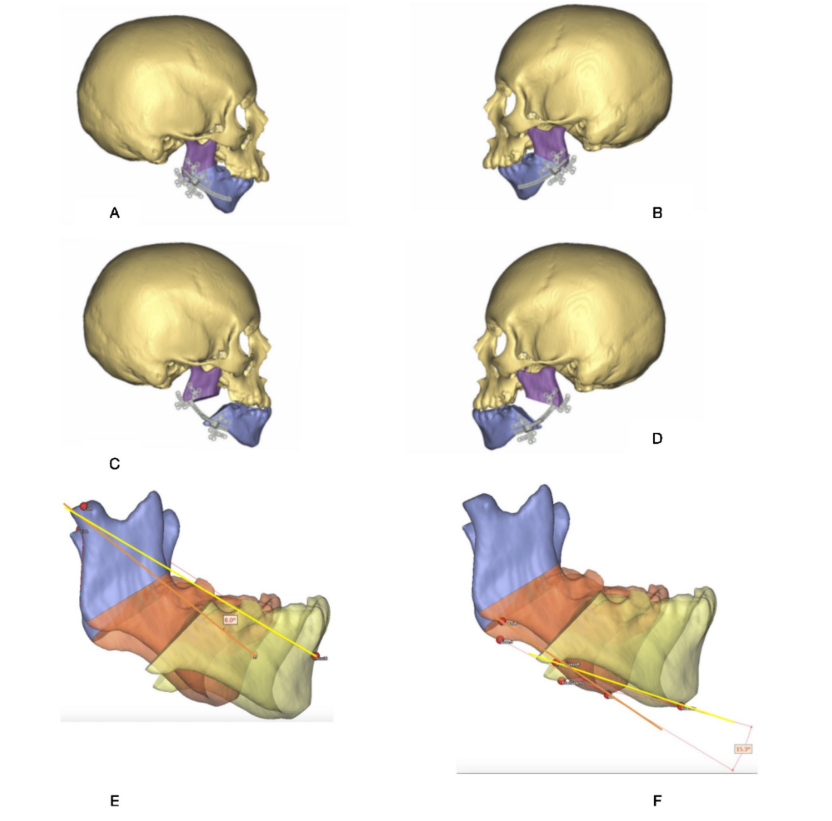
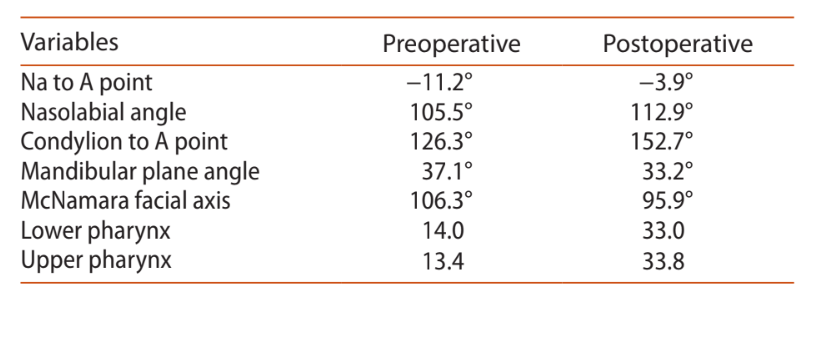
Un bambino di 15 anni è stato inviato al dipartimento dell'autore per una consulenza dopo una limitata aderenza alla terapia CPAP e lamentele cognitive generali. L'osservazione facciale generale ha rivelato una grave micrognazia mandibolare come causa principale per OSAS (Figura 1(C)). La polisomnografia ha rivelato 14 apnee ostruttive, 16 ipopnee ostruttive e un indice apnea-ipopnea di 4.6/h (Tabella 1). Il tracciamento cefalometrico (Figura 1(A)) ha confermato la micrognazia mandibolare e una piccola via aerea superiore (Tabella 2). Per pianificare l'avanzamento mandibolare, è stata eseguita una tomografia computerizzata (TC) tridimensionale (3D) e è stata eseguita una pianificazione virtuale 3D (Figura 2). È stata ottenuta l'autorizzazione dai genitori del paziente.
Gestione e risultato
Il team chirurgico ha pianificato di utilizzare un Sistema di Distrazione Curvilineare interno della DePuySynthes® (DePuy Sythes CMF, West Chester, PA, US) per utilizzare due piani simultaneamente: orizzontale e verticale (Figura 2(E), (F)). Synthes ProPlan CMF® (servizio di pianificazione chirurgica assistita da computer) è stato utilizzato per pianificare questo caso. Nella fase 1, il sito approssimativo dell'osteotomia (Figura 2(A), (B)) è stato contrassegnato. Poi il segmento distale della mandibola è stato spostato nella posizione desiderata post-distrazione (Figura 2(C)–(D)).
Gli autori hanno utilizzato un approccio chirurgico intraorale per eseguire l'osteotomia e adattare il distrattore come pianificato. Il distrattore è stato adattato correttamente alla mandibola. Poi, è stata creata una porta di attivazione percutanea nei tessuti molli attraverso cui è uscito il braccio di estensione. Prima di eseguire l'osteotomia, la posizione del distrattore è stata contrassegnata perforando e inserendo le viti attraverso ciascun piatto di base. Poi, il distrattore è stato svitato e rimosso per eseguire la corticotomia sul lato buccale della mandibola, estendendosi nei bordi superiore e inferiore. Questo ha permesso la stabilità dei segmenti ossei durante il riattacco del distrattore. Il distrattore è stato riattaccato allineando i piatti di base con i fori creati in precedenza, e l'osteotomia è stata completata sull'aspetto linguale della mandibola, utilizzando un osteotomo. Alla fine, lo strumento di attivazione è stato utilizzato per ingaggiare l'esagono di attivazione del braccio di estensione. È stato ruotato in senso antiorario, nella direzione contrassegnata sul manico dello strumento per confermare la stabilità del dispositivo e verificare il movimento della mandibola, e il distrattore è tornato nella sua posizione originale. Il paziente ha iniziato la distrazione attiva cinque giorni dopo l'intervento, 1,0 mm al giorno (mezza rotazione due volte al giorno), per prevenire una consolidazione prematura. Dopo 27 giorni, ha iniziato il periodo di consolidazione per 10 settimane. In questa fase, i bracci di estensione sono stati rimossi. Dopo quel periodo, il team chirurgico ha rimosso il distrattore utilizzando un approccio extraorale. Questo approccio non era pianificato, ma il team non è stato in grado di rimuovere il distrattore intraoralmente. La polisonnografia post-operatoria ha presentato zero apnea e zero indice apnea-ipopnea (Tabella 1). Il risultato finale (Figura 1(D)) è stato soddisfacente.
Discussione
La micrognazia è solitamente una condizione congenita caratterizzata da una mandibola piccola e retrusa e ha un impatto diretto sui tessuti molli circostanti delle vie aeree superiori, limitando il flusso d'aria. Questa situazione tende a verificarsi con uno spostamento posteriore della lingua (glossoptosi), che può portare a un'ostruzione fisica delle vie aeree orofaringee e ipofaringee durante l'inspirazione e può risultare in apnea/ipopnea. Questa condizione, caratterizzata da episodi apneici e/o ipopneici durante il sonno, può essere accompagnata da gravi problemi secondari. È importante menzionare che, dove possibile, il trattamento conservativo dovrebbe sempre essere provato prima di considerare l'intervento chirurgico. Tuttavia, il miglioramento estetico e l'immagine di sé possono essere molto importanti, specialmente per le femmine di 15 anni. Considerando il miglioramento estetico, l'opzione chirurgica ha un grande valore.
Quando si considera l'MDO in un neonato o un bambino, i rischi rispetto ai benefici della chirurgia devono sempre essere presi in considerazione.
Numerose opzioni chirurgiche sono state descritte per la gestione dell'OSAS pediatrica, secondaria a mandibola ipoplasica. L'MDO è attualmente un metodo di trattamento accettato per i pazienti che necessitano di ricostruzione delle mandibole ipoplasiche. L'MDO allevia l'ostruzione delle vie aeree allungando la mandibola. Questo allunga gli attacchi della lingua alla mandibola (muscolo genioglosso), posizionando la lingua in modo più anteriore, alleviando la glossoptosi. Sebbene l'MDO sia molto efficace nell'alleviare il disagio delle vie aeree secondario a micrognazia, l'età ottimale per l'intervento chirurgico deve ancora essere determinata. Confrontando i risultati di coloro che hanno meno di 2 mesi, 2–6 mesi, 6–18 mesi e 18 mesi di età al momento dell'MDO, non c'era alcuna differenza significativa nel tasso di fallimento. Sfortunatamente, questo paziente è stato riferito per consultazione a 15 anni di età, e gli autori ritengono che l'intervento chirurgico avrebbe dovuto essere eseguito prima. Complicazioni chirurgiche come cicatrici facciali, paralisi del nervo facciale, disturbi neurosensoriali del nervo alveolare inferiore, anomalie occlusali come un morso aperto anteriore e danni dentali possono verificarsi a causa dell'MDO. Pianificare un intervento chirurgico con software 3D ha diversi vantaggi e può ridurre le complicazioni chirurgiche. La TC 3D consente un'orientamento preciso e spaziale dell'osso deformato, che può essere misurato e valutato in tutte le dimensioni. Questo consente una pianificazione chirurgica precisa. Questo strumento chirurgico con il Sistema di Distrazione Curvilinea di DePuySynthes® potrebbe essere considerato prezioso nella distrazione mandibolare, tenendo in considerazione l'uso di punti di riferimento e regioni riproducibili per le osteotomie su ciascun lato della mandibola e la possibile identificazione di interferenze ossee/dentali lungo il percorso di movimento.
Conclusione
In conclusione, l'MDO può essere una tecnica efficace nell'alleviare l'ostruzione delle vie aeree superiori secondaria a micrognazia, migliorando anche l'aspetto del paziente. La pianificazione chirurgica assistita da computer sembra essere uno strumento utile per prevedere i movimenti ossei, e la distrazione curvilinea potrebbe essere considerata preziosa nella distrazione mandibolare.
Autori: David Serrano Faustino Ângelo, Bruno Rosa, Rogério Santos & Carlos Diogo Matos
Riferimenti:
- Rosen CL. Sindrome da apnea ostruttiva del sonno (OSAS) nei bambini: sfide diagnostiche. Sleep. 1996;19:S274–7.
- Li AM, So HK, Au CT, et al. Epidemiologia della sindrome da apnea ostruttiva del sonno nei bambini cinesi: uno studio comunitario in due fasi. Thorax. 2010;65:991–997.
- Bixler EO, Vgontzas AN, Lin H-M, et al. Apnea notturna nei bambini in un campione della popolazione generale: prevalenza e fattori di rischio. Sleep. 2009;32:731–736.
- Beydon N, Aubertin G. Criteri diagnostici per la sindrome da apnea ostruttiva del sonno. Arch Pédiatrie Organe Off La Sociéte Fr Pédiatrie [Pediatr Arch French Pediatr Soc]. 2016;23:432–436. Francese.
- Gozal D, Serpero LD, Sans Capdevila O, et al. Infiammazione sistemica nei bambini non obesi con apnea ostruttiva del sonno. Sleep Med. 2008;9:254–259.
- Miman MC, Kirazli T, Ozyurek R. Ecocardiografia Doppler nell'ipertrofia adenotonsillare. Int J Pediatr Otorhinolaryngol. 2000;54:21–26.
- Atkeson A, Yeh SY, Malhotra A, et al. Funzione endoteliale nell'apnea ostruttiva del sonno. Prog Cardiovasc Dis. 2009;51:351–362.
- King MS, Xanthopoulos MS, Marcus CL. Migliorare l'aderenza alla pressione positiva delle vie aeree nei bambini. Sleep Med Clin. 2014;9:219–234.
- Marcus CL, Beck SE, Traylor J, et al. Studio clinico randomizzato in doppio cieco di due diverse modalità di terapia con pressione positiva delle vie aeree sull'aderenza e l'efficacia nei bambini. J Clin Sleep Med. 2012;8(1):37–42, 15 Feb.
- Hong P. Una revisione narrativa clinica della osteogenesi da distrazione mandibolare nei neonati con sequenza di Pierre Robin. Int J Pediatr Otorhinolaryngol. 2011;75:985–991.
- Ow ATC, Cheung LK. Meta-analisi dell'osteogenesi da distrazione mandibolare: applicazioni cliniche e risultati funzionali. Plast Reconstr Surg. 2008;121:54e–69e.
- Hong P, McNeil M, Kearns DB, et al. Osteogenesi da distrazione mandibolare nei bambini con sequenza di Pierre Robin: impatto sulla qualità della vita correlata alla salute. Int J Pediatr Otorhinolaryngol. 2012;76:1159–1163.
- Kaban B, Seldin E, Kikins R, et al. Applicazione clinica dell'osteogenesi da distrazione curvilinea per la correzione delle deformità mandibolari. J Oral Maxillofac Surg. 2009;67:996–1008.
- Manikandhan R, Lakshminarayana G, Sneha P, et al. Impatto dell'osteogenesi da distrazione mandibolare sulle vie aeree orofaringee in pazienti adulti con apnea ostruttiva del sonno secondaria a ostruzione retroglossale delle vie aeree. J Maxillofac Oral Surg. 2014;13:92–98.
- Breik O, Tivey D, Umapathysivam K, et al. Osteogenesi da distrazione mandibolare per la gestione dell'ostruzione delle vie aeree superiori nei bambini con micrognazia: una revisione sistematica. Int J Oral Maxillofac Surg. 2016;45:769–782.
- Kolstad CK, Senders CW, Rubinstein BK, et al. Osteogenesi da distrazione mandibolare: a quale età procedere. Int J Pediatr Otorhinolaryngol. 2011;75:1380–1384.
- Verlinden CRA, van de Vijfeijken SECM, Jansma EP, et al. Complicazioni dell'osteogenesi da distrazione mandibolare per deformità congenite: una revisione sistematica della letteratura e proposta di una nuova classificazione per le complicazioni. Int J Oral Maxillofac Surg. 2015;44:37–43.
