Controllo precoce con risonanza magnetica dopo artrocentesi dell'articolazione temporomandibolare
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
Astratto
Lisi e lavaggio dell'articolazione temporomandibolare (ATM) con artrocentesi e viscosupplementazione sono un trattamento efficace per il dislocamento acuto del disco (DD) senza riduzione. Il successo clinico sembra essere correlato a molteplici fattori nonostante la mancanza di comprensione dei suoi meccanismi. Gli autori presentano un caso di una donna di 17 anni con limitazione acuta dell'apertura della bocca (12 mm), dolore all'ATM destro - 8/10 sulla scala analogica visiva, deviazione a destra durante l'apertura della bocca. La diagnosi clinica e di risonanza magnetica (RM) era di DD acuto senza riduzione dell'ATM destro. È stata proposta all paziente un'artrocentesi dell'ATM destro con lisi, lavaggio e viscosupplementazione dello spazio articolare superiore. Dopo 5 giorni, è stata eseguita una nuova RM per confermare la distensione dello spazio articolare superiore e la posizione del disco. Un miglioramento clinico è stato ottenuto 5 giorni e 1 mese dopo l'artrocentesi. Lo spazio articolare superiore è aumentato di 6 mm e il disco è rimasto dislocato. Riportiamo la prima immagine RM postoperatoria precoce dell'ATM, con spazio articolare superiore misurabile.
Introduzione
I disturbi temporomandibolari (TMD) includono una vasta gamma di condizioni patologiche dell'articolazione temporomandibolare (TMJ) e delle strutture muscoloscheletriche correlate. Spesso vengono diagnosticati e trattati in modo errato nella pratica clinica, influenzando negativamente la vita dei pazienti. I TMD possono essere suddivisi in due gruppi principali: disturbi intra-articolari ed extra-articolari. I disordini intra-articolari più comuni sono lo spostamento del disco (DD) con riduzione, DD senza riduzione e la malattia degenerativa articolare. I metodi non invasivi, tra cui farmaci, fisioterapia e splint occlusali, sono la prima opzione di trattamento. Quando questi metodi falliscono, può essere necessario un approccio chirurgico. Una delle procedure di trattamento minimamente invasive consiste nell'arthrocentesi, lisi e lavaggio poiché è efficace nel ridurre le aderenze intra-articolari e nel liberare il disco articolare, riducendo il dolore e ripristinando la normale funzione mandibolare. Gioca anche un ruolo nella riduzione delle citochine infiammatorie nel liquido sinoviale. Inoltre, l'arthrocentesi del TMJ riduce anche la pressione intracapsulare mediante una distensione idraulica dello spazio articolare superiore. L'acido ialuronico è il principale componente del liquido sinoviale e ha una grande importanza nella lubrificazione articolare, riducendo l'attrito all'interno dello spazio intra-articolare con un "effetto cuscinetto" contro gli impatti, e il suo effetto analgesico. Un carico elevato sul TMJ può compromettere la perfusione capillare. L'ipossia temporanea conduce al rilascio di radicali liberi ed è responsabile della degradazione dell'acido ialuronico, diminuendo la viscosità sinoviale, riducendo la lubrificazione intra-articolare, contribuendo a una condizione patologica danneggiando le molecole extracellulari e intracellulari. Sebbene non ci siano prove solide dei benefici dell'uso dell'iniezione di acido ialuronico intra-articolare, molti autori suggeriscono un miglioramento clinico a lungo termine dei sintomi del TMJ dopo il suo utilizzo. La risonanza magnetica (MRI) è l'esame di riferimento per diagnosticare i cambiamenti intra-articolari. Il disco del TMJ gioca un ruolo importante nella funzione del TMJ. La valutazione della sua posizione e forma è cruciale per la decisione terapeutica. Moses et al. hanno studiato la posizione del disco del TMJ con MRI prima e dopo lisi e lavaggio artroscopico. Riportano che nonostante solo l'8% dei dischi lussati abbia raggiunto la riduzione, il 92% dei pazienti ha avuto una significativa diminuzione del dolore e il ripristino della normale funzione mandibolare. Pertanto, il successo clinico dell'arthrocentesi del TMJ sembra essere correlato a molteplici fattori nonostante la mancanza di comprensione dei suoi meccanismi.
Relazione di caso
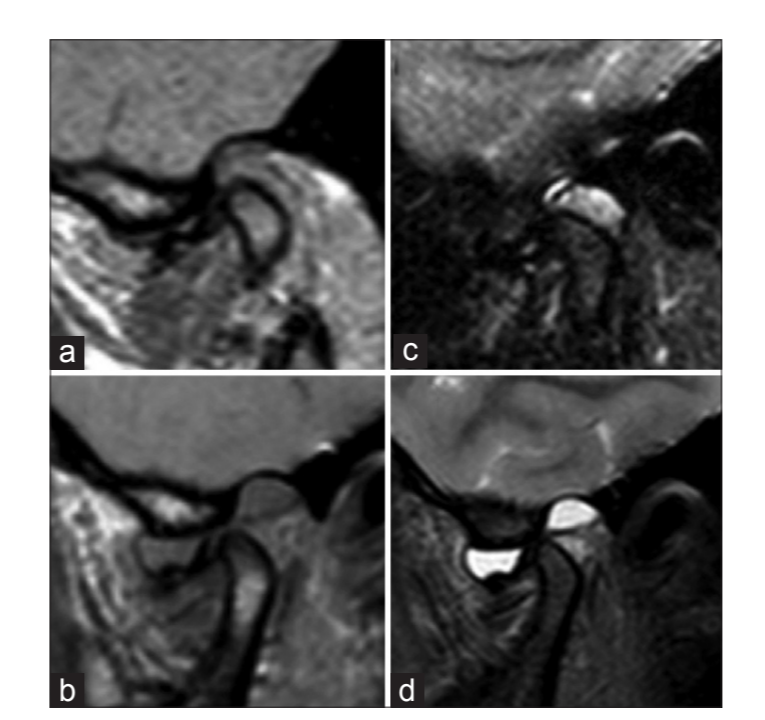
Una donna di 17 anni si è presentata alla nostra consulenza dopo un'insorgenza improvvisa (4 h) di dolore all'ATM destro e apertura della bocca limitata, non alleviata con ibuprofene. La paziente ha riferito una storia pregressa di clic dell'ATM destro asintomatico negli ultimi 2 anni e un trattamento ortodontico 3 anni prima. Ha negato qualsiasi episodio di trauma o infezione. L'esame clinico ha rivelato un dolore all'ATM destro di 8/10 sulla scala analogica visiva e nessun dolore nell'ATM sinistro. L'apertura massima interincisiva della bocca era di 12 mm con deviazione a destra [Figura 1a]. Le escursioni laterali e in avanti erano limitate a causa del dolore. La palpazione del tessuto retrodiscale destro era dolorosa e non erano presenti clic. Non abbiamo riscontrato dolori muscolari. La diagnosi clinica è stata un DD acuto senza riduzione dell'ATM destro, confermata da MRI (T1 assiale, T2 coronale, DP sagittale e recupero adiabatico in inversione spettrale T2 - bocca chiusa e aperta).
Gestione e risultato
Abbiamo eseguito un'arthrocentesi dell'ATM destro dopo anestesia locale con lidocaina bloccando il nervo auricolotemporale. Come eseguito nella tecnica classica, è stata tracciata una linea tragocantale e il primo ago è stato inserito 10 mm anteriori e 2 mm inferiori al tragus. Sono stati iniettati 1,8 mL di lidocaina con epinefrina 1:80.000 per allargare lo spazio articolare superiore. Il secondo ago è stato inserito 20 mm anteriori e 7 mm inferiori al tragus. Successivamente, l'articolazione è stata lavata con 250cc di Ringer Lactate. Alla fine, sono stati iniettati 1,5cc di acido ialuronico ad alta stabilità (Durolane SJ). Cinque giorni dopo l'arthrocentesi, il paziente era asintomatico, con un'apertura massima interincisiva della bocca di 32 mm, senza deviazione [Figura 1b]. Non erano presenti clic. Una risonanza magnetica post-operatoria precoce ha mostrato un aumento dello spazio articolare superiore di 6 mm [Figura 2] con un conseguente spostamento anteroinferiore del condilo più pronunciato per lo stesso grado di apertura della bocca. Il disco è rimasto spostato anteriormente ma con riduzione [Figura 3].


Discussione
Come precedentemente descritto nella letteratura, l'arthrocentesi dell'ATM è un trattamento efficace per il DD acuto senza riduzione, riducendo il dolore e la limitazione dell'apertura della bocca. Tuttavia, il riposizionamento del disco non sembra giocare un ruolo principale poiché molti autori riportano successo clinico senza cambiare la posizione del disco. Sono state suggerite molte teorie per il miglioramento clinico dopo l'arthrocentesi dell'ATM non correlate alla posizione del disco. Una delle teorie riguarda il tasso di flusso del liquido intra-articolare e la distribuzione della pressione intracapsulare durante l'arthrocentesi. Le caratteristiche dinamiche del fluido variabili contribuiscono a risultati terapeutici diversi: un flusso aumentato è associato a un lavaggio più efficace con una maggiore riduzione del dolore. Pochi studi hanno dimostrato che la pressione di irrigazione è efficace nel ridurre le aderenze. Tuttavia, nella pratica clinica, non è facile controllare il tasso di flusso o misurare la pressione intracapsulare. In alternativa, la riduzione del dolore potrebbe essere dovuta alla diminuzione delle citochine infiammatorie, in particolare della bradichinina e dell'interleuchina-6. Ancora una volta, la misurazione delle citochine del liquido sinoviale nella pratica clinica non è fattibile. Nitzan ha proposto che la rimozione dell'effetto del vuoto intra-articolare e il cambiamento della viscosità del liquido sinoviale potrebbero spiegare il successo dell'arthrocentesi migliorando la mobilità del disco e del condilo. Secondo la teoria dell'acido ialuronico di Nitzan, ipotizziamo che il miglioramento clinico in questo paziente sia spiegato da una migliore perfusione capillare dovuta alla riduzione della pressione intra-articolare, migliorando la perfusione dei nutrienti intra-articolari e conseguente rimodellamento e adattamento articolare. La misurazione MRI dello spazio articolare superiore prima e dopo l'arthrocentesi potrebbe essere un metodo affidabile e riproducibile per il monitoraggio e la valutazione del successo clinico della tecnica. Pertanto, la misurazione dello spazio articolare superiore dopo il lavaggio e l'iniezione di acido ialuronico nello spazio articolare superiore potrebbe prevedere benefici clinici.
Conclusioni
La distensione idraulica potrebbe essere una misura importante per prevedere il successo clinico. La misurazione della distensione idraulica potrebbe spiegare di più sui meccanismi dell'arthrocentesi dell'ATM. Sarebbero necessari studi a lungo termine per valutare la rilevanza della distensione dell'articolazione superiore, ma sembra che la distensione idraulica giochi un ruolo importante nel successo clinico.
Autori: David Faustino Ângelo, Rita Sousa, Isabel Pinto, David Sanz, F. Monje Gil, Francisco Salvado
Riferimenti:
Tvrdy P, Heinz P, Pink R. Arthrocentesi dell'articolazione temporomandibolare: Articoli biomedici della Facoltà di Medicina dell'Università Palacky, Olomouc, Cecoslovacchia 2013;159:31‑34.
Dworkin SF, LeResche L. Criteri diagnostici di ricerca per i disturbi temporomandibolari: Revisione, criteri, esami e specifiche, critica. J Craniomandib Disord 1992;6:301‑55.
Manfredini D, Guarda‑Nardini L, Winocur E, Piccotti F, Ahlberg J, Lobbezoo F. Criteri diagnostici di ricerca per i disturbi temporomandibolari: Una revisione sistematica dei risultati epidemiologici dell'asse I. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2011;112:453‑62.
Al‑Belasy FA, Dolwick MF. Arthrocentesi per il trattamento del blocco chiuso dell'articolazione temporomandibolare: Un articolo di revisione. Int J Oral Maxillofac Surg 2007;36:773‑82.
Stein JI. Arthrocentesi dell'ATM. Un'alternativa chirurgica conservativa. N Y State Dent J 1995;61:68‑76.
Tozoglu S, Al‑Belasy FA, Dolwick MF. Una revisione delle tecniche di lisi e lavaggio dell'ATM. Br J Oral Maxillofac Surg 2011;49:302‑9.
Sahlström LE, Ekberg EC, List T, Petersson A, Eriksson L. Trattamento di lavaggio dei movimenti dolorosi della mandibola in caso di dislocazione del disco senza riduzione. Uno studio controllato randomizzato in una prospettiva a breve termine. Int J Oral Maxillofac Surg 2013;42:356‑63.
Monje‑Gil F, Nitzan D, González‑Garcia R. Arthrocentesi dell'articolazione temporomandibolare. Revisione della letteratura. Med Oral Patol Oral Cir Bucal 2012;17:e575‑81.
Nitzan DW. Arthrocentesi – Incentivi per l'uso di questo approccio minimamente invasivo per i disturbi temporomandibolari. Oral Maxillofac Surg Clin North Am 2006;18:311‑28, vi.
Nitzan DW, Price A. L'uso dell'arthrocentesi per il trattamento delle articolazioni temporomandibolari osteoartritiche. J Oral Maxillofac Surg 2001;59:1154‑9.
Nitzan DW, Dolwick MF. Un'alternativa spiegazione per la genesi dei sintomi di blocco chiuso nel processo di dislocazione interna. J Oral Maxillofac Surg 1991;49:810‑5.
Nitzan DW, Etsion I. Forza adesiva: La causa sottostante dell'ancoraggio del disco alla fossa e/o eminente nell'articolazione temporomandibolare – Un nuovo concetto. Int J Oral Maxillofac Surg 2002;31:94‑9.
De Riu G, Stimolo M, Meloni SM, Soma D, Pisano M, Sembronio S, et al. Arthrocentesi e disturbi dell'articolazione temporomandibolare: Risultati clinici e radiologici di uno studio prospettico. Int J Dent 2013;2013:790648.
Bonotto D, Machado E, Cunali RS, Cunali PA. Viscosupplementazione come trattamento delle dislocazioni interne dell'articolazione temporomandibolare: Studio retrospettivo. Rev. dor 2014;15:2‑5.
Kawai Y, Lee MC, Kubota E. Stress ossidativo e disturbi dell'articolazione temporomandibolare. Jpn Dent Sci Rev 2008;44:145‑50.
Nitzan DW. Pressione intraarticolare nell'articolazione temporomandibolare umana funzionante e la sua alterazione mediante elevazione uniforme del piano occlusale. J Oral Maxillofac Surg 1994;52:671‑9.
Nitzan DW, Goldfarb A, Gati I, Kohen R. Cambiamenti nel potere riduttore del liquido sinoviale delle articolazioni temporomandibolari con “fenomeno del disco ancorato”. J Oral Maxillofac Surg 2002;60:735‑40.
Milam SB, Zardeneta G, Schmitz JP. Stress ossidativo e malattia degenerativa dell'articolazione temporomandibolare: Un'ipotesi proposta. J Oral Maxillofac Surg 1998;56:214‑23.
Emshoff R, Rudisch A, Bösch R, Strobl H. Indicatori prognostici dell'esito dell'arthrocentesi: Uno studio di follow-up a breve termine. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003;96:12‑8.
Ahmed N, Sidebottom A, O’Connor M, Kerr HL. Valutazione prospettica dell'esito dei benefici terapeutici dell'arthroscopia e dell'arthrocentesi dell'articolazione temporomandibolare. Br J Oral Maxillofac Surg 2012;50:745‑8.
Emshoff R, Rudisch A. Determinazione delle variabili predittive per gli esiti del trattamento dell'arthrocentesi e della distensione idraulica dell'articolazione temporomandibolare. J Oral Maxillofac Surg 2004;62:816‑23.
Sidebottom A, Ahmed N. Il ruolo dell'arthroscopia e dell'arthrocentesi nella gestione dell'ATM. Face Mouth Jaw Surg 2012;2:22‑8.
Barmeir E, Teich S, Gutmcher Z. MRI dell'articolazione temporomandibolare – Il gold standard. Refuat Hapeh Vehashinayim (1993) 2014;31:19‑27, 86.
Moses JJ, Sartoris D, Glass R, Tanaka T, Poker I. L'effetto della lisi chirurgica e del lavaggio artroscopico dello spazio articolare superiore sulla posizione e mobilità del disco dell'ATM. J Oral Maxillofac Surg 1989;47:674‑8.
Manfredini D, Rancitelli D, Ferronato G, Guarda‑Nardini L. Arthrocentesi con o senza farmaci aggiuntivi nella malattia infiammatoria-degenerativa dell'articolazione temporomandibolare: Confronto di sei protocolli di trattamento*. J Oral Rehabil 2012;39:245‑51.
Nogami S, Yamauchi K, Kataoka Y, Takano H, Yamashita Y, Takahashi T. Confronto clinico tra arthrocentesi e trattamento conservativo convenzionale con fissazione maxillomandibolare per fratture condilari unilaterali alte. J Oral Rehabil 2013;41:141‑147.
Xu Y, Lin H, Zhu P, Zhou W, Han Y, Zheng Y, et al. Uno studio comparativo tra l'uso del lavaggio artroscopico e l'arthrocentesi dell'articolazione temporomandibolare basato su un'analisi di dinamica dei fluidi computazionale. PLoS One 2013;8:e78953.