Lesioni non cariose: usura dentale. Eccessiva attrizione, abrasione, erosione
Traduzione automatica
L'articolo originale è scritto in lingua EN (link per leggerlo) .
In letteratura e classificazioni, vengono utilizzati termini sia specifici che generali per descrivere la perdita di struttura dentale post-eruttiva sotto forma di usura dei denti. Termini specifici come attrito, abrasione, erosione e abfrizione individuano cause distinte di perdita di tessuto, mentre termini più ampi come usura dentale e perdita di superficie dentale comprendono più fattori.
Nella Classificazione Internazionale delle Malattie (ICD) le lesioni non cariose post-eruttive sono categorizzate in:
- K03 Altre malattie dei tessuti duri dei denti
- K03.0 Attrito eccessivo dei denti
- K03.1 Abrasione dei denti
- K03.2 Erosione dei denti
- K03.4 Ipercementosi
- K03.7 Cambiamenti di colore post-eruttivi dei tessuti duri dentali
- K03.8 Altre malattie specificate dei tessuti duri dei denti
- K03.9 Malattia dei tessuti duri dei denti, non specificata
I termini specifici offrono chiarezza riguardo all'eziologia della perdita di tessuto. Tuttavia, i difetti spesso sorgono da una combinazione di fattori, con uno che inizia la condizione e un altro che contribuisce alla sua progressione. Inoltre, fattori causali simili possono risultare in lesioni in diverse posizioni, complicando ulteriormente la diagnosi.
- Attrizione si riferisce alla perdita di tessuto dentale duro a causa del contatto tra denti opposti, che colpisce tipicamente le superfici occlusali.
- Abrasione descrive l'usura delle strutture dentali o delle restaurazioni causata da forze meccaniche esterne, come spazzolamenti vigorosi, dentifrici abrasivi o abitudini come masticare semi. Questo tipo di usura appare comunemente sulle superfici cervicali e occlusali.
- Erosione denota la perdita di tessuto dentale causata dalla demineralizzazione indotta da acidi, spesso localizzata sulle superfici cervicali vestibolari o sulle superfici occlusali e orali, a seconda dell'origine dell'acido.
Comprendere il legame tra bruxismo, lesioni non cariose (attrito eccessivo, abrasione ed erosione) e disturbi temporomandibolari (TMD) è essenziale per fornire una cura completa ai pazienti. Il nostro “Congresso Online sui Disturbi Temporomandibolari e sul Trattamento del Bruxismo Basato su Evidenze” è progettato per fornirti le conoscenze e i protocolli necessari per gestire efficacemente queste condizioni interconnesse. In questo corso, esplorerai l'interconnessione tra bruxismo e usura patologica dei denti, approfondendo argomenti come:
- Segni clinici del bruxismo e il suo ruolo nell'usura dentale.
- Cause dell'usura dentale, inclusi attrito meccanico, erosione chimica e abrasione.
- Strategie di prevenzione e trattamento dell'usura funzionale per i pazienti con bruxismo.
- Diagnosi e gestione dei TMD secondo principi basati su evidenze.
Questo congresso è essenziale per i dentisti che mirano a diagnosticare, prevenire e trattare queste condizioni utilizzando protocolli basati su evidenze.
Usura Eccessiva dei Denti
L'usura eccessiva dei denti è la perdita progressiva dei tessuti dentali duri a causa del contatto dentale, che supera il processo di usura fisiologica. Questa usura patologica può compromettere la funzione masticatoria e portare a varie complicazioni, e può essere riscontrata sulle superfici occlusali o prossimali.
È importante differenziare l'usura patologica dall'usura fisiologica, che si verifica naturalmente a causa della normale funzione dei denti opposti o adiacenti durante la masticazione e la deglutizione. L'usura fisiologica dei denti ha uno scopo adattativo, fungendo da protezione contro il sovraccarico funzionale dei denti. È un processo lento e compensato che migliora l'efficienza masticatoria, facilita i movimenti mandibolari fluidi e garantisce un contatto occlusale senza soluzione di continuità durante le varie fasi dell'articolazione. Questo fenomeno naturale comporta la perdita graduale delle superfici occlusali entro i limiti dello smalto.
Etiologia
L'attrito eccessivo può derivare da:
- Malocclusione e irregolarità del morso
- Sovraccarico dovuto alla perdita di denti
- Fattori occupazionali o abituali
- Abitudini alimentari e abrasività dei cibi
- Proprietà biofisiche della saliva (ad es., iposalivazione o xerostomia)
- Cure dentali scadenti o protesi dentarie
Studi sperimentali confermano un legame tra attrito e abrasività degli alimenti, così come la progressione dell'usura nei casi di flusso salivare ridotto.
Epidemiologia
La prevalenza dell'attrito aumenta con l'età ed è più pronunciata negli individui con esposizione alimentare o professionale a materiali abrasivi. Sebbene sia rara nei bambini e negli adolescenti, la sua incidenza è aumentata in questi gruppi negli ultimi anni. Nei paesi sviluppati, le aspettative di vita più lunghe hanno contribuito all'aumento dei tassi di usura patologica tra le popolazioni più anziane.
Patogenesi e Anatomia Patologica
La patogenesi dell'aumento dell'usura dentale coinvolge un complesso intreccio di fattori. Questi includono un carico occlusale aumentato, influenze esogene come rischi professionali, abitudini alimentari e design protesici inappropriati che non considerano il coefficiente di attrito e la rugosità superficiale dei materiali. Inoltre, fattori endogeni come disturbi metabolici, endocrinopatie, bruxismo e malattie gastrointestinali contribuiscono al processo. La mancanza di meccanismi di riparazione efficaci aggrava il danno ai tessuti, portando a sensibilità, malocclusione e cambiamenti nell'articolazione temporomandibolare (ATM).
La perdita di tessuti dentali duri attiva meccanismi protettivi, inclusa la deposizione di minerali all'interno dei tubuli dentinali, la mineralizzazione superficiale della dentina esposta e la formazione di dentina riparativa. Questi cambiamenti aumentano la resistenza alla demineralizzazione ma possono contribuire all'ipersensibilità della dentina in alcuni casi. Quando la formazione di dentina riparativa è in ritardo rispetto alla perdita di tessuto, possono verificarsi infezioni della polpa, necrosi e distruzione ossea apicale.
Smalto: Mostra cristalli di idrossiapatite allungati con chiarezza ridotta e spazi inter-prismatici strettamente imballati.
Dentina: Aumento della microdurezza con tubuli obliterati, circondati da dentina intertubulare ipermineralizzata.
Pulpa: Le fasi iniziali mostrano odontoblasti disorganizzati, pichnosi nucleare e sclerosi vascolare. I casi avanzati possono portare a fibrosi o calcificazione della polpa.
Presentazione Clinica
- Usura irregolare, particolarmente in aree soggette a traumi.
- Spigoli acuti che causano lesioni ai tessuti molli.
- Denti appiattiti o deformati.
- Sensibilità a causa dell'esposizione della dentina.
- Cambiamenti nell'altezza facciale nei casi avanzati, insieme a cambiamenti della mucosa orale, perdita dell'udito e disagio dell'ATM.
I denti usurati sono notevolmente resilienti e non mostrano segni clinici di malattia parodontale. Questo può essere attribuito alla riduzione del braccio di leva causata dall'accorciamento della porzione sopragengivale del dente. Gli studi radiografici di solito rivelano una struttura parodontale normale, senza evidenza di riassorbimento osseo nelle cavità dei denti usurati. Lo spazio del legamento parodontale rimane invariato nella maggior parte dei casi. Tuttavia, in condizioni che promuovono un sovraccarico funzionale (come il bruxismo, la perdita significativa di denti o la malocclusione), possono verificarsi distruzione ossea e allargamento dello spazio del legamento parodontale.
Le varie forme e gradi di espressione della curva occlusale riflettono spesso le caratteristiche uniche dei movimenti mandibolari nei singoli pazienti. Una caratteristica clinica significativa dell'usura patologica dei denti è l'ipersensibilità dello smalto e della dentina, sebbene non tutti i pazienti la sperimentino. Questa sensibilità può colpire uno, diversi o tutti i denti. L'usura patologica generalizzata è spesso accompagnata da una riduzione della dimensione verticale occlusale e dell'altezza del terzo inferiore del viso. L'entità di questi cambiamenti dipende dalla profondità dell'usura dei tessuti duri e dal tipo di occlusione, e nei casi di difetti dell'arco dentale, dalla loro dimensione e posizione.
La diminuzione della dimensione verticale occlusale e dell'altezza facciale spesso coincide con la parafunzione dei muscoli masticatori (bruxismo) e lo spostamento mandibolare. Questo altera le relazioni topografiche all'interno dell'ATM. La complessità di tali casi può offuscare i legami causali tra i componenti della catena patologica (attrito eccessivo, coinvolgimento parodontale, bruxismo e disfunzione dell'ATM).
Classificazione
Attrito orizzontale: Perdita di tessuto in un piano orizzontale (il più comune).
Attrito verticale: Perdita della superficie prossimale.
Attrito misto: Usura combinata orizzontale e verticale.
Livelli di gravità:
Grado I: Usura dello smalto senza esposizione della dentina.
Grado II: Usura completa della cuspide o del bordo all'interno della dentina.
Grado III: Usura del dente che raggiunge la camera pulpare, con formazione di dentina secondaria.
Trattamento
La gestione completa considera le cause sottostanti:
Casi lievi: Regolazioni dietetiche e riallineamento del morso.
Casi gravi: Procedure restaurative (ad es., otturazioni o corone) e riabilitazione protesica.
L'attrito fisiologico e patologico lieve senza bruxismo generalmente non richiede trattamento. La diagnosi precoce, la prevenzione dei fattori causali e l'intervento terapeutico o protesico sono essenziali per gestire l'usura che influisce sull'altezza del morso o progredisce in modo significativo.
Il ripristino di difetti non cariosi in tali denti è impegnativo a causa della morfologia alterata della dentina. Gli strati ipermineralizzati spesso ostacolano la penetrazione adesiva, riducendo la resistenza del legame.
La scelta dei materiali restaurativi è fondamentale e il trattamento si concentra sulla stabilizzazione dell'usura e sulla prevenzione di ulteriori progressioni. Le fasi iniziali possono spesso essere gestite con misure preventive, terapie al fluoro e fresature selettive. L'usura moderata può richiedere restauri diretti o protesi per ripristinare l'anatomia e la funzione del dente. Per la perdita dentale estesa, si raccomandano protesi o impianti per ripristinare l'arcata dentale.
Il trattamento protesico migliora la masticazione, l'estetica e la salute articolare, prevenendo ulteriori usure. Le misure preventive, come evitare abrasivi, utilizzare attrezzature protettive e controlli dentali regolari, sono economicamente vantaggiose. L'intervento tempestivo per scheggiature o carie e un'igiene orale su misura sono vitali.
Nei casi di eccessiva attrizione, dove forze meccaniche come il bruxismo o la macinazione hanno causato una significativa perdita di struttura dentale, la Tecnica Index offre una soluzione che prioritizza la conservazione, la funzione e l'estetica. Creando un modello in cera o digitale, questa tecnica consente ai dentisti di ripristinare con precisione l'altezza occlusale persa, garantendo una corretta funzione e stabilità del morso.
Vuoi ottenere informazioni su soluzioni economiche e amichevoli per i pazienti per l'usura patologica dei denti che stanno già rivoluzionando le pratiche dentistiche in tutto il mondo? Unisciti al nostro corso “Il Trattamento della Dentizione Usurata con la Tecnica Index No-Prep” ora per imparare come implementare questa tecnica all'avanguardia e migliorare le tue competenze in odontoiatria restaurativa! Questo corso, guidato dal Dr. Riccardo Ammannato, pioniere della Tecnica Index, fornisce indicazioni passo dopo passo su diagnosi, wax-up per aggiustamenti VDO e protocolli di restauro pratico.
Prevenzione
- Identificazione e trattamento della malocclusione.
- Consulenza dietetica.
- Utilizzo di apparecchi protettivi per il bruxismo.
Abrasione dei Denti
Abrasione è la perdita progressiva di tessuti dentali duri causata da azioni meccaniche, come spazzolamento o contatto con oggetti e sostanze (sinonimi: difetto a forma di cuneo, usura abrasiva).
Codici ICD:
K03.10 Abrasione da dentifricio/polvere (difetto a forma di cuneo).
K03.11 A causa di abitudini.
K03.12 Occupazionale.
K03.13 Tradizionale ritualistica.
K03.18 Altra abrasione specificata.
K03.19 Abrasione non specificata.
Etiologia
L'abrasione deriva da tecniche di spazzolamento scadenti (troppa pressione o alta frequenza), dentifrici abrasivi e spazzolini a setole dure. Può anche risultare da abitudini dannose (ad es., fumare pipe, masticare penne, usare i denti come strumenti come tenere aghi per cucire), strumenti o ambienti occupazionali (ad esempio, lavorare in una fabbrica di cemento o granito), o pratiche culturali come la masticazione di noce di betel, pulire i denti con rametti o carbone.
Epidemiologia
La prevalenza varia dal 5% all'85% e aumenta con l'età.
Patogenesi e Anatomia Patologica
L'abrasione colpisce prevalentemente la regione cervicale, formando difetti a forma di V. Comporta un'usura meccanica esacerbata da fattori chimici, portando a una progressiva perdita di smalto e dentina.
Lo smalto colpito mostra una densità e una mineralizzazione aumentate, con tubuli dentinali obliterati. Nei casi avanzati, si verificano cambiamenti atrofici nella polpa.
Caratteristiche Cliniche
L'abrasione si presenta spesso come intagli lisci e lucidi vicino alla giunzione cemento-smalto, resistenti alle macchie. Possono essere piatti, poco profondi, a forma di piatto, o profondi e a forma di cuneo. Le fasi avanzate possono esporre la dentina, portando a ipersensibilità e potenziale coinvolgimento della polpa.
Trattamento
Identificare i fattori di rischio è cruciale per gestire l'abrasione. Questo comporta l'analisi delle abitudini di igiene orale, inclusa la tecnica di spazzolamento, la frequenza e la scelta di dentifrici o polveri, poiché alcuni possono essere altamente abrasivi. La posizione dei difetti da abrasione aiuta a individuare le cause. Per la sensibilità dentinale, possono essere utilizzati dentifrici desensibilizzanti o resina, con una preparazione accurata della superficie e rispetto delle linee guida del prodotto.
Le lesioni cervicali non cariose sono spesso restaurate con materiali come i vetroionomeri, i compositi o gli ibridi. I vetroionomeri rilasciano fluoro e sono adesivi ma mancano di durabilità, mentre i compositi offrono una migliore estetica e resistenza all'usura, rendendoli ideali per le lesioni anteriori. I vetroionomeri modificati con resina migliorano la maneggevolezza e la resistenza.
Prevenzione
Le strategie preventive includono l'educazione sui metodi di spazzolamento corretti, l'uso di prodotti non abrasivi e l'affrontare abitudini dannose. Per i rischi occupazionali, le misure protettive sono essenziali.
Erosione
L'erosione è una perdita progressiva di smalto e dentina causata dalla loro dissoluzione a causa di acidi e dalla rimozione meccanica dei tessuti ammorbiditi.
Etiologia
La causa principale dell'erosione è l'esposizione prolungata agli acidi, inclusi cibi acidi, agrumi, succhi di frutta, farmaci con pH basso, acido gastrico durante il reflusso (malattia da reflusso gastroesofageo (GERD)) e vapori acidi in ambienti industriali. Disturbi come la bulimia e l'anoressia comportano vomito frequente o schemi alimentari restrittivi, aumentando il rischio di erosione dello smalto. Professioni specifiche, come i produttori di vino, i sommelier, i nuotatori e i lavoratori delle industrie chimiche, affrontano rischi maggiori a causa dell'esposizione frequente ad ambienti acidi. La diminuzione del flusso salivare e della capacità tampone contribuisce a un'incapacità di neutralizzare gli acidi e di remineralizzare efficacemente lo smalto. Si osservano anche casi di erosione dello smalto di origine sconosciuta.
Epidemiologia
La prevalenza varia dal 20% al 45% nei bambini e negli adolescenti e fino all'80% negli adulti, con tassi più elevati osservati nei paesi industrializzati a causa dell'aumento del consumo di cibi e bevande acide.
Patogenesi e Anatomia Patologica
La microscopia a luce polarizzata e le tecniche di macinazione dei denti rivelano che la fase iniziale dell'erosione dello smalto è la demineralizzazione superficiale. Lo smalto sottostante, la dentina e la polpa rimangono invariati. Con il progredire della condizione, si verifica la sclerosi della dentina e compaiono cambiamenti nella polpa caratteristici dell'irritazione chimica agli odontoblasti.
Caratteristiche Cliniche
La demineralizzazione dello smalto si trova tipicamente tra l'equatore del dente e la regione cervicale. Queste aree si consumano rapidamente, formando difetti superficiali a forma di coppa. L'erosione dello smalto e della dentina è classificata in base alla sua velocità e gravità, e può stabilizzarsi nel tempo. La malattia può essere cronica, persistere per decenni. Nelle fasi iniziali, il colore della superficie erosa corrisponde alla tonalità naturale del dente, diventando gradualmente giallo o marrone chiaro. Questo è spesso accompagnato da ipersensibilità della dentina, che porta i pazienti a smettere di spazzolare. Gli incisivi superiori sono i più comunemente colpiti, con un coinvolgimento meno frequente di canini e premolari. Gli incisivi inferiori e i molari raramente mostrano erosione. L'erosione colpisce tipicamente almeno due denti simmetrici.
Circa l'80% dei pazienti con erosione riporta ipersensibilità a vari stimoli. L'erosione dello smalto spesso coesiste con altri problemi dentali, come carie, difetti a forma di cuneo e altro. L'erosione dello smalto è classificata come iniziale (che colpisce solo lo smalto) o avanzata (che coinvolge la dentina). Nell'erosione iniziale, la superficie del dente appare lucida ma diventa opaca quando si asciuga.
L'erosione avanzata porta a difetti nella dentina, con la base del difetto che appare giallastra, a volte scurendosi fino a diventare marrone.
Molti pazienti intensificano erroneamente il problema utilizzando spazzolini duri e polveri abrasive per pulire i denti, o trattando i denti con succo di limone per sbiancarli, aggravando ulteriormente l'erosione. Una volta che la superficie dello smalto è consumata, la dentina sottostante, che è più morbida e vulnerabile, si erode molto più rapidamente. Questo porta a difetti a forma di coppa che possono eventualmente portare alla completa distruzione della corona del dente.
L'erosione ha due fasi: Attiva e Stabile. Nella fase attiva, la perdita di tessuto è rapida, spesso accompagnata da ipersensibilità. La superficie del dente appare opaca dopo l'asciugatura, con uno strato sottile e difficile da rimuovere che può essere raschiato con un escavatore. Nella fase stabile, il processo di erosione rallenta, e la superficie del dente rimane libera da placca, lucida dopo l'asciugatura, e il dente non è sensibile.
Trattamento
Il principale obiettivo è eliminare i fattori eziologici. Spazzolare non dovrebbe essere interrotto, poiché ciò può peggiorare la condizione. Stabilizzare il processo implica una terapia di remineralizzazione utilizzando soluzioni di calcio e fluoro applicate più volte. Il ripristino estetico è il metodo di scelta. I pazienti con erosione dovrebbero essere consigliati di spazzolare con uno spazzolino morbido e utilizzare un dentifricio contenente calcio e fluoro. I dentifrici con bassa abrasività sono essenziali e il consumo di frutti acidi, succhi e bibite dovrebbe essere minimizzato. L'uso di cannucce e il risciacquo della bocca con acqua possono aiutare a proteggere i denti.
Un approccio terapeutico efficace prevede applicazioni combinate di soluzioni di gluconato di calcio (10%) e fluoro sodico (2%).
Per erosione avanzata (superiore a 3 mm), potrebbero essere necessari restauri estetici o corone. Tuttavia, se i fattori dannosi persistono, l'erosione potrebbe progredire attorno ai restauri.
Prevenzione
È essenziale evitare l'esposizione a fattori dannosi. Poiché il consumo di succhi di frutta e bevande gassate è aumentato, l'educazione pubblica sui rischi associati agli acidi organici in queste bevande è fondamentale. È consigliabile limitare le bevande acide, utilizzare cannucce e diluire i succhi con acqua.
Dopo aver consumato bevande acide, la bocca dovrebbe essere sciacquata con acqua. Il dentifricio con fluoro è utile nella remineralizzazione, e spazzolare immediatamente dopo il consumo di bevande acide dovrebbe essere evitato.
Educare i pazienti a ridurre la frequenza e la quantità di bevande acide, specialmente la sera, e a utilizzare dentifrici ricchi di fluoro e a bassa abrasività (indice RDA: 30–50) e spazzolini a setole morbide è cruciale per prevenire l'erosione dentale e l'ipersensibilità. I pazienti dovrebbero essere avvisati di evitare di spazzolare immediatamente dopo l'esposizione agli acidi o dopo aver vomitato.
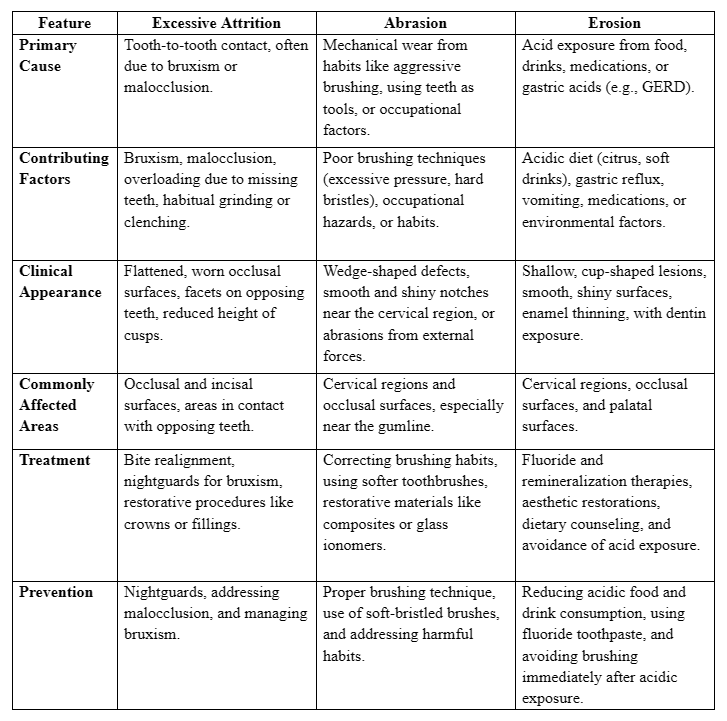
Tabella di confronto chiave
E in generale, come trattare l'usura dei denti?
Spesso, richiede un approccio interdisciplinare, combinando la gestione del bruxismo, la terapia con splint occlusali e il restauro estetico. Vuoi padroneggiare queste tecniche? Unisciti al nostro corso “Trattamento dell'Usura Dentale 2.0: Protocolli Aggiornati e Nuovi”. Scopri come affrontare questa condizione comune ma complessa con fiducia attraverso tecniche diagnostiche basate sull'evidenza e protocolli di trattamento strutturati. Scoprirai come differenziare tra usura dentale fisiologica e patologica, analizzare i fattori etiologici e personalizzare il tuo approccio per ogni paziente. Dalle tecniche restaurative e selezione dei materiali alla riabilitazione funzionale e strategie dentali anti-invecchiamento, questo corso ti fornisce un kit completo per trattare l'usura dentale.