Interventi a lembo. Materiali per osteogingivoplastica
Traduzione automatica
L'articolo originale è scritto in lingua RU (link per leggerlo) .
L'osteogingivoplastica è una forma di intervento chirurgico a lembo che prevede l'uso di preparati volti a stimolare i meccanismi riparativi nelle strutture ossee dell'apparato parodontale.
Unico corso di formazione da parte dei principali esperti nel trattamento delle malattie dei tessuti parodontali è offerto nel corso online Masterclass di parodontologia chirurgica: tecniche e innovazioni.
Dopo l'esecuzione della sanazione chirurgica della tasca parodontale patologica si forma un coagulo di sangue, che funge da matrice temporanea per la successiva trasformazione prima in tessuto di granulazione, e poi in tessuto cicatriziale, oppure, in caso di decorso favorevole, si osserva la rigenerazione delle strutture di tutti i componenti strutturali del parodonto, incluso il tessuto osseo.

Figura 1. Riempimento della cavità con materiale di trapianto.
In seguito, il difetto osseo può essere soggetto a infiammazione a causa dell'attivazione della funzione degli osteoblasti, con un aumento della sintesi di collagene nella matrice ossea. L'osso alveolare è caratterizzato da una rigenerazione attiva, durante la quale i difetti marginali possono ripristinare fino al 70% del volume perso. Ma per attivare i processi di ripristino del tessuto osseo è necessaria un'induzione della rigenerazione, che è possibile in presenza di terapia rigenerativa.
Hegedus nel 1923 ha utilizzato per la prima volta osso allogenico per sostituire il frammento perso del processo alveolare, da allora sono state sviluppate metodologie in grado di aumentare l'attività di rigenerazione ossea dopo l'esecuzione di interventi a lembo.
In diversi periodi sono state utilizzate le seguenti sostanze per stimolare l'osteogenesi:
- osso bovino, sottoposto a ebollizione e ridotto in polvere (Beube, Siilvers);
- frammenti ossei autologhi tritati (Forsberg);
- tessuto osseo autologo e bovino, sottoposto a congelamento profondo e trattato con merthiolate (Kremer).
Dai primi giorni di applicazione nel tessuto del trapianto osseo spongioso inizia una intensa osteogenesi sotto l'influenza delle cellule del midollo osseo autologo, che si distinguono per un elevato potenziale osteogenico. Il principale svantaggio dell'uso di tessuti autologhi è la vasta traumatizzazione della zona donatrice, che spesso supera il trauma nel sito dell'intervento chirurgico.

Figura 2. La cavità è riempita con il trapianto.
I moderni trapianti ossei sono rappresentati dai seguenti tipi:
- osso liofilizzato, farina ossea, trucioli, cartilagine;
- cartilagine formalinizzata, osso.
Il materiale formalinizzato e liofilizzato crea condizioni favorevoli per la successiva protesizzazione grazie alla sua buona lavorabilità. Il trapianto liofilizzato non è raccomandato per l'uso in aree infette. In presenza di tasche parodontali, è preferibile utilizzare il trapianto formalinizzato, che possiede un effetto antimicrobico grazie al rilascio di molecole di formaldeide.
Il processo di liofilizzazione del tessuto osseo provoca la perdita delle capacità rigenerative. Tuttavia, una rigenerazione efficace durante la formalinizzazione si osserva nel 40% dei casi, mentre nel caso della liofilizzazione si osserva nel 75%. Le qualità immunogene dei trapianti hanno un'influenza negativa, che diminuisce maggiormente durante il processo di essiccazione liofila, ma subisce poco danno durante la formalinizzazione.
Nella chirurgia parodontale, negli ultimi anni è stato ampiamente utilizzato il "coltivare" tessuto osteogenico; questo processo prevede l'inserimento di un impianto cavo, realizzato in nichel-titanio poroso, all'interno della massa spugnosa dell'osso iliaco.
Struttura dell'impianto
Due tubi cavi porosi di dimensioni uguali (2-2,5 cm), il cui diametro differisce di 1 mm, e lo spessore delle pareti è di 0,3–0,4 mm, sono disposti uno dentro l'altro. In questo caso, il diametro del tubo esterno è di 10-15 mm.
La costruzione scelta è spiegata dalla possibilità di ottenere più volte e dalla comodità di estrazione del materiale coltivato.
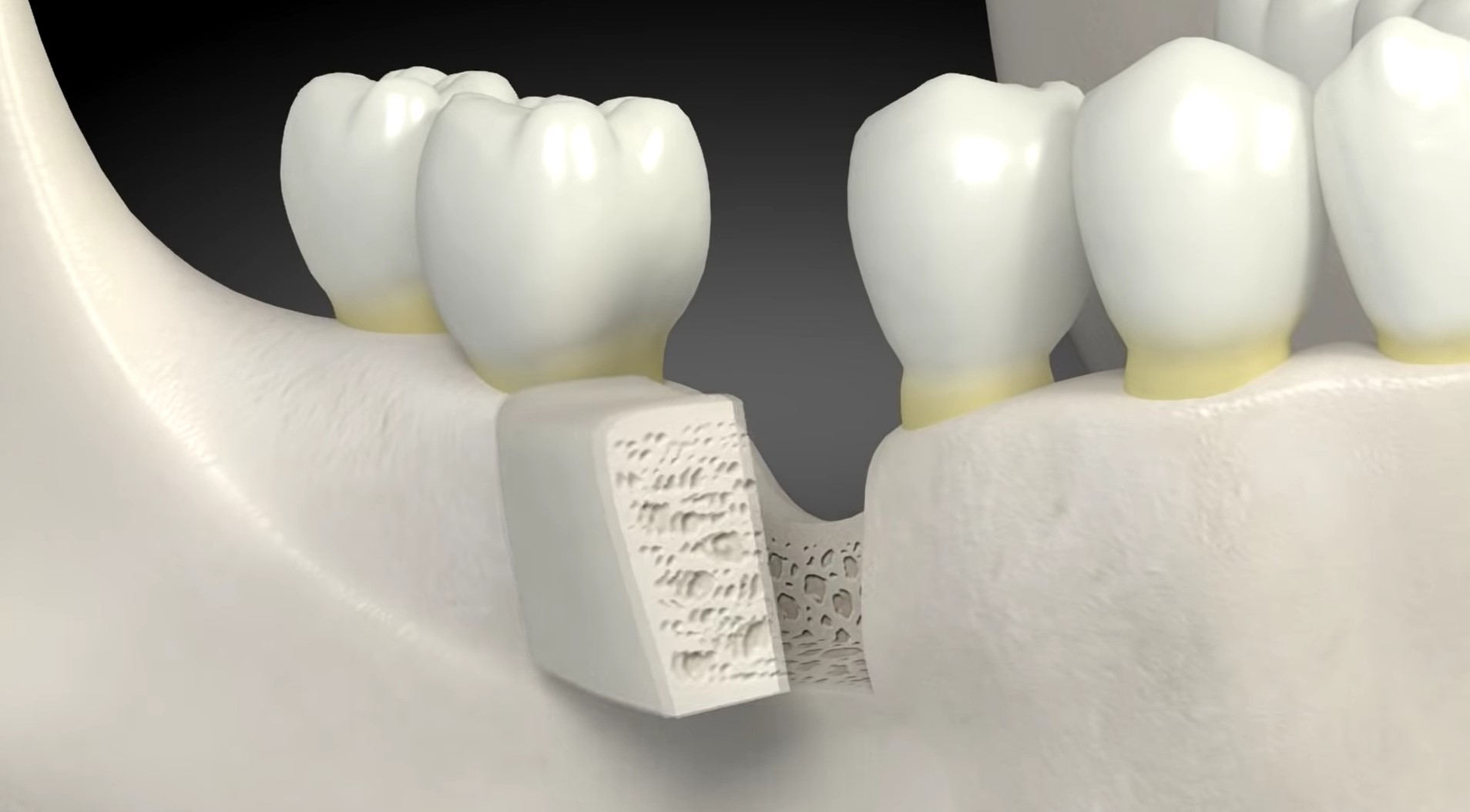
Figura 3. Applicazione del trapianto allogenico.
Dopo l'impianto della struttura descritta nel tessuto osseo della cresta iliaca, a causa della diffusione tissutale attraverso le pareti porose del nichel-titanio, inizia a germogliare all'interno del "pozzo" il tessuto mieloide, che gradualmente lo riempie completamente. Successivamente, questo tessuto si trasforma in cartilagine, poi in osso secondo i principi dell'osteogenesi indiretta.
L'uso di tessuto osteogenico in chirurgia parodontale garantisce la formazione di un rigenerato completo nella ferita ossea entro i prossimi sei mesi, e in alcuni casi anche prima, tutto dipende dal volume iniziale del difetto, si può raggiungere una crescita ossea compresa tra 4 e 6 mm.
Tra le varie varietà di allograft, il trapianto osseo demineralizzato si distingue per l'alta capacità rigenerativa del tessuto osseo. Questo è dovuto alla presenza di regolatori locali dell'osteogenesi:
- fattore di crescita scheletrico;
- proteina morfogenetica ossea.
Questi regolatori dell'osteogenesi provocano l'attivazione del potenziale quantitativo e morfologico delle cellule.
La moderna tecnologia di produzione è stata sviluppata in modo tale da consentire l'arricchimento del preparato con determinati farmaci, inclusi antisettici e antibiotici, il che consente di ridurre la contaminazione batterica del frammento donatore.
Il principale svantaggio di questo materiale è la sua immunogenicità, che provoca lo sviluppo di una reazione infiammatoria nei tessuti circostanti.
Breve descrizione
Questo materiale si distingue per la sua semplice struttura antigenica, che ne determina la bassa immunogenicità. Gli specialisti raccomandano di preferire il tessuto osseo di un embrione umano che ha raggiunto l'età di sei mesi, poiché al raggiungimento di questo termine il materiale osseo ha già una struttura completa.
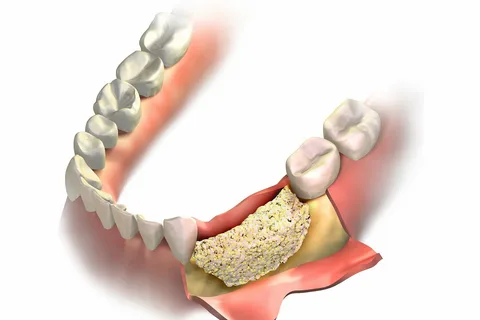
Figura 4. Operazione di osteogingivoplastica.
La brefocità contiene i seguenti componenti:
- brefocibro;
- cartilagine.
Questo materiale trapiantato ha plasticità, il che gli consente di riempire qualitativamente il difetto osseo di qualsiasi configurazione.
Il principale svantaggio della brefocità: spesso si riassorbe più rapidamente di quanto riesca a formarsi il tessuto osseo.
Materiali contenenti collagene
Vengono ottenuti dalla derma del bestiame. La tecnologia di produzione del collagene solubile consente di ridurre significativamente le sue qualità antigeniche, ma ciò non esclude completamente la possibilità di una reazione allergica.
Il collagene è la base per la creazione di una grande varietà di preparati. Tutti sono in grado di sigillare saldamente i difetti ossei e, grazie alla loro struttura porosa, possiedono un effetto emostatico. La struttura porosa è anche adatta per arricchire il trapianto con agenti farmacologici: antisettici, antibiotici.
In un ambiente infiammatorio, in presenza di sistemi di proteolisi, si verifica la distruzione del collagene e non si osserva stimolazione della rigenerazione riparativa. Per garantire la stabilizzazione del collagene, si aggiunge idrossiapatite, così come nylon, fibre sintetiche che conferiscono alla composizione maggiore resistenza.
Nella terapia rigenerativa possono essere utilizzati anche i seguenti gruppi di farmaci:
- farmaci ematici;
- trapianti tissutali;
- fibre del preparato antisettico letilano;
- sostituti ossei sintetici a base di idrossiapatite.
Farmaci a base di idrossiapatite
Si distinguono idrossiapatite riassorbibile e non riassorbibile. La prima è una sostanza a bassa cristallinità, dotata di elevate capacità di assorbimento. La seconda è una sostanza chimicamente stabile, che praticamente non si dissolve in acqua.
L'idrossiapatite può essere trasformata in una frazione a grana fine grazie all'azione criogenica su di essa durante il processo di produzione. Questo materiale per trapianto consente di formare legami chimici affidabili con il tessuto osseo, garantendo l'avvio dei processi di osteogenesi e cementogenesi.
Sono noti materiali per osteogingivoplastica, creati da materiale naturale, ottenuto in laboratorio da alghe. Questo biopolimero è arricchito con numerosi macro e microelementi, contiene gel di polimeri naturali, che sono in grado di formare tessuti strutturati indurenti: chitina, proteina, acido ialuronico, condroitin-solfato.
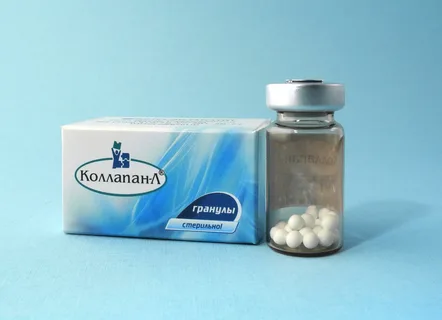
Figura 5. Preparato a base di collagene e idrossiapatite.
La composizione di questo biopolimero include alginato, e come additivo viene utilizzato idrossiapatite. Il preparato si distingue per le elevate capacità di assorbimento, il che gli consente di trattenere l'umidità nella tasca parodontale, garantendo così un'adeguata isolamento termico.
Esistono anche preparati che vengono prodotti sulla base di collagene di tipo 1 e glicosaminoglicani. Si distinguono per le loro uniche caratteristiche biochimiche e fisiche. È clinicamente dimostrato che il loro utilizzo nel processo di terapia complessiva della parodontite stimola l'attivazione dei processi riparativi sia nell'osso che nell'apparato parodontale.
Ulteriori informazioni aggiornate su questo argomento nel webinar Chirurgia parodontale senza incisioni. "Concetto di allungamento dei tessuti".