Complicazioni dell'impianto dentale
Traduzione automatica
L'articolo originale è scritto in lingua RU (link per leggerlo) .
L'impianto dentale garantisce il ripristino della continuità dell'arcata dentale, una corretta distribuzione fisiologica del carico sui denti rimanenti, la normalizzazione delle funzioni compromesse di articolazione e masticazione, il miglioramento dello stato psicologico del paziente e dell'estetica, aprendo nuovi orizzonti per migliorare la qualità dell'assistenza odontoiatrica.
Per maggiori informazioni attuali su questo argomento, partecipa al webinar Complicazioni nell'impianto e tecniche per la loro eliminazione.
Ottenere un risultato prevedibile del trattamento è possibile solo con una pianificazione accurata, tenendo conto di tutte le caratteristiche e i meccanismi di rigenerazione ossea, a condizione che lavori un team di specialisti: parodontologo, chirurgo, ortopedico e tecnico dentale.
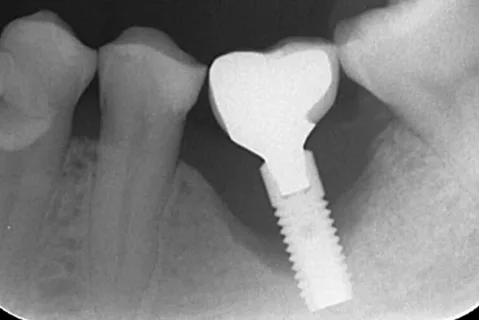
Figura 1. Segni radiologici di peri-implantite.
Oggi viene prodotta una vasta varietà di impianti, che differiscono per configurazione e tecnica di applicazione, ciò è in linea con il concetto multimodale dell'impiantologia dentale.
La loro principale funzione di supporto per le strutture ortopediche, gli impianti endo-ossei sono in grado di sostenere per circa 30 anni, e ci sono casi ancora più lunghi.
Ma l'uso dell'impianto per un lungo periodo non è l'unico criterio di efficacia del trattamento eseguito.
I criteri di un'efficace impiantologia dentale possono essere identificati come segue:
- mantenimento della stabilità clinica sotto l'effetto del carico funzionale (mancanza di mobilità e fenomeni infiammatori nei tessuti adiacenti);
- assenza di dolore e di qualsiasi sensazione sgradevole nei pazienti;
- nessun segno di riassorbimento osseo nell'area dell'impianto;
- il tessuto osseo del processo alveolare si atrofizza nell'area dell'impianto dentale a una velocità che non supera 0,2 mm all'anno.
Figura 2. Rigetto dell'impianto.
Gli indicatori presentati sopra permettono di valutare il livello di preparazione degli specialisti, nonché di determinare la qualità degli stessi impianti dentali.
Complicazioni della fase chirurgica dell'impianto dentale
Tra i fattori biologici più comuni che contribuiscono alla comparsa di complicazioni dopo la fase chirurgica, si dovrebbero evidenziare i seguenti:
- insufficiente irrorazione sanguigna del frammento di tessuto osseo nell'area dell'impianto,
- osteoporosi locale,
- malattie generali del paziente, che non sono state identificate tempestivamente, causando disturbi nell'osteogenesi.
Tuttavia, è importante notare che nella stragrande maggioranza delle situazioni cliniche, le complicazioni sono associate a errori nella selezione del paziente, nella pianificazione del trattamento imminente, nell'esecuzione dell'intervento chirurgico o nel processo di protesizzazione immediata.
Le complicazioni più frequenti legate al corso dell'operazione di impianto dentale includono:
- frattura della punta guida o del trapano;
- danno alle fibre nervose;
- ustione dell'osso durante la preparazione;
- perforazione del pavimento del seno mascellare superiore, danneggiamento della membrana mucosa;
- frattura dell'osso;
- la fissazione primaria non è stata raggiunta.
Le complicazioni sopra menzionate sono il risultato di un'eccessiva forza di impatto meccanico, di un'errata determinazione dell'altezza del processo alveolare tramite ortopantomografia, di una tecnica scorretta nella formazione del sito.
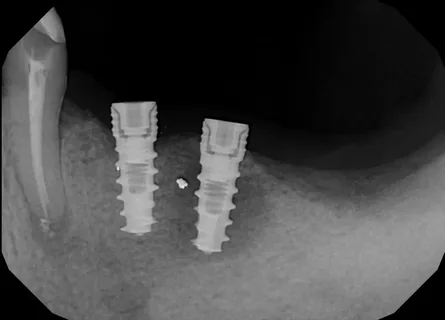
Figura 3. Segni di periimplantite.
L'accumulo graduale di esperienza clinica pratica permetterà di ridurre la percentuale di complicazioni dell'operazione di impianto dentale all'1-2% dei casi.
Complicazioni del periodo postoperatorio dell'impianto dentale
Di solito queste complicazioni vengono diagnosticate entro i prossimi 10 giorni. Si possono evidenziare le seguenti complicazioni del periodo postoperatorio:
- emorragie,
- ematomi,
- sensazioni dolorose,
- deiscenza delle suture,
- fenomeni infiammatori nei tessuti molli circostanti la mandibola (periostite, ascesso).
Le cause più frequenti di queste complicazioni possono essere le seguenti:
- risultato di complicazioni emerse durante l'operazione stessa,
- ignorare i principi del trattamento atraumatico,
- non aderenza del paziente alle prescrizioni del medico.
Complicazioni nella fase di rigenerazione riparativa
Possibili complicazioni nella fase di rigenerazione ossea includono:
- mucosite,
- peri-implantite,
- rigetto dell'impianto.
La peri-implantite è un complesso di fenomeni infiammatori che si localizzano nel tessuto osseo circostante il corpo dell'impianto e sono accompagnati dalla distruzione dell'osso e dal riempimento dell'area del difetto con tessuto granulazionario, che successivamente causa la mobilità dell'impianto, e in caso di trattamento non tempestivo – il rigetto.
Possibili cause di peri-implantite:
- formazione di un ematoma sopra il tappo del componente osseo dell'impianto, seguita dalla sua suppurazione;
- trascuratezza delle raccomandazioni di preparazione atraumatica;
- isolamento di scarsa qualità della ferita operatoria;
- presenza di cambiamenti cicatriziali o una piccola vestibolo della cavità orale nel paziente;
- lasciare vicino al campo operatorio bordi che causano trauma e favoriscono il processo ischemico;
- igiene insoddisfacente del paziente;
- mancanza di cure attentamente stabilite vicino alla manica gengivale dopo l'impianto dentale installato con tecnica in un'unica fase.
Clinica di peri-implantite nell'uso della tecnica in un'unica fase
La clinica di peri-implantite nell'uso della tecnica in un'unica fase si caratterizza per la comparsa di sensazioni dolorose alla pressione sull'impianto installato, la mucosa circostante è edematosa, iperemica, e si nota subito una leggera mobilità dell'impianto.
Figura 4. Manifestazioni iniziali di riassorbimento al confine tra impianto e osso.
Sulla radiografia si identifica un'area di riassorbimento del tessuto osseo chiaramente al confine impianto/osso, potrebbe formarsi una tasca ossea, localizzata nella zona del corpo o del colletto dell'impianto.
I principi di trattamento prevedono l'attuazione delle seguenti misure:
- esecuzione di igiene professionale, pulizia degli elementi strutturali dell'impianto che sporgono nella cavità orale con uno scaler per prevenire la contaminazione (inquinamento della superficie dell'impianto dentale, che creerà un ostacolo all'adsorbimento delle biomolecole, successiva integrazione dell'impianto);
- applicazione di acido citrico sulla superficie dell'impianto per un minuto;
- applicazione di un agente antibatterico sull'area della manica gengivale;
- terapia antibiotica sistemica, prescrizione di metronidazolo;
- accurata igiene orale, risciacqui antisettici.
In caso di trattamento infruttuoso, l'impianto viene rimosso, si procede alla revisione della ferita ossea (raschiatura atraumatica delle granulazioni). Dopo sei mesi è possibile effettuare la reimpiantazione.
Clinica della periimplantite nell'uso della tecnica in due fasi
La periimplantite, sviluppatasi dopo l'installazione dell'impianto in due fasi, presenta una serie di caratteristiche particolari. Alcune settimane dopo l'operazione si forma un'iperemia limitata e un edema, può essere osservato un tragitto fistoloso o granulazioni nell'area dell'elemento intraosseo dell'impianto dentale, che ricorda la clinica di un osteomielite limitata.
Sulla radiografia si rileva un'area di riassorbimento che si estende lungo il confine impianto/osso, iniziando a formare una tasca ossea.
Il mucosite è un complesso di fenomeni infiammatori della mucosa nell'area del vite-tappo senza l'aggiunta di riassorbimento, o una leggera riassorbimento marginale intorno al collo dell'impianto.
Le cause più frequenti di mucosite includono:
- la penetrazione di sangue nel canale filettato;
- il vite-tappo non è fissato saldamente nell'elemento intraosseo dell'impianto.
Il mucosite può essere considerato come una periimplantite localizzata.
Principi di terapia
Il trattamento prevede l'escissione della mucosa sopra l'impianto, la rimozione del tappo, il trattamento del campo operatorio e del canale filettato con soluzioni antisettiche, e l'installazione del formatore di gengiva. Tutte le procedure elencate ripetono l'algoritmo della seconda fase dell'operazione.
Figura 5. Rigetto dell'impianto.
In caso di necessità vengono prescritti farmaci antinfiammatori. L'efficacia di queste misure, a condizione che siano tempestive, è piuttosto alta: nei giorni successivi scompaiono i fenomeni infiammatori.
Complicazioni frequenti della seconda fase dell'impianto dentale:
- svitamento del frammento intraosseo insieme al tappo a causa della mancanza di osteointegrazione,
- penetrazione del frammento intraosseo all'interno del seno mascellare superiore
, - formazione di tessuto osseo sopra il tappo, ciò complica l'adattamento delle sovrastrutture.
Secondo i dati statistici, le complicazioni dell'impianto dentale, in particolare della fase chirurgica, a condizione che si seguano principi di intervento atraumatico e si utilizzino impianti di qualità che rispettino gli standard biotecnici moderni , rappresentano fino al 12%. Il restante 88-99% sono principalmente complicazioni nella fase del trattamento ortopedico.
L'ulteriore perfezionamento delle metodiche e dei protocolli di impianto è legato all'introduzione e allo sviluppo della rigenerazione ossea tessutale. Le tecnologie a membrana, le nuove varietà di materiali di innesto aprono nuove possibilità per l'impianto dentale.
Per saperne di più sulle complicazioni legate all'incremento dei tessuti molli durante il webinar Complicazioni dell'impianto immediato.
