Aspetti importanti del trattamento delle neoplasie maligne
Traduzione automatica
L'articolo originale è scritto in lingua RU (link per leggerlo) .
Il trattamento dei tumori maligni rappresenta una sfida complessa, le tecniche e gli approcci al trattamento sono in continua modernizzazione, mirando al raggiungimento dei risultati più efficaci. Tuttavia, ad oggi esistono principi immutabili di interventi chirurgici per i tumori maligni.
Per ulteriori informazioni attuali sulla diagnosi e il trattamento delle malattie oncologiche, consultare la sezione del nostro sito Formazione in Chirurgia Orale e Maxillo-Facciale.
I principali di questi principi sono i seguenti:
- ablastica;
- antiblastica;
- radicalismo;
- asepsi;
- antisepsi.
L'ablastica è un insieme di manipolazioni volte a prevenire la penetrazione delle cellule tumorali nella ferita chirurgica, nonché la loro disseminazione ematogena successiva.
Figura 1. Trattamento chirurgico di un tumore maligno.
Vengono inoltre distinti i seguenti principi di ablastica:
- manipolazione accurata dei tessuti e degli organi colpiti dal processo tumorale, chirurgo, loro mobilizzazione delicata — non dividere il tumore, non schiacciare, cercare di rimuoverlo in un unico blocco insieme al tessuto circostante, ai linfonodi adiacenti, ai vasi e agli organi;
- sostituzione degli strumenti e dei guanti durante l'operazione, emostasi affidabile, esecuzione dell'elettrocoagulazione dei vasi;
- trattamento accurato delle cavità con antisettici;
- uso del drenaggio prima di suturare la ferita.
Nel processo di esecuzione dell'intervento chirurgico, esistono metodi per aumentare il livello di ablastica, ciò è possibile grazie all'introduzione nella pratica di tecniche chirurgiche speciali: zonalità e guainatura.
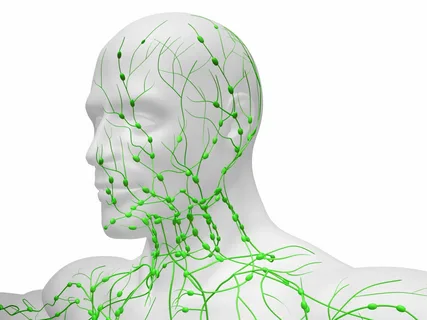
Figura 2. Linfonodi della testa e del collo.
L'area anatomica in oncologia è un concetto che definisce un frammento di tessuti, formato dall'organo colpito dalla neoplasia, dai linfonodi adiacenti e dai vasi, e altre strutture, situate lungo il percorso di disseminazione del processo tumorale.
Seguire i principi della compartimentazione anatomica durante gli interventi chirurgici significa eseguire manipolazioni all'interno dei compartimenti fasciali anatomici, che impediscono la diffusione delle cellule cancerose.
L'antiblastica implica un'azione speciale sulle cellule tumorali prima, durante e dopo l'intervento chirurgico, poiché la diffusione delle cellule cancerose può provocare una recidiva della malattia. L'antiblastica consiste in un insieme di manipolazioni volte a distruggere e rimuovere le cellule maligne che sono entrate nell'area della ferita chirurgica.
Trattamento palliativo e sintomatico
L'esecuzione di interventi palliativi in caso di neoplasie maligne è indicata quando si diagnosticano tumori non resecabili, così come in presenza di controindicazioni all'esecuzione di interventi chirurgici radicali.
Il trattamento sintomatico per le malattie oncologiche permette di alleviare le sofferenze del paziente, a questo gruppo di manipolazioni appartengono le seguenti:
- legatura dei vasi in caso di sanguinamento sviluppato dalla decomposizione del tumore;
- tracheostomia, che viene eseguita in caso di asfissia.
A un gruppo separato di interventi chirurgici appartengono quelli riabilitativi, che vengono eseguiti in caso di rimozione riuscita di una neoplasia maligna per migliorare la qualità della vita del paziente e accelerare la riabilitazione. A questi appartengono le seguenti operazioni:
- ricostruttive;
- plastiche;
- estetiche.
Operazioni sui linfonodi regionali
La linfadenectomia cervicale è un'operazione che viene eseguita in caso di metastasi confermate ai linfonodi, assenza di regressione delle metastasi a seguito di radioterapia o a scopo preventivo (linfadenectomia selettiva). Quando l'intervento chirurgico è la prima fase del trattamento, la linfadenectomia cervicale viene effettuata insieme all'escissione della neoplasia primaria.
Se i linfonodi sono colpiti da metastasi su entrambi i lati, la linfadenectomia cervicale viene eseguita bilateralmente, ma non immediatamente, bensì in più fasi con un intervallo di 14-20 giorni.
Figura 3. Studio della struttura istologica del tumore.
La linfadenectomia cervicale radicale implica la completa escissione dei tessuti che contengono i linfonodi del collo insieme al muscolo sternocleidomastoideo, al nervo accessorio e alla vena giugulare interna. Questa procedura è indicata in caso di multiple metastasi, così come per singole metastasi se sono adese o limitatamente mobili rispetto alle strutture anatomiche menzionate.
La dissezione linfonodale radicale modificata prevede la conservazione di una o più strutture anatomiche funzionalmente importanti. Si distinguono i seguenti tipi di questo intervento chirurgico:
- Il tipo 1 prevede la conservazione del nervo accessorio;
- Il tipo 2 — viene conservato il nervo accessorio e la vena giugulare interna;
- Il tipo 3 prevede la conservazione di tre strutture.
L'operazione viene eseguita in caso di linfonodi metastatici singoli e mobili, che non sono aderenti alle strutture anatomiche circostanti del collo.
La dissezione linfonodale selettiva del collo è un intervento chirurgico eseguito in pazienti in caso di metastasi cervicali clinicamente non rilevate (N0), e prevede l'escissione dei gruppi di linfonodi dove avviene il principale deflusso linfatico dagli organi della testa e del collo, dove si trova il tumore maligno.
Esistono tre varianti di dissezioni linfonodali selettive:
- laterale, in cui vengono rimossi i tessuti che includono i linfonodi dei livelli II–IV;
- postero-laterale, che prevede l'escissione dei tessuti che includono i linfonodi dei livelli II–V;
- supraclavicolare-sottolinguale, in cui vengono asportati i tessuti che includono i linfonodi dei livelli I—III.
Radiosensibilità delle cellule tumorali
Il tumore maligno è eterogeneo in termini di ossigeno, poiché è composto da aree disposte in modo caotico, con diversi livelli di ossigenazione. Perifericamente, l'ossigenazione è prevalentemente alta, mentre al centro, nell'area di necrosi del tumore, si trovano zone anossiche, prive di un adeguato apporto di sangue. La radiosensibilità dei tessuti dipende direttamente dalla pressione parziale dell'ossigeno. I tessuti e le cellule che soffrono di ipossia mostrano una alta radioresistenza rispetto alle cellule ossigenate e sono la fonte di ricrescita del tumore dopo il trattamento radioterapico.
Figura 4. Radioterapia.
Tutti i tumori, a seconda della loro risposta alla radiazione, sono suddivisi in tipi:
- radiosensibili;
- moderatamente radiosensibili;
- radioresistenti;
- moderatamente radioresistenti.
L'obiettivo della radioterapia è la guarigione del paziente, nonché la massima conservazione della struttura e funzione dell'organo danneggiato. I tumori radiosensibili sono soggetti a distruzione efficace senza causare danni ai tessuti sani circostanti. Nel trattamento dei tumori radioresistenti sono necessarie dosi che influenzano negativamente i tessuti sani.
Di conseguenza, la radiosensibilità è associata alla suscettibilità dei tessuti irradiati.
La reazione di un tumore maligno alla radiazione è determinata dai seguenti fattori:
- struttura citologica del tumore, livello di differenziazione delle cellule;
- carattere di crescita del tumore (le forme esofitiche mostrano maggiore radiosensibilità);
- ritmo di crescita del tumore (le forme a crescita rapida sono più efficacemente irradiate);
- i tumori ben vascolarizzati sono più radiosensibili;
- i tumori la cui stroma contiene molti fibre di collagene sono caratterizzati da radioresistenza;
- la parte centrale del tumore mostra scarsa radiosensibilità;
- la radiosensibilità varia in presenza di infezione (l'infiammazione aumenta la radiosensibilità dei tessuti sani, ma riduce la sensibilità del tumore).
Figura 5. Apparecchiatura per la radioterapia.
La radioterapia può essere utilizzata come metodo di terapia autonomo, oppure come trattamento palliativo o sintomatico. La radioterapia radicale prevede l'inattivazione completa della vitalità del tumore grazie alla creazione nella zona irradiata della dose di radiazioni necessaria per distruggere il tumore.
La radioterapia palliativa permette di rallentare ulteriormente la crescita del tumore, provoca la riduzione delle dimensioni, elimina i sintomi associati, aiuta a prolungare o migliorare la qualità della vita.
La radioterapia sintomatica viene utilizzata per ridurre o alleviare i sintomi del processo maligno, che possono accelerare la morte del paziente o peggiorare significativamente la qualità della sua vita.
L'irradiazione preoperatoria permette di risolvere i seguenti compiti:
- devitalizzazione delle cellule radiosensibili;
- riduzione delle dimensioni del tumore a seguito della regressione delle aree periferiche più radiosensibili;
- riduzione dell'attività mitotica delle cellule tumorali;
- obliterazione dei vasi sanguigni e linfatici;
- prevenzione delle recidive, ulteriore metastasi.
L'irradiazione postoperatoria è necessaria per risolvere i seguenti compiti:
- dopo l'asportazione incompleta del tumore;
- in presenza di non osservanza dei principi di ablazione;
- quando si trovano cellule cancerose nei margini dei tessuti asportati;
- per eliminare le cellule cancerose nei linfonodi regionali.
Troverete ancora più informazioni utili su vari settori dell'odontoiatria sul nostro sito.
