Pianificazione del trattamento endodontico
Traduzione automatica
L'articolo originale è scritto in lingua RU (link per leggerlo) .
La pianificazione del trattamento in endodonzia è un punto chiave che richiede al dentista di adottare un approccio individuale ad ogni situazione clinica. Lo specialista deve valutare oggettivamente le condizioni del dente, tenere conto dell’opinione del paziente riguardo al metodo terapeutico scelto e prevedere l’efficacia del trattamento.
Sull'utilizzo della radiografia nel trattamento endodontico al webinar Endodonzia Digitale: Utilizzo della CBCT in Endodonzia Conservativa e Chirurgica .
Standard di qualità per il trattamento endodontico
Lo standard moderno si basa sui principi:
Indolore tutte le manipolazioni per il paziente.
Rispetto rigoroso degli algoritmi asettici e antisettici.
Il passaggio, il trattamento meccanico e medicinale del canale radicolare e quindi la sua otturazione devono essere eseguiti lungo tutta la lunghezza del canale.
La pulizia, il trattamento meccanico e medicinale vengono eseguiti senza fallo, indipendentemente dalla diagnosi stabilita: pulpite, parodontite.
Durante la preparazione del canale, quest'ultimo deve essere ampliato di due o più numeri, il terzo apicale - fino al n. 25.
L'otturazione del canale radicolare viene effettuata con riempitivo e sigillante.
Il materiale di riempimento nel canale deve riempire saldamente, senza pori, il lume del canale fino all'apice fisiologico.
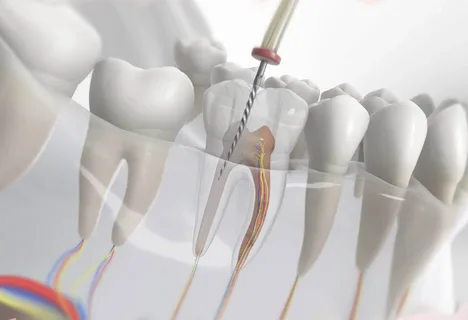
Figura 1. Trattamento endodontico di un dente.
Pianificazione del trattamento endodontico
Nella fase iniziale, il dentista deve stabilire una diagnosi; viene effettuata sulla base non solo dei metodi di trattamento di base, ma anche di esami aggiuntivi. Questi ultimi includono:
esame radiografico;
elettroodontodiagnostica;
prova termica.
Esame radiografico
Nonostante il fatto che la diagnostica a raggi X sia una tecnica aggiuntiva, è obbligatoria durante l'endoterapia. L’algoritmo del trattamento endodontico prevede l’esecuzione di almeno quattro radiografie durante il processo di trattamento:
diagnostico;
calcolare la lunghezza utile del canale;
valutare la qualità dell'otturazione, riempiendo l'intera rete di canali con materiale di riempimento;
monitorare i risultati a lungo termine del trattamento, effettuato nei successivi sei mesi/anno.
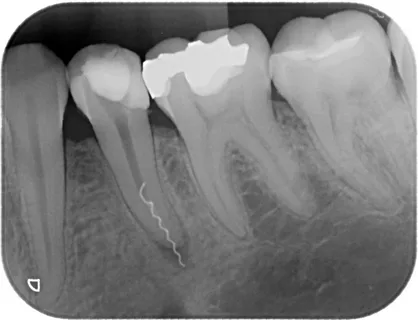
Figura 2. Radiografia in endodonzia.
Se necessario, è possibile eseguire un ulteriore controllo a raggi X, ad esempio nella fase di installazione del perno principale.
La lettura di una radiografia può essere divisa in oggettiva e soggettiva.
La dichiarazione, o parte oggettiva, comprende l'individuazione di segni di scurimento o schiarimento nella descrizione delle strutture anatomiche del dente e dei tessuti adiacenti (parte coronale, sistema di radici e canali, compresa la zona della forcazione, area dei tessuti periapicali; integrità della placca corticale; condizione e struttura dell'osso).
L'interpretazione, o parte soggettiva, consiste nel correlare i dati dell'esame clinico (oggettivo e soggettivo) con i risultati della radiografia.
Durante il trattamento endodontico, la tecnica radiografica di riferimento è la radiografia a fuoco lungo, ma la più comunemente utilizzata è la radiografia a contatto intraorale.
La tecnica della radiografia a lungo fuoco si basa su una distanza significativa dall'oggetto di interesse del tubo del fascio. In questo caso l'angolo di diffusione del fascio di raggi X è minimo (il fascio cade parallelo), ciò consente di eliminare praticamente le distorsioni, o almeno di minimizzarle in modo significativo. Oggi questo tipo di esame radiografico viene eseguito utilizzando posizionatori in cui la pellicola radiografica e il tubo del fascio sono posizionati perpendicolari tra loro.
Nel processo di pianificazione dell’endoterapia, la tomografia computerizzata dentale è considerata una tecnica radiografica promettente. Rispetto all’ortopantomografia presenta i seguenti innegabili vantaggi:
L'immagine risultante è altamente informativa (numero e configurazione dei canali radicolari, localizzazione del forame apicale, struttura anatomica della rete dei canali principali e aggiuntivi, rami deltoidei, presenza di segni patologici di infiammazione nei tessuti periapicali, qualità e densità di otturazione del lume canalare).
Consente di effettuare calcoli più affidabili delle dimensioni di determinate strutture anatomiche.
Consente a uno specialista di valutare qualsiasi oggetto della zona maxillo-facciale all'interno di qualsiasi sezione.
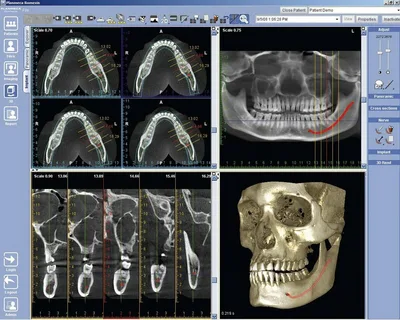
Figura 3. Tomografia computerizzata in odontoiatria.
Vale la pena ricordare che questa tecnica diagnostica presenta alcuni svantaggi:
costo relativamente elevato;
Rispetto all'ortopantomografia si verifica un leggero aumento della dose di radiazioni.
Prova termica
Identificare la sensibilità di un dente a determinati agenti irritanti (temperatura ed elettrici) aiuta anche a valutare le condizioni della polpa e la sua vitalità. Ma questi test non consentono di differenziare in modo affidabile una polpa intatta da un processo infiammatorio irreversibile o reversibile. Ciò è dovuto al fatto che aree di tessuto nervoso intatto possono persistere anche in caso di necrosi grave.
A volte i test sensoriali mostrano un risultato positivo anche sullo sfondo di cambiamenti distruttivi nel tessuto osseo nell'area periapicale. Ma nonostante tutte queste sfumature, questi test sono ampiamente utilizzati per determinare la vitalità della polpa, per questo motivo vengono chiamati test di vitalità.
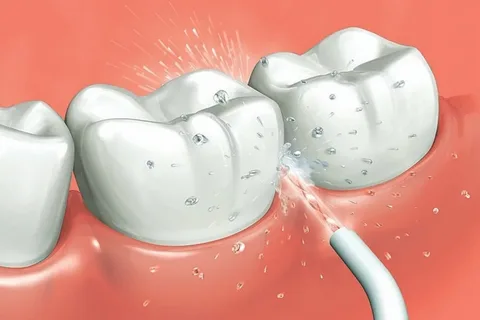
Figura 4: Per il test a freddo non viene utilizzata acqua.
Il test a freddo è considerato il più informativo. La tecnica per eseguirlo prevede l'uso di mezzi aggiuntivi, questi potrebbero essere: cubetti di ghiaccio, ghiaccio secco, cloroetile, frigen.
Secondo i dati della ricerca, l'applicazione del freddo per quattro secondi riduce la temperatura dei tessuti a 25–30 °C, provocando lo sviluppo di una reazione dolorosa. In questo caso la temperatura della polpa scende di soli 0,2 °C.
Il ghiaccio ha una temperatura di circa 0 °C, il frigen, disponibile sotto forma di spray, viene applicato su un batuffolo di cotone sulla zona cervicale - fino a -40 °C, ghiaccio secco - fino a -70 °C. C'è qualche vantaggio nell'usare il ghiaccio secco quando si esegue un test a freddo. Grazie allo strato di vapore che si libera da questa sostanza a temperature superiori a 0°C, questo test non ha effetti negativi sul dente stesso e sui tessuti che lo circondano. Non compaiono crepe nello smalto anche se l'esposizione al ghiaccio secco è prolungata, dell'ordine di diversi minuti.
La sensibilità al calore del tessuto dentale viene valutata utilizzando guttaperca riscaldata (non perni di otturazione, ma bastoncini speciali con un alto punto di fusione) o cera riscaldata.
Vale la pena ricordare che determinare la sensibilità di un dente al freddo utilizzando un getto d'acqua o aria proveniente da una pistola non è considerata una tecnica informativa.
La parte del dente più sensibile per valutare la reazione ad uno stimolo freddo è la zona cervicale del dente. Qui lo spessore dello strato di tessuto duro è minimo, quindi la probabilità di una risposta oggettiva della polpa allo stimolo termico è massima.
Elettroodontodiagnosi
L'EDI è una valutazione dell'eccitabilità elettrica della polpa, che si basa sulla capacità di conduttività unica dei tessuti duri. Il dispositivo crea una serie di impulsi di tensione sintonizzati sulla resistenza del tessuto dentale. In questo caso, come nel caso del test termico, la diagnosi differenziale è difficile. L'EDI consente di determinare in modo affidabile la vitalità di un dente.
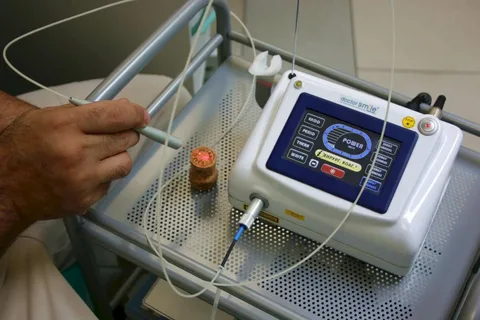
Figura 5. Apparato EDI.
Non è possibile effettuare la diagnosi differenziale delle diverse forme di pulpite utilizzando l'EDI. Per maggiori informazioni viene utilizzata una valutazione comparativa dell'eccitabilità elettrica della polpa di più denti adiacenti.
L'EDI è più spesso utilizzata per valutare la dinamica dei fenomeni infiammatori nella polpa, ad esempio la vitalità della polpa dopo aver subito un impatto traumatico.
Fattori che portano alla distorsione dei risultati EDI:
effetto dell'anestesia;
il paziente assume alcuni farmaci: analgesici, tranquillanti, cattive abitudini: alcol, droghe;
formazione radicale incompleta, riassorbimento patologico;
trauma precedente;
ampia cavità cariata o restauro voluminoso;
interazione inadeguata con lo smalto (materiale di riempimento);
fenomeni degenerativi della polpa, pietrificazione;
risposta inadeguata del paziente ad uno stimolo doloroso (bambini, pazienti affetti da disturbi mentali);
necrosi della polpa, in cui in canali diversi la polpa può essere vitale o meno (valori diversi vengono determinati su tubercoli diversi);
il dente è sotto una corona in metallo o ceramica.
È anche importante ricordare che l'elettroodontodiagnosi è controindicata nei pazienti portatori di pacemaker artificiali.
Sulla base della diagnosi stabilita, tenendo conto delle condizioni generali del paziente, dei materiali e dell'attrezzatura tecnica dello studio, il medico sceglie un metodo di trattamento endodontico.
Scopri di più sulla previsione dell'efficacia del trattamento endodontico al webinar Successo in endodonzia: previsione .
