Osteomielite cronica. Diagnosi e trattamento
Traduzione automatica
L'articolo originale è scritto in lingua RU (link per leggerlo) .
L'osteomielite della mandibola è un processo infettivo purulento-necrotico che si sviluppa nell'osso e nel midollo osseo della mandibola, così come nei tessuti molli circostanti, sullo sfondo di una precedente sensibilizzazione dell'organismo. In questo articolo esamineremo l'osteomielite cronica della mandibola, le caratteristiche della diagnosi e del trattamento.
Maggiori dettagli su questo argomento nel webinar Osteomielite odontogena delle mandibole.
Osteomielite cronica della mandibola
L'osteomielite cronica della mandibola si sviluppa da una forma acuta della malattia non trattata. Tale osteomielite è chiamata secondariamente cronica. Se il processo infiammatorio inizialmente si è svolto in modo subdolo e non è stato così fortemente espresso clinicamente come l'acuto, allora si tratta di osteomielite primariamente cronica.
L'osteomielite cronica, così come quella acuta, può essere di origine infettiva e non infettiva. La prima, a sua volta, si divide in odontogena e non odontogena.
In base alla predominanza dei processi di costruzione o distruzione del tessuto osseo, si distinguono 3 forme clinico-radiologiche di osteomielite odontogena cronica delle mandibole: produttiva (senza formazione di sequestri), distruttiva (con formazione di sequestri) e distruttivo-produttiva. La forma produttiva si riscontra meno frequentemente rispetto alle altre, principalmente in giovane età.
Osteomielite odontogena cronica della mandibola
L'osteomielite odontogena cronica della mandibola è spesso secondaria e cronica, considerata una complicanza dell'osteomielite odontogena acuta. Il passaggio dalla fase acuta della malattia a quella cronica avviene mediamente nella 4-5 settimana di malattia. A questo punto, i segni di infiammazione acuta scompaiono: il gonfiore dei tessuti molli circostanti la mandibola diminuisce, la quantità di pus che fuoriesce dalla ferita si riduce, il pus stesso diventa più denso e si forma tessuto di granulazione nella ferita.
Le condizioni generali del paziente si normalizzano anche: la temperatura corporea torna alla normalità, il paziente non lamenta dolore nell'area colpita, il sonno e l'appetito si ripristinano, e gli esami del sangue si avvicinano ai valori normali.
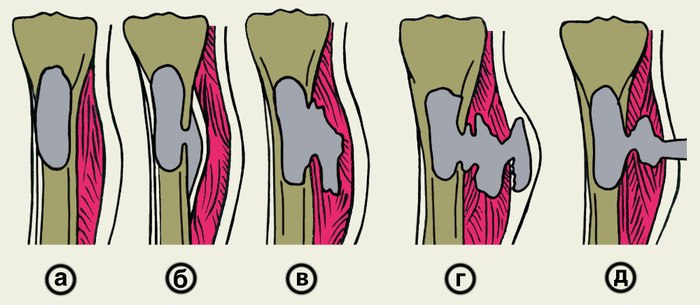
Figura 1. Formazione del decorso fistoloso.
Il primo segno clinico che l fase acuta non è stata curata è la comparsa di fistole con pus nell'area della ferita. A volte le fistole possono aprirsi sulla pelle della regione maxillo-facciale.
Successivamente si osserva la formazione di sequestri, che a seconda delle dimensioni o escono da soli attraverso i decorso fistolosi (piccoli), o devono essere rimossi dal chirurgo maxillo-facciale (grandi).
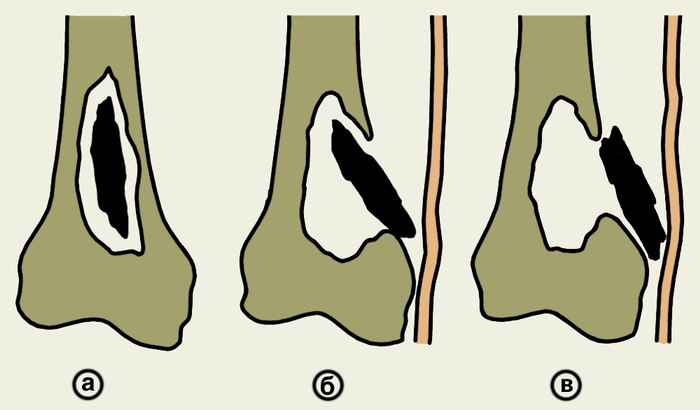
Figura 2. Formazione e espulsione del sequestr.
Con la violazione del deflusso di pus e l'eliminazione dei piccoli sequestri attraverso i decorso fistolosi, il processo cronico si acutizza, e l'immagine clinica diventa la stessa di quella dell'osteomielite acuta.
La situazione descritta sopra è caratteristica per le forme distruttive o distruttivo-produttive di osteomielite. La forma produttiva è caratterizzata dall'assenza di sequestri e dall'aumento del tessuto osseo nell'area di infiammazione, e si verifica solo nell'osteomielite della mandibola.
Diagnosi dell'osteomielite odontogena cronica
La diagnosi dell'osteomielite odontogena cronica consiste nella raccolta della storia della malattia, nell'esame del paziente e nell'esecuzione di radiografie.
Dalla storia clinica apprendiamo che il paziente ha sofferto di osteomielite acuta e non ha cercato aiuto, oppure ha ricevuto assistenza, ma la forma acuta del processo è passata a quella cronica. In entrambi i casi viene effettuato un ulteriore esame del paziente.
Il quadro clinico è molto vario, quindi è difficile caratterizzare esattamente tutti i segni della malattia.
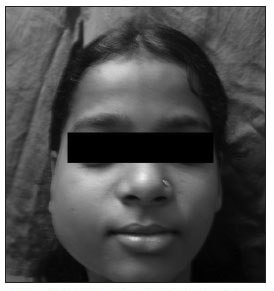
Esternamente, il viso può apparire asimmetrico a causa di edema dei tessuti molli o deformazione del tessuto osseo. Nella forma produttiva, l'asimmetria può essere causata dall'aumento del volume del tessuto osseo.
L'apertura della bocca è normale o avviene non completamente, a causa della contrattura infiammatoria dei muscoli masticatori.
I linfonodi sono normali o possono essere leggermente ingrossati e dolorosi alla palpazione.
All'esame della cavità orale si determina un infiltrato infiammatorio, una mucosa iperemica, il dente causale o il sito di un dente estratto. Sulla mucosa della cavità orale o sulla pelle si trovano fistole, attraverso le quali si sondano i sequestri formati. I denti mobili in caso di osteomielite acuta sono meno mobili nella forma cronica della malattia.
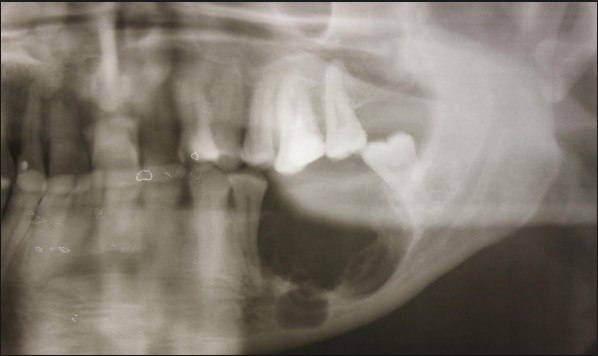
Successivamente si esegue una radiodiagnostica, preferibilmente un'ortopantomografia o una radiografia in due proiezioni (frontale e laterale). Nella forma acuta di osteomielite odontogena si osserva solo un focolaio di infezione - rarefazione del tessuto osseo nella zona dell'apice della radice del dente causale. Se la malattia è passata alla forma cronica, nella radiografia si vedono i sequestri. Ma le prime manifestazioni della malattia nella radiografia compaiono solo alla fine della 2ª, e a volte anche della 3ª settimana. La situazione sopra descritta si riferisce alla forma distruttiva dell'osteomielite.
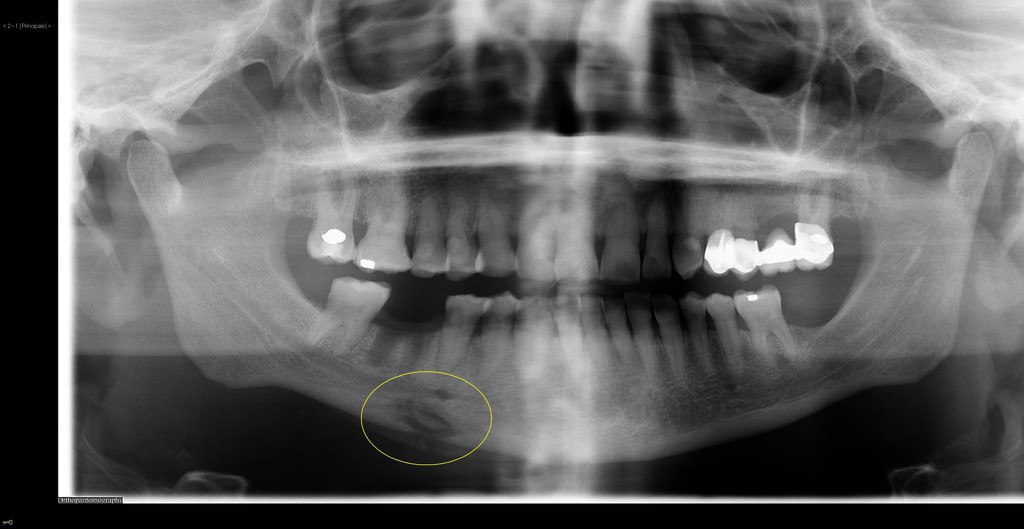
Se si parla di forma produttiva, non si osserva la sequestrazione dell'osso. Tuttavia, aumenta la quantità di tessuto mineralizzato a causa della reazione del periostio. Il volto del paziente diventa asimmetrico, l'osso aumenta di volume.
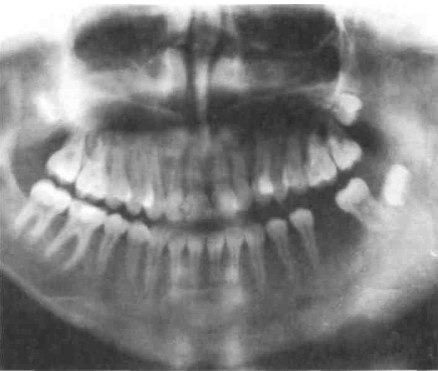
Osteomielite odontogena cronica della mandibola
L'osteomielite odontogena cronica della mandibola colpisce più frequentemente solo la parte alveolare dell'osso, raramente il corpo o il ramo della mandibola. A causa delle peculiarità della sua struttura, la malattia si sviluppa in modo grave con la formazione di piccoli e grandi sequestri. Spesso la distruzione del tessuto osseo porta a fratture patologiche (l'osso si rompe con un debole "colpo" sulla mandibola).
Osteomielite odontogena cronica della mascella superiore
L'osteomielite odontogena cronica della mascella superiore si sviluppa più rapidamente e decorre più facilmente rispetto a quella della mascella inferiore. I sequestri si formano in 3-4 settimane, mentre nella mascella inferiore in 6-8 settimane. In caso di forma diffusa della malattia, è possibile la distruzione della parete anteriore del seno mascellare o addirittura del margine inferiore dell'orbita.
Trattamento dell'osteomielite odontogena cronica della mascella
Il trattamento dell'osteomielite odontogena cronica della mascella è complesso e comprende intervento chirurgico e trattamento farmacologico.
I. In caso di riacutizzazione dell'osteomielite cronica, prima vengono alleviati i sintomi dell'infiammazione acuta. Se il dente causale non è stato precedentemente estratto, deve essere rimosso questa volta. I denti mobili adiacenti vengono trepanati e splintati, se non vengono rimossi per indicazioni (dopo aver valutato la loro vitalità e l'esame radiografico). È obbligatorio effettuare la sanificazione della cavità orale, rimuovendo tutte le fonti croniche di infezione per prevenire complicazioni durante le successive procedure.
Per facilitare il drenaggio del pus, si allargano i fistoli o le ferite, e si esegue un trattamento chirurgico primario dei focolai purulenti.
Una parte importante della fase chirurgica del trattamento è la sequestrectomia. Dopo aver valutato la radiografia, si procede all'asportazione dei sequestri formati. L'asportazione avviene attraverso un'incisione intra- o extraorale. Grandi sequestri nella zona del corpo e dei rami della mandibola, così come nella zona del margine infraorbitale e dell'osso zigomatico, vengono rimossi in modo extraorale. A volte, grandi aree necrotizzate di osso vengono frantumate in più parti per facilitarne l'asportazione. Le incisioni vengono effettuate lungo le pieghe naturali del viso per una migliore estetica.
Dopo la rimozione dei sequestri, si presta attenzione alle granulazioni e alla capsula sequestrale. I tessuti patologici vengono rimossi con un cucchiaio di curettage o anche con una fresa fino a evidenziare segni di osso sano: sanguinamento da alveolo, colore bianco dell'osso, tessuto osseo duro.
Lo spazio libero viene riempito con un preparato osteotropico biosintetico: colapol, colapan e altri. La ferita viene suturata ermeticamente, lasciando un drenaggio. I punti vengono rimossi dopo 7-10 giorni.
II. Passiamo ora al trattamento farmacologico. Come per altre malattie purulente, si esegue un trattamento etiotropico, patogenetico e sintomatico.
Per eliminare la causa della malattia, il chirurgo rimuove i denti causali. Ma l'infezione rimane nel sangue, quindi al paziente vengono prescritti farmaci antibatterici: macrolidi, cefalosporine. È anche consigliabile prescrivere al paziente agenti antifungini.
Poiché il sistema immunitario del paziente è compromesso, è raccomandata la somministrazione di farmaci immunologici, come timalina, T-attivina, levamizolo, anatossina stafilococcica.
In caso di ampie lesioni del tessuto osseo, si consiglia al paziente una dieta leggera per prevenire fratture patologiche della mandibola.
Per ridurre i sintomi dell'infiammazione, si esegue una terapia disintossicante e antinfiammatoria. Al paziente vengono selezionati individualmente esercizi di fisioterapia e riabilitazione per ripristinare le funzioni.
Osteomielite cronica della mandibola. Esiti e complicazioni
Esiti:
- Favorevole — con un tempestivo intervento del chirurgo maxillo-facciale e un trattamento adeguato, è possibile una completa guarigione del paziente.
- Sfavorevole – con un trattamento insufficiente e un tardivo intervento del medico, possono verificarsi complicazioni.
In caso di esito sfavorevole è possibile:
- riacutizzazione della malattia,
- deformazione della mascella,
- frattura della mascella — si verifica con un lieve impatto fisico, dal quale una mascella sana non sarebbe stata danneggiata.
Complicazioni dell'osteomielite:
- ascessi e flemmone dei tessuti molli del viso,
- trombosi dei vasi facciali e del seno cavernoso,
- mediastinite,
- esito letale.
Prevenzione dell'osteomielite della mascella
La prevenzione dell'osteomielite della mascella consiste nel trattamento della carie e delle sue complicazioni come fonti di infezione, nella tempestiva consultazione con un dentista, nella visita periodica dal dentista per controlli preventivi, nel rafforzamento della salute generale del paziente.
Ulteriori informazioni aggiornate possono essere trovate nella sezione del nostro sito Formazione in Chirurgia Orale e Maxillofacciale.